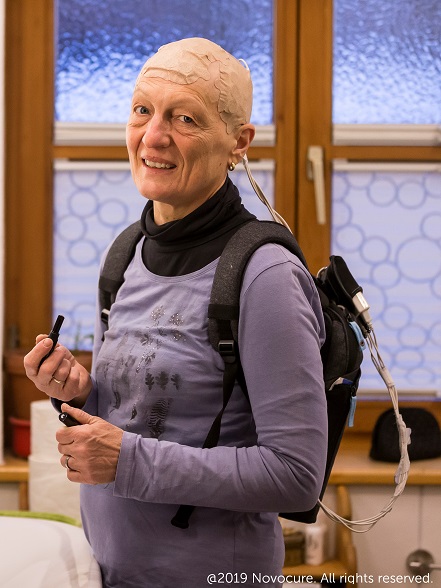- ホーム >
- 薬 >
- 免疫チェックポイント阻害薬
新たにウイルス療法や免疫チェックポイント阻害薬など 悪性度の高い膠芽腫などの脳腫瘍治療に見えてきた可能性

人口10万人あたり約19人がなると言われ、しかも130種以上と種類が多いため、それぞれの罹患数が少なく、エビデンス(科学的根拠)が蓄積されにくい原発性脳腫瘍。そのため標準化が遅れ、日本で初めて「脳腫瘍診療ガイドライン」が作成されたのは2016年と最近であり、今年、第2版(2019年版)が刊行された。
同ガイドラインで取り上げられている原発性脳腫瘍が膠芽腫と中枢神経系原発悪性リンパ腫だけなのも、この2つが比較的発生頻度が高く、エビデンスが蓄積されているためだ。
代表的な膠芽腫と悪性リンパ腫について、埼玉医科大学国際医療センター包括的がんセンター脳脊髄腫瘍科診療部長の西川亮さんに伺った。
登場から約15年経つテモダールが、今も唯一の標準治療薬
脳腫瘍は、頭蓋骨に包まれた部分に発生する腫瘍全ての総称。脳腫瘍の主な種類は、脳の実質部分(脳の本体:神経膠(こう)細胞や神経細胞)と実質部分以外(クモ膜、硬膜、脳下垂体、神経など)から発生する腫瘍があり、膠芽腫(こうがしゅ:グリオブラストーマ)は、実質部分の神経膠細胞から発生する神経膠腫(グリオーマ)の1種である。WHO(世界保健機関)の悪性度分類で最も高いグレード4だ(図1、2)。
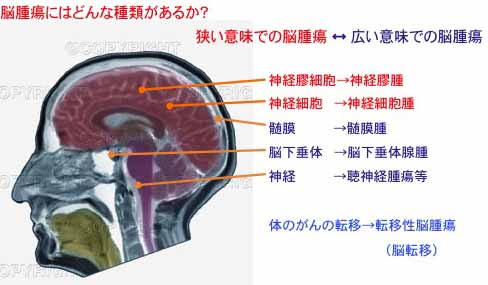


神経膠腫は原発性脳腫瘍の約26%を占めているが、中でも膠芽腫はその半分、原発性脳腫瘍全体の約12%を占める。脳の実質部分にしみ込むように浸潤(しんじゅん)しながら増殖していく。
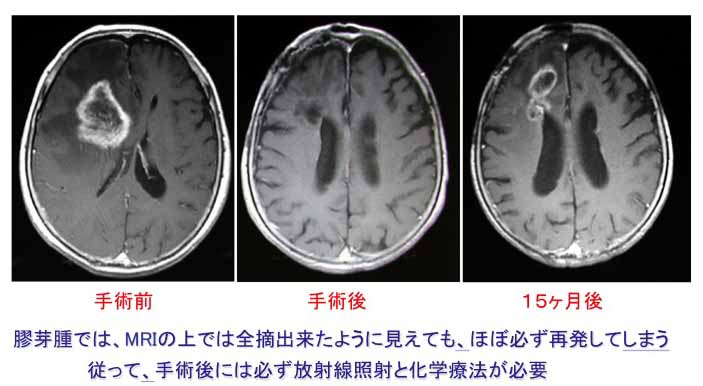
生存期間中央値が14.6カ月という厳しいがんで、長い間、手術後に放射線治療を行うのが標準的な治療法だったが、2006年、抗がん薬の*テモダールの承認により大きく変わる。術後に行う「テモダール+放射線」の併用療法と、その後のテモダールによる維持療法の有効性が確認され、これが今日まで広く行われているのだ(画像3)。

しかし、テモダール登場から15年弱、それ以外の治療法は出てきていないのだろうか。
埼玉医科大学教授の西川亮さんは言う、「医療者はさまざまな可能性を探っていますが、残念ながら今もテモダールがほぼ唯一の治療薬で、状況はあまり変わっていません。それでも、可能性のある治療がいくつか出てきつつあります」
*テモダール=一般名テモゾロミド
標準治療に交流電場療法(TTF)が加わる
まず、挙げられるのは交流電場療法(TTF)。髪の毛を剃り、頭皮に手のひらサイズの電極(アレイ)を4枚張り、電極間に電場を作り出す。この電場でがん細胞の分裂を阻害させ、増殖を抑える。
「有効」の根拠となった第Ⅲ相試験は、初発膠芽腫における「テモダール+TTF」と「テモダール単独」を比較したもの(EF-14)。315例の中間解析で米国食品医薬品局(FDA)から「有効中止」を勧告された。最終報告は2017年で、695例を解析したところ、テモダール単独で無増悪生存期間(PFS)中央値が4.0カ月、TTF併用で7.2カ月、同じく2年生存率は32%と48%、全生存期間(OS)中央値は15.6カ月と20.5カ月という結果だった。
有害事象が「電極で皮膚がヒリヒリするくらい」(西川さん)である点も評価され、2017年12月、NCCN(National Comprehensive Cancer Network:全米総合がんセンターネットワーク)が初発膠芽腫の標準治療の選択肢として推奨し、同年同月、日本でも保険適用になった。
使い方は初発膠芽腫の手術後にテモダール+放射線の併用療法を行い、その後テモダールによる維持療法に入るとき、TTF療法を併用開始する。
ただし、今のところ、この治療を選択する患者は日本ではあまり増えていないそうだ。髪を剃らなければならない、1.2㎏の軽量とはいえバッテリーを装着して基本的に1日中電極を貼って過ごすことなど、患者にとって大きなストレスになり、必ずしも利益と感じられないためと推測される。
「それでも、治療法が手術、放射線、テモダールしかなかった膠芽腫で、効くことが証明された4番目の治療法です。少しでも生存期間を延ばすためには、TTFを使っていただきたいと思います」と西川さん。
電極は週2回くらい貼り替え、ウィッグや帽子を着用することも可能。飛行機にも乗れるという(画像4)。
免疫チェックポイント阻害薬キイトルーダで生存期間が延長
新しい薬剤の可能性はどうだろうか。例えば、*オプジーボなどは?
「免疫チェックポイント阻害薬については、世界中で実に多くの臨床試験が行われていますが、脳腫瘍に有効との確かな報告はまだありません。オプジーボでは再発膠芽腫に関する第Ⅲ相試験が終了し、2017年5月、効果がなかったという報告がありました。初発膠芽腫に対する第Ⅲ相試験はちょうど解析が終わるころで、まもなく結果が発表になると思われます。ただ、つい最近、再発膠芽腫に対する抗PD-1抗体阻害薬*キイトルーダが有効との報告がありました」と西川さん。
2019年2月、「ネイチャー・メディスン」誌オンライン版に発表された米国カリフォルニア大学の研究グループによる無作為化非盲検パイロット試験の報告で、米国7施設で切除可能な再発膠芽腫患者35例に対し、再発病巣を「摘出後にキイトルーダを投与した群」と、「手術前後に投与した群」に割付、比較した。
結果は全生存期間(OS)中央値が手術前後群で13.7カ月、術後のみ群で7.5カ月と、手術前後群が有意に延長した。
また、無増悪生存期間(PFS)中央値は手術前後群で3.3カ月、術後のみ群で2.4カ月と、こちらもわずかな差異ながら統計学的に有意と判断された。今後の免疫チェックポイント阻害薬の可能性が期待される。
「この試験は、手術前に免疫チェックポイント阻害薬を投与してから手術を行い、腫瘍組織を解析して実際に免疫状態が変化していることを探ることを目的として着想されたものと想像されます。術前投与が本当に生存期間を延長するかどうかは、次の、おそらく第Ⅲ相試験の結果を待ちたいと思います」と西川さん。
*オプジーボ=一般名ニボルマブ *キイトルーダ=一般名ペムブロリズマブ
同じカテゴリーの最新記事
- 1人ひとりの遺伝子と免疫環境で治癒を目指す! がん免疫治療が進んでいる
- 免疫チェックポイント阻害薬との併用療法で大きく前進 新たな進行期分類が登場した子宮体がんの現在
- 免疫チェックポイント阻害薬で治療中、命に関わることもある副作用の心筋炎に注意を!
- キイトルーダ登場前の時代との比較データから確認 進行性尿路上皮がんの予後が大幅に延長!
- 肺がんに対する免疫チェックポイント阻害薬の治療効果は腸内細菌が関係!
- 複合がん免疫療法が、がん薬物療法の主力に! 免疫療法の個別化医療を目指す
- 胃がん新ガイドライン「条件付き承認」で増える治療選択 1次治療でオプジーボ承認
- 乳がん治療にも免疫チェックポイント阻害薬が登場! トリプルネガティブ乳がんで承認、さらに――
- 初期治療から免疫チェックポイント阻害薬選択の時代へ 腎細胞がん治療はここまで来た!
- 患者にもわかりやすく明確化された推奨する治療・しない治療 全面改訂された「大腸癌治療ガイドライン」2019年版