手術技術、化学療法、遺伝子診断、そしてチーム医療が重要 治療成績が向上する小児脳腫瘍

もともと患者数が少ないうえ、150種にも分類される脳腫瘍。小児の脳腫瘍は大人の脳腫瘍とも病態が異なり、ガイドラインを作成することもむずかしい状況が続いてきたが、近年、脳外科医、腫瘍内科医はじめ多分野の専門家が協力して行うチーム医療により、効果的な治療ができるようになってきているという。手術における術中ナビケーションシステムや術中モニタリングシステムやなど機器の進歩も著しい。また、遺伝子検査も重要になってきた小児の脳腫瘍治療の現状を取材した。
●その1 小児脳腫瘍の現在
150種以上に分類されるほど多様な脳腫瘍
脳腫瘍は今日なお、小児がんの中では白血病に次いで2番目に多い疾患だ。
「かつては白血病が小児がんでは頻度、死亡率ともにトップでしたが、2010年代、米国で白血病の化学療法の治療成績が非常によくなり、死亡率が脳腫瘍と逆転しました。日本でも同じ状況が続いています」と、神奈川県立こども医療センター脳神経外科部長の佐藤博信さんは語る。
小児脳腫瘍の死亡率が白血病と逆転した理由は、腫瘍が脳という後遺症が出ないように全摘出手術しにくい部位にできるためだけでなく、病態の複雑さにもある。
脳腫瘍は、数が少なく希少疾患と位置づけられているうえ、各部位からさまざまな腫瘍が発生し、脳腫瘍全体で150種以上にも分類される。また、悪性度が低い大人とは違い、基本的に悪性度が高く、同じ脳腫瘍でも部位などにより症状も治療法も異なる。
小児(0~14歳)における脳腫瘍の発生率は100万人あたり約20人、良性の腫瘍や良性か悪性かわからない腫瘍を含めても約30人程度という。そのため、もし子どもに脳腫瘍の疑いがある場合、何より大事なのは小児脳腫瘍の専門家のいる病院を受診することだ。しかも、そうした病院では今日、チーム医療が行われており、それが治療成績をよくしていると佐藤さんは言う。
「当院(神奈川県立こども医療センター)は以前から小児に配慮した環境の中で脳腫瘍の治療を行っているので、県内の小児科からの紹介がとても多いです。それでも、後療法(化学療法や放射線療法)の治療成績がよくなったのは、血液腫瘍科が積極的に関わってくれるようになった2000年代からです。血液腫瘍科は手術の前から関わり、術後は全身管理から化学療法まで脳神経外科と一緒に主治医として緊密に担当してくれています。そのほか、内分泌科や放射線科の医師や技師、看護師、薬剤師、さらには理学療法士、作業療法士、心理士、臨床工学士、ソーシャルワーカーなどがチームとして機能し、治療成績を格段に高め、患児さんをフォローしています」
遺伝子診断を加え脳腫瘍病理分類が10年ぶりに改訂
では、小児の脳腫瘍はどのように診断され、治療が選択されるのだろうか。
脳腫瘍の症状には頭蓋内圧亢進(ずがいないあつこうしん)症状と局所症状(巣[そう]症状ともいう)がある。頭蓋内圧亢進症状は文字通り、頭蓋内の圧力が高くなって起きる症状。脳に腫瘍ができ体積が増えても、頭蓋の容積は増やせないからだ。頭痛、吐き気・嘔吐(おうと)、不機嫌、視覚障害などが起こることが多い。また、腫瘍が大きくなると脳脊髄液の流れが滞り、脳室が拡大して水頭症(すいとうしょう)を起こすこともある。
局所症状とは脳の一部が障害されることで起きる症状で、麻痺(まひ)、言語障害、認知障害、視野障害、てんかん発作など。症状は脳腫瘍によっても、脳腫瘍が原因の脳の浮腫(むくみ)によっても引き起こされる。小さな子どもでは症状が自覚・表現できないため見逃すこともある。
脳腫瘍は他のがんと違ってステージ分類を行わず、グレード(悪性度)1~4に分類されてきた。
「グレード1と2が良性、3と4が悪性とされます。ただし、小児の悪性脳腫瘍の一部は大人の悪性脳腫瘍に比べて化学療法や放射線療法が極めて有効な場合があり、しっかりとした診断・治療が大事です。 また、グレード2の腫瘍は良性といっても切除しきれない部分が悪性化することがあり、グレード3に準じた治療を施行する場合もあります」
診断はCTやMRIなどで行われるが、腫瘍の大きさや部位、症状の程度、併発疾患、さらに、「予想される腫瘍」の種類やグレードなどを考慮して治療方針が決められる。「予想される腫瘍」というのは、画像からだけでは確定診断しにくいことが多く、手術時に初めて組織診断(迅速病理診断)されるためだ。さらに、固定処理した手術検体で組織診断し、最近では遺伝子変異も確認する。
後述するが、2016年にWH0(世界保健機関)の脳腫瘍病理分類が10年ぶりに改訂されたが、この改訂も従来の病理診断に遺伝子検査を加えて診断を確定する昨今の動向を反映して行われた。
将来への影響も考え、慎重な治療選択を
こうして得られた情報を「Tumor Board」と名付けられたカンファレンスにかける。脳神経外科医、放射線科医、腫瘍科医、病理科医、看護師をはじめとした治療チームが、その患児に最も適した治療法を検討する。化学療法、放射線療法、追加手術などを多様な病態に合わせ計画する。
再発のリスクが高かったり、摘出困難な部位に腫瘍が残っている場合は、放射線治療または化学療法がプラスされる。化学療法と手術を何回も繰り返す場合すらある。化学療法に使われる抗がん薬は大人が使う薬剤と基本同じだ。
これらに加え、小児脳腫瘍の場合、治療後に長い人生が待っているので、治療の選択に当たっては、化学療法や放射線治療による後発性の障害が現れるかについても考慮することが非常に重要だ。
「今、新しいことが覚えられない、複数のことを同時にできないといった高機能機能障害や、何10年後にも起こることがある2次がんが問題になっています」と佐藤さん。
チーム医療が大きな威力を発揮するのは、まさにこのためでもあるということができるだろう。
●その2 最新の治療法
車のナビのような誘導システムとペンフィールド脳地図の現代版
次に、小児脳腫瘍治療の現場における最新治療について触れておこう。
「今日、術中ナビゲーションと術中モニタリングは欠かせません。顕微鏡下で行われる脳腫瘍手術はすでに半世紀の歴史がありますが、術中ナビゲーションという車のナビのようなシステムが導入され、手術の技術向上に大きく貢献しました。また、術中モニタリングは手術の最中に、『ここは切除してよい』『ここは危険』というように誘導してくれるので、より安全に手術することができるようになりました」と佐藤さん。
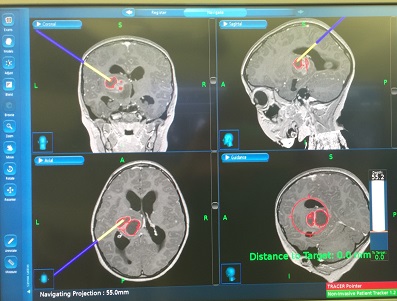
ナビゲーションとは、病変部とその周囲を立体的に描出するシステム。例えば、どこを切開し、どの方向に進めば安全に病変部に到達できるか、腫瘍の広がり、周囲の神経や血管の位置、現在手術している部位などを、正確かつリアルタイムで表示してくれるという。とくに、脳の深部にある腫瘍、正常細胞との境界がわかりにくい、腫瘍のすぐそばに重要な部位があるケースなどには欠かせないシステムになっているという(画像1)。
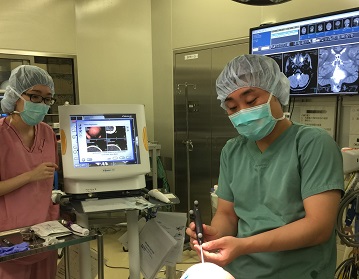
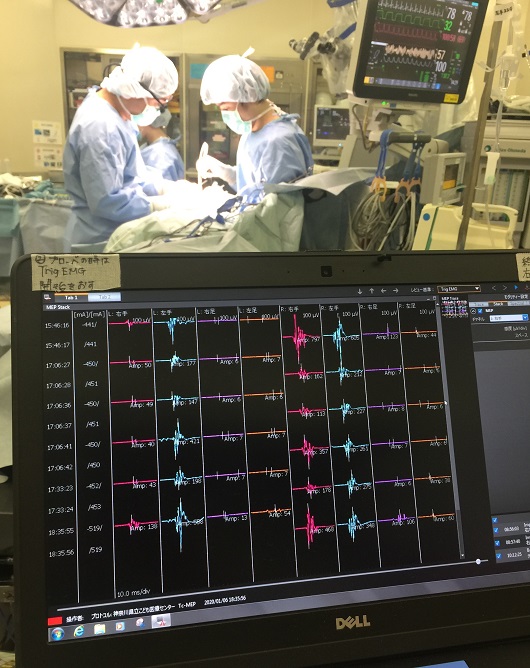
術中モニタリングとは、手足の運動や感覚をつかさどる重要な神経線維が脳の中枢のどこにつながっているか確認するため、手術中に脳や手足に電気刺激を与え、体性感覚誘発電位(SEP)や運動誘発電位(MEP)をとりながら手術を行う方法。それによって、感覚神経や脳の機能が画像で確認できる(画像2)。
そのほか、手術に関しては、内視鏡手術がよく行われるようになったことだという。
「腫瘍の一部分を切除するとか、嚢胞(のうほう)性の疾患を破ったり一部を取ったりするときに内視鏡手術を行うと、頭蓋骨に小さな孔を開けるだけなので手術侵襲(しんしゅう)が少なくてすみます。また、下垂体(かすいたい)近くの頭蓋咽頭腫(ずがいいんとうしゅ)などで症例によっては、鼻あるいは歯と唇の間から内視鏡を挿入して手術を行います。従来は開頭して上から病変部を目指さざるを得ませんでしたが、脳を損傷せずに病変部に到達できることもあります」
放射線治療や化学療法は後発性の障害に注意
悪性の脳腫瘍は放射線治療が有効で、進行したがんでも放射線治療により消滅することが少なくない。一方、小児の脳の成長や発達を阻害したり、将来のQOL(生活の質)にかかわるような合併症を引き起こす可能性も大きく、その影響は年齢が低いほど出現しやすいと考えられている。そのため、放射線治療を行うか、行うならどのような放射線治療かは、治療効果と副作用をよく検討して決めることが必要となる。とくに治療後何年も経ってから発症する晩期性の合併症に、ホルモン(内分泌)異常、成長障害、高次能機脳障害、生殖器系の異常、2次がんなどがあることは知っておく必要がある。
基本的に悪性の脳腫瘍には手術後に化学療法と放射線治療併用したり、手術ができない部位の場合に化学療法と放射線治療を併用したりするが、良性の脳腫瘍でも手術で病変が切除し切れなかった場合には放射線治療を行うことがある。放射線治療は基本的に頭蓋の外側から放射線を照射する外照射により行われる。
今日、放射線治療にはさまざまな技術があるが、小児の脳腫瘍では副作用を最大限に低減できる治療法が検討される。例えば、CT、MRI、PETなどの画像やコンピュータを駆使して腫瘍の大きさや形などを特定し、腫瘍だけに高線量の放射線(X線)を照射する3次元原体照射(3d-CRT)や強度変調放射線治療(IMRT)、腫瘍に大きな線量を照射、周辺の正常組織に照射線量を減らすことができる陽子線治療などが今日では広く行われている。
遺伝子診断を加えた病理診断で、病気分類も名称も変えたWHO分類
化学療法のトピックとしては、従来の病理診断に分子生物的・遺伝学的診断が加わりつつあることだという。脳腫瘍の分子生物学的・遺伝学的研究は1990年代頃から盛んになり、WHOでもその成果を取り入れて改訂を行ってきたが、先にふれたWHOの2016年改訂は従来の組織診断に、細胞のがん化にかかわる遺伝子異常などを加えた新しい病理診断を示す新しい分類になっているのだという。
この改訂は劇的で、より正確な診断や適切な治療が可能になった脳腫瘍がある一方、個々の施設では遺伝子診断まで出来なかったり、分類におさまらない脳腫瘍が残り、実際の診療には生かせないなどの問題がでてきた。最近では小児脳腫瘍病理検体を遺伝子検査までできる施設に集約して中央病理診断として施行し、治療に役立て始めている。
「遺伝子検査を前提にした診断への非常に大きな変化であり、今後、遺伝子診断に基づいた治療がさらに推し進められることは間違いありません」
同じカテゴリーの最新記事
- 小児がんに対する陽子線治療の全国4施設調査結果 2016年4月から保険診療に
- 活発な議論が出来るカンファレンス 診療科をつなぐ接着剤
- 政府も動き出した希少がん対策
- 小児がんの新薬開発で再発治療の充実を!
- 2010年に臨床試験がスタート~治療の進歩に大きな可能性が~ 新薬の登場で変わる小児白血病の治療
- 小児がん看護で先進的なトータルケアを実践する聖路加国際病院 ナースはあくまでも患者さんとその家族の側に
- 是非知っておきたいチャイルド・ライフの考え方や実践方法 子どもががんになったら!?――「チャイルド・ライフ・スペシャリスト」を探して下さい
- 小児がんの“心のサポーター”チャイルド・ライフ・スペシャリストの姿勢 「子どもたちを真ん中に置いた医療」黒子に徹して闘病生活を支える
- 真の教育支援は家庭・学校・病院・地域の協働から 生きる力を「引き出す教育」と「支える医療」で子どもの復学を支援



