筋層にできる悪性腫瘍・GIST 遺伝子変異の解明や新薬登場より効果的な治療選択へ

GISTとは、消化管間質腫瘍の略称で、胃に多く現れるが、胃がんとは発症メカニズムが違う悪性腫瘍だ。珍しい病気だが、分子標的薬の登場や遺伝子レベルの研究でより効果の高い治療が行われる時代になった。
GISTで一番多いのは胃に発症するもの
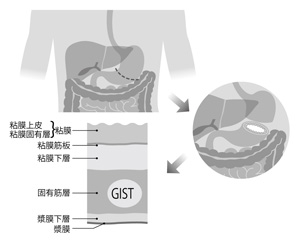
GISTは、15年ほど前に明らかになった腫瘍だ。その概要から見てみよう。
GISTとは消化管間質腫瘍(gastrointestinal stromal tumor)の略称。
GISTは、粘膜から発症する胃がんや大腸がんなどとは違い、消化管の粘膜より奥の筋層の部分にできる悪性腫瘍(肉腫)だ(図1)。胃がんや大腸がんなどとの大きな違いは、再発転移しても8年生存率が30%、10年生存率が20%と予後がかなり良いことだ。
胃や小腸、大腸、食道などに発症し、罹患する人の男女比はほぼ1対1。発症しやすい年齢は60歳代という統計がある。
GISTで一番多いのは胃に発症するもので、全体の60~70%を占める。次に小腸で20%、食道と大腸はそれぞれ約5%だ。自覚症状は少ないが、進行するとお腹が張ってきたり、腫瘍からの出血による下血や貧血が生じたりする。多くの場合は、胃や大腸の内視鏡検査で発見される。
転移リスクを考慮した病期分類が重要
| 項 | 腫瘍径(cm) | 核分裂数 (強拡大50視野当たり) |
| 超低リスク | <2 | <5 |
| 低リスク | 2~5 | <5 |
| 中間リスク | <5 5~10 | 6~10 <5 |
| 高リスク | >5 >10 大きさにかかわらず | >5 核分裂数にかかわらず >10 |
(Fletcherの分類)Fletcher CD et al: Hum Pathol 33: 459-465, 2002より改変
GISTの治療に詳しい国立がん研究センター中央病院の山田康秀さんは、発見時の判断を次のように話す。
「内視鏡で見ると、なだらかな丘のような立ち上がりがある粘膜下腫瘤として見つかります。直径が1cmから2cm未満など小さければ経過観察、大きくなる傾向であったり、2cmを超えていたりすると切除が選択されます」
大きくなるほど悪性度も増す傾向にあるという。
「大きさは危険度のひとつの指標となりますが、ほかの指標としては、細胞の分裂像の数を表す分裂指数、そして、GISTに特徴的なc-ki tという遺伝子の変異があります。これらの指標や転移リスクを考慮した分類(図2)をもとに手術後の補助療法としてのグリベック*投与を検討します。遺伝子変異を見て、どれぐらいの再発リスクがある腫瘍なのかを見極めるため、私たちは、超音波内視鏡を用いて、穿刺吸引生検により組織を取って、遺伝子変異の検査をしています」
GISTは人口10万人当たり2人の割合で発症し、手術で切除し根治を見込める症例もあるが、再発転移や切除不能の症例も出てくる。転移の特徴は、粘膜から発生する胃がんと異なりリンパ節転移は少なく、血液の流れを介する肝臓への血行性転移が最も多い。次いで腹膜にみられる。
また、胃の場合よりも、小腸、大腸、食道などでは腫瘍が小さくても再発のリスクが高い場合が多いという。
*グリベック=一般名イマチニブ
5cm以下では腹腔鏡手術も可能
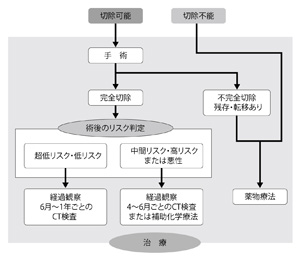
現在、GIST(原発巣)の治療は、手術により外科的切除を行なうのが世界的標準となっている。山田さんの説明どおり、腫瘍の大きさが2cm未満で悪性が疑われなければ年2回の経過観察となる。2~5cmでは、臓器の機能に支障をきたさなければ手術が適応される。5cmより大きい場合は確実に手術となる。手術で完全に切除されると、術後、4~6カ月目にCTをとり、そこで肝転移や腹膜転移があるかどうかを確認する。その後はリスクによって年に2回以上、10年間は経過観察される(図3)。
「もし再発が見つかっても、局所に留まっている場合や数個の肝転移の場合には再手術が実施されることもあります。5cm以下の腫瘍だと、傷が小さくて済む腹腔鏡下手術が選択されることもあります。リンパ節の郭清もせず、局所切除を行うため、合併症の頻度は少ないです」



