自分に最適の治療法を選ぶために
前立腺がんの最先端放射線治療を比較する
前立腺がんの放射線治療には、新しい治療法が続々と登場してきた。治療法によって、対象としている患者が若干異なるし、治療期間や治療費もさまざまである。自分に相応しい放射線治療を選択するためには、治療法について知っておくことが大切。治療に携わっている専門の医師に、それぞれの治療法の特徴について教えていただいた。
放射線をより多く照射し副作用を減らす工夫
前立腺がんの放射線治療は、新しい治療法の登場で大きく状況が変わってきた。かつてはがんが再発した場合や、骨に転移したときの治療法と位置づけられていたが、最近では、根治を目指す治療手段として放射線治療が行われている。このような変化が起きたのは、技術の進歩によるところが大きいようだ。放射線を病巣部に集中して照射し、周辺の組織にかかる放射線を減らす治療法の開発で、副作用を抑えながら、多くの放射線をかけられるようになってきたのである。
新しい治療法が続々と登場してくることで、放射線治療のなかでも選択の幅が広がってきた。自分に最適の治療法を選ぶためには、それぞれの治療法についてよく知っておく必要がある。まず、どのような治療法があるのかを、ざっと紹介しておこう。
放射線治療は、照射方法によって、内照射と外照射に分類することができる。放射線の線源を体内に入れ、組織の内側から放射線を照射して治療するのが内照射。体の外側から照射するのが外照射である。
内照射療法としては、ヨウ素125というごく小さな線源を前立腺内に留置する「密封小線源療法(ブラキセラピー)」が、身体的な負担の軽い治療法として話題を集めている。かつては放射線取り扱い上の法的問題があって行えなかったが、4年ほど前に、この線源の使用が認可された。昨年、保険点数の改訂が行われ、現実に見合った点数がつけられるようになったことで、実施する医療機関が増えつつある。
外照射療法にも、新しい治療法がいろいろ登場してきた。
複数の方向から前立腺の形に合わせて放射線を照射し、前立腺に放射線を集中させるのが「3次元照射」だ。ピンポイント照射とも呼ばれているように、狙った部分に放射線を集中させ、周辺の組織にかかる放射線量を少なくできるのが特徴である。
多方向から照射するのに加え、コンピュータによって照射する放射線に部分的に強弱をつけ、より高い精度で狙った部分に放射線を集中させるようにしたのが「IMRT(強度変調放射線治療)」である。綿密な照射計画を立てることで、副作用を軽減できるようになっている。
3次元照射とIMRTで用いられる放射線はX線だが、粒子線を用いた治療も行われるようになってきた。粒子線とは、陽子や電子よりも重い粒子を高速に加速した放射線のこと。体の深部で最も強く作用する性質があるため、前立腺に大きな線量を照射し、周囲の組織への影響を軽減することができる。わが国で行われている粒子線治療には、「陽子線治療」と「重粒子線治療」があり、共に優れた治療成績をあげている。
以上が、ここで紹介する前立腺がんに対する新しい放射線治療である。いずれも、前立腺に多くの放射線を照射し、周囲の組織にかかる放射線を減らしているのが特徴。そのため根治的治療として行われているわけだ。
●密封小線源療法
治療期間が短くQOLが低下しにくい

横浜市立大学付属病院
泌尿器科准教授の
上村博司さん

横浜市立大学付属病院
泌尿器科助教の
三好康秀さん

横浜市立大学付属病院医師の
佐野太さん
ヨウ素125という線源を使った小線源療法は、アメリカでは1990年ごろから盛んに行われていたが、日本でこの線源を永久留置する治療法が認可されたのは2003年のことだった。横浜市立大学付属病院泌尿器科准教授の上村博司さんによれば、同院では、認可された半年後に治療を開始し、現在では週に2人、年間約100人の患者に密封小線源療法を行っているという。
「治療を行っている施設がまだ少ないこともあって、この治療を受けたいという患者さんがたくさん来院しています。全国で60施設ほどだと思いますが、神奈川県では2カ所だけなので、患者さんが集中してしまうのでしょう」(上村さん)
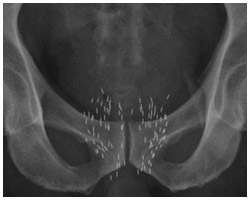
小線源(シード)を入れた後のレントゲン写真

シードの実物
ヨウ素125線源は、チタン製のカプセルに収められていて、直径0.8ミリ、長さ4.5ミリの大きさ。シャープペンシルの折れた芯によく似ている。この線源を前立腺に入れるのだが、同大学泌尿器科の三好康秀さんによれば、挿入する本数は平均して80本程度になるという。
「挿入する線源の数は、がんの大きさには関係なく、前立腺の大きさで決まります。がんが前立腺のどこに広がっているかわからないので、前立腺全体に満遍なく入れる必要があるからです。前立腺肥大で前立腺が40ミリリットル以上ある場合には、ホルモン療法で小さくしてから行っています。当院の場合、治療開始時の前立腺の大きさは20~30ミリリットル程度の患者さんが多く、平均80本の線源を入れているということです」(三好さん)
線源をどこに入れるかは、放射線科医がプランニングする。それに従って、経直腸的超音波画像を見ながら、泌尿器科医が線源を入れていくのだ。同大学泌尿器科の佐野太さんに、線源の入れ方を訊いた。
「会陰部から長い針を刺し、筒状になったその針を通して前立腺に線源を挿入します。80本入れるには、針を20カ所くらいに刺す必要がありますね。横浜市大病院ではこの治療を全身麻酔で行っています」(佐野さん)

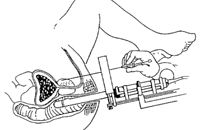
線源から出る放射線は、60日で半分になり、1年後にはほぼゼロになる。1年間で照射される放射線量は145グレイ。外照射に比べて放射線量が多いが、がん細胞を殺す効果は、70数グレイの外照射とほぼ同じだという。
横浜市大病院では、4泊5日の入院で密封小線源療法を行っている。手術のように治療に要する期間が短いのに、手術に比べて身体的な負担が軽いのは、患者さんにとって大きな魅力だ。さらに性機能の温存など、治療後のQOL(生活の質)が高く保たれることも、患者を引きつける要因になっている。
「ただ、副作用などについては、誤解している患者さんが少なくありません。治療後のQOLが高く保てることは確かですが、決して夢のような治療法ではありません。副作用もあるし、性機能に関しても、100パーセント温存できる保障はないということは理解しておいてほしいですね」(上村さん)
副作用としては、治療後すぐに排尿障害が起こることがある。針を刺すことによる前立腺の腫れが主な原因。排尿障害のピークは1~3カ月で、元通りになるまでに9~12カ月かかる。また、放射線治療の副作用として、治療後しばらくたってから、直腸から軽度の出血が起きたケースはある。放射線治療では、晩期症状といって、長い時間が経過してから副作用が現れることがあるのだ。ただ、外科的な処置が必要となるようなひどい副作用は、日本では報告されていないという。
患者にとって魅力のある密封小線源療法だが、この単独治療に適しているのは、病期がT2aまで、グリソンスコア(*1)が6以下、PSAが10未満という限局性の早期がんだ。ただ、横浜市大病院では、ホルモン療法と併用することで、T2bまで、グリソンスコアが7以下、PSAが20未満というところまで範囲を広げて治療を行っている。
治療費は120万円だが、健康保険の適用となる。3割負担であれば、患者が支払うのは36万円である。
*1 病巣の悪性度を2~10点に分類したスコア
同じカテゴリーの最新記事
- 放射性医薬品を使って診断と治療を行う最新医学 前立腺がん・神経内分泌腫瘍のセラノスティクス
- リムパーザとザイティガの併用療法が承認 BRCA遺伝子変異陽性の転移性去勢抵抗性前立腺がん
- 日本発〝触覚〟のある手術支援ロボットが登場 前立腺がんで初の手術、広がる可能性
- 大規模追跡調査で10年生存率90%の好成績 前立腺がんの小線源療法の現在
- ADT+タキソテール+ザイティガ併用療法が有効! ホルモン感受性前立腺がんの生存期間を延ばした新しい薬物療法
- ホルモン療法が効かなくなった前立腺がん 転移のない去勢抵抗性前立腺がんに副作用の軽い新薬ニュベクオ
- 1回の照射線量を増やし、回数を減らす治療は今後標準治療に 前立腺がんへの超寡分割照射治療の可能性
- 低栄養が独立した予後因子に-ホルモン未治療転移性前立腺がん 積極的治療を考慮する上で有用となる
- 未治療転移性前立腺がんの治療の現状を検証 去勢抵抗性後の治療方針で全生存期間に有意差認めず
- 前立腺がん再発とわかっても、あわてないで! 放射線治療後に局所再発しても、凍結療法で救済できる



