- ホーム >
- 検査・治療法 >
- 検査 >
- 検査画像の見方、読み方
子宮体がんMRI検査
影が淡く、丸くなければ、子宮体がんと判別する

もりやま のりゆき
1947年生まれ。1973年、千葉大学医学部卒業。米国メイヨークリニック客員医師等を経て、89年、国立がん研究センター放射線診断部医長、98年、同中央病院放射線診断部部長で、現在に至る。ヘリカルスキャンX線CT装置の開発で通商産業大臣賞受賞、高松宮妃癌研究基金学術賞受賞。専門は腹部画像診断
患者プロフィール
50歳の女性Dさん。子宮筋腫のため、以前からたびたび不正出血があったが、いつもより出血量が多く、心配になって主治医のもとにかけつけた。画像検査で異常な影があるということで国立がん研究センター(現国立がん研究センター)を紹介される。MRI検査などで子宮体がんが確認され、子宮摘出手術を受けた
子宮筋腫と子宮がんの区別が重要
不正出血は、子宮筋腫の典型的な症状ではありますが、ほかの原因でも起こり得ますので、まず子宮筋腫によるものかどうかを峻別する検査が必要になります。
「とくに、子宮がんとの区別が重要で、一般にはまず画像検査を行います。がんの疑いが強くなれば、子宮の入り口にできる子宮頸がんか、その奥の子宮内膜にできる子宮体がんかの区別も必要になります。両者は全く治療方針が違うからです」(森山さん)
最も簡便なのは、外来でも可能な腹部超音波検査です。より鮮明な画像を得るため、腟から細いプローブ(測定部位に接触させる電極)を挿入して超音波を当てる経腟超音波検査を行う場合もあります。CTやMRIを常備している病院では、これを優先的に行うこともあります。
また、画像検査とは別に、子宮頸部の粘膜と子宮内膜の細胞を器具(ブラシ)で採取して、がん細胞が含まれているかどうかを顕微鏡で見る細胞診検査(病理検査)を第1に行うところも多いです。一般の病院では1週間ほど、病理検査の部署のある病院では数日で結果がわかります。
「子宮体がんの検査は、細胞診だけでは判定がつきにくいことがあって、その場合は子宮内膜の組織を部分的に取って検査をする組織診を行います」(森山さん)
この細胞診、もしくは組織診が、子宮頸がん、あるいは子宮体がんであるかどうかの確定診断となります。
子宮体がんを見分ける3つの特徴
Dさんは国立がん研究センターでMRI検査を受けました。
「その結果、異常な影は子宮体がんであることを確認しました」(森山さん)
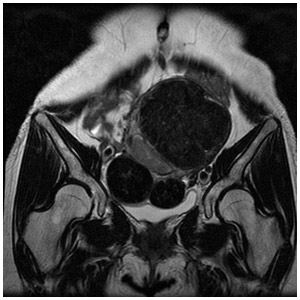
Dさんの検査画像をご覧ください。
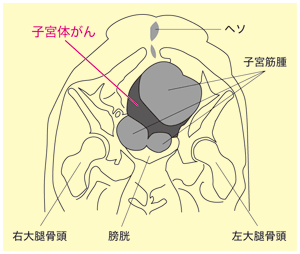
中央に球状の大きい黒い影、その下に同じく球状の中くらいの大きさの影と小さい影があります。
「それら3つの影が子宮筋腫です。それらに挟まれるようにして淡い影がありますが、それが子宮体がんです」(森山さん)
淡い影が子宮体がんであるとの見当は、3つの特徴からつくのだといいます。
1つ目は影の形。子宮筋腫は滑らかな円形をしています。
「淡い影は細長く、筋腫にはありえない形をしています」(森山さん)
2つ目は影の濃さ。
「MRIの画像では、筋腫は真っ黒に、がんはそれより淡い色に写るようになっています。仮にがんがもっと小さくて形が見分けにくい場合、影の濃さの違いは両者を区別するよい目安となります」(森山さん)
3つ目は影の位置。
「淡い影の部分は子宮内腔で、その表面に子宮内膜が存在します。子宮体がんは子宮内膜から発生するのですが、Dさんの場合はがんが大きくて、子宮内膜全体に広がり、内腔にもせり出して、びっしりと覆っている状態です」(森山さん)
MRIの画像でがんの浸潤もわかる
このように、Dさんのケースでは、画像検査で異常な影の正体がほぼ判明しました。細胞診の結果も陽性でした。MRI検査には、がんかどうかを判別する目的とは別に、がんであればどこまで広がっているかを調べる目的もあります。
CTだと近隣のリンパ節への転移の有無が、MRIだと浸潤の深さや広がりがよくわかるという特徴があるそうです。
子宮体がんではMRI画像のほうが鮮明で、治療方針を決める上で有用なケースが多いそうです。
「MRI画像でDさんのがんは子宮内膜に限局しており、子宮壁や筋層には浸潤が認められませんでした。また、CTでリンパ節や肝臓、肺への転移も否定されたので、手術という治療方針に決定し、標準的な子宮全摘を行い、両方の卵巣と卵管も摘出しました」(森山さん)
手術から2年経過しますが、再発はなく、Dさんは元気に暮らしているそうです。
同じカテゴリーの最新記事
- 膵島腫瘍(膵内分泌腫瘍)CT検査 影の白っぽいのが、膵がんと見分けるポイント
- 肝がん CT&肝血管造影検査 腫瘍内部の色調が濃淡入り混じっているのが、がんの目安
- 尿管がん エックス線&CT造影検査 尿管が太く、白い影が出なければ、がんを疑う
- 腎盂がん CT&エックス線造影検査 造影剤を入れたCT検査で黒い影があればがんを疑う
- 膀胱がん CT検査 膀胱壁の輪郭の滑らかさからがんの浸潤を見分ける
- 多発性骨髄腫 CT検査 黒い影の輪郭がギザギザなのが骨髄腫の特徴
- 類上皮血管内皮腫 CT検査 骨髄の黒さの濃淡でがんを見分ける
- 悪性線維組織球腫 CT検査 骨の位置がずれているのは巨大な腫瘍に押された証し
- 卵巣がん(境界悪性腫瘍)CT検査 卵巣や充実成分の大きさを良性・悪性判別の目安にする



