予後がよくないがんは早期発見が要。定期的な尿検査や超音波検査を
要注意! 進行の早い腎盂尿管がんの診断と治療

日本大学医学部
泌尿器科学主任教授の
高橋悟さん
尿の通り道にできる腎盂尿管がん。
組織的には膀胱がんと同じだが、膀胱よりも壁が薄いため、周囲に浸潤しやすく、予後がよくない。
どんなことに気をつけ、どんな治療をしたらいいのだろうか。腎盂尿管がんの診断と治療における注意すべき点をまとめる。
現状と症状
症状のない血尿が特徴の1つ
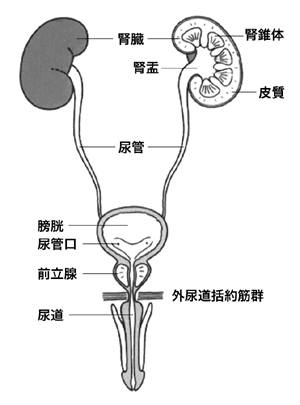
腎盂は腎臓でつくられた尿をためる部分で、たまった尿は尿管という細い管を通って、膀胱に運ばれる。この腎盂にできるがんが腎盂がんで、尿管にできるがんが尿管がん、2つを合わせて腎盂尿管がんと呼ぶ。
尿の通り道(尿路)である腎盂、尿管、膀胱、尿道は、いずれも移行上皮という粘膜で覆われている。尿で容量が増大すると、重なり合っている細胞が移行(スライド)するため、移行上皮と呼ばれる。
腎盂尿管がんの多くは移行上皮がん、あるいは尿路上皮がんといわれ、組織学的な分類や発生のメカニズムは膀胱がんと同じである。ただしごく一部、数パーセントほどに、腺がんや扁平上皮がんも見られる。
腎盂尿管がんの患者は50歳以上で全体の9割以上を占め、男女比は2~3対1で、男性が多い。がん全体の中でも、泌尿器がんの中でも、決して多いがんではないが、注意を要する点は少なくない。たとえば、早期発見が難しいことや進行が早い点は要注意だ。
がんを早期に発見するには、自覚症状も参考にはなる。どのような自覚症状があるのだろうか。
「腎盂尿管がんの特徴の1つとして、症状のない血尿が出ることが挙げられます。痛くもかゆくもありませんが、見た目で血尿とわかることも、検査して初めてわかる潜血のこともあります。もっと進んで、腫瘍が大きくなると、尿の通過障害を起こすこともあります。すると水腎症を起こして、腎臓が腫れてしまう。尿が流れにくくなるわけですから、その側の腎臓、たとえば右なら右側の腰や背中のあたりが痛くなったりします」
こう話すのは、日本大学医学部泌尿器科学主任教授である高橋悟さんである。
それ以上進行した場合は、膀胱タンポナーデ(膀胱内に血液が詰まり、排尿できない状態)を起こすこともあるし、転移すれば、その部分が痛くなることもある。
検査
排泄性腎盂造影検査やCTなどで診断
では、腎盂尿管がんを調べる検査にはどのようなものがあるのだろうか。高橋さんによると、主に次の検査がある。
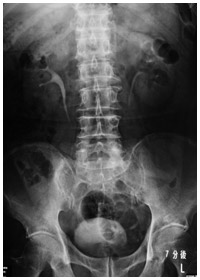
排泄性(静脈性)腎盂造影検査の写真。
左腎盂の陰影が欠けた部分ががん
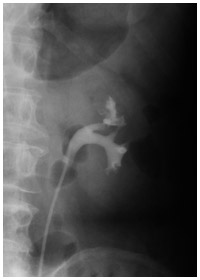
逆行性腎盂造影検査の写真。
左上腎杯に変形がある
・超音波(エコー)検査……腎盂内に隆起性の病変があれば、その部分が映るし、水腎症を起こしていれば、腫れた腎臓の状態が映る。
・排泄性(静脈性)腎盂造影検査……造影剤を静脈注射して、腹部のレントゲン撮影を一定の時間を空けて何度か行う。病変がある場合は、その部分が陰影の欠損として映る。
・尿細胞診……尿を顕微鏡で観察し、がん細胞があるかどうかを診る。クラス5と4を陽性と診断。
・CT検査……がんがあるかどうかの診断がついた後、腎盂尿管がんのステージ(病期)を判断するのに有効かつ必要な検査。
・MRI検査……腎盂内の腫瘍の状態は、CTよりもよく見えるという報告がある。また、MRIの拡散強調画像を使うと、尿の流れが見えて、小さな隆起性の病変を発見できるという報告もある。必ずしも必要な検査ではない。
・膀胱鏡検査……腎盂尿管がんは膀胱がんを併発することが多いため、膀胱の検査も行ったほうがよい。
以上の検査で、腎盂尿管がんの診断はつく。しかし、前の検査でも診断がつかない場合や、左右どちらの腎盂尿管にがんがあるのかがわからない場合などは逆行性の腎盂造影検査を行い、それでも診断のつかない場合は尿管鏡検査を行う。
・逆行性腎盂造影検査……尿の流れに逆らい、尿道から内視鏡を挿入して、膀胱の中を観察する。さらに左右の尿管の中にカテーテルを挿入して、造影剤を注入。これによって、明瞭な撮影が可能になり、診断がつくことが多い。
・尿管鏡検査……病変が隆起せず、粘膜を這うように進行する腎盂尿管がんがある。こうしたタイプの腎盂尿管がんは画像などでは診断できない。その場合、尿管鏡という非常に細いファイバースコープを尿道から尿管および腎盂に挿入し、腎盂尿管の内部を観察する。場合によっては、組織を採取し、生検を行う。
ステージ
粘膜が薄いため、浸潤がんになりやすい
治療は、まずステージを確定させることから始まる。ステージによって、治療法が変わるためだ。
腎盂尿管がんのステージ分類やTNM分類は膀胱がんとほぼ同じ。以下では、原発がん巣の壁内深達度(T)に関して説明する。
・Ta……がんが粘膜にとどまっている状態。
・T1……がんが粘膜下層に浸潤しているが、筋層には達していない状態。
・T2……がんが筋層の中に入り込んでいる状態。
・T3……がんが筋層を越えて、腎盂や尿管の周囲の脂肪組織に浸潤している状態。
・T4……がんが腎盂や尿管の壁を飛び越え、遠くの臓器に転移している状態。
ステージ分類では、TaとT1がステージ1、T2がステージ2、T3がステージ3、T4がステージ4に、ほぼ相当する。
一般的には、Taを表在性がん、T1以上を浸潤がんと呼ぶ。ただし、腎盂尿管がんにはT1はほとんどないという。その理由を高橋さんは次のように説明する。
「腎盂尿管の粘膜は非常に薄く、数ミリしかありません。そのため、がんが粘膜に入ると、あっという間に筋層まで入り込んで、T2になってしまう。つまり浸潤がんになりやすく、予後は膀胱がんより悪いのが現状です」
| 病期0 | 非浸潤がん |
|---|---|
| 病期1 | 粘膜下層に浸潤 |
| 病期2 | 筋層に浸潤 |
| 病期3 | 筋層を越えて尿管周囲もしくは腎盂周囲脂肪組織もしくは腎実質に浸潤 |
| 病期4 | 他臓器に直接浸潤もしくは転移したもの |
同じカテゴリーの最新記事
- 新たな併用療法や新薬でまもなく大きく変わる! 進行性尿路上皮がんの1次治療
- キイトルーダ登場前の時代との比較データから確認 進行性尿路上皮がんの予後が大幅に延長!
- 免疫チェックポイント阻害薬や抗体薬物複合体の登場で急激に変わった進行膀胱がん(尿路上皮がん)の薬物治療
- 尿路上皮がん(膀胱・腎盂・尿管)に新薬の期待 進行した尿路上皮がん治療に選択肢が増える
- 筋層浸潤膀胱がんに4者併用膀胱温存療法を施行 ~生命予後や合併症抑止に大きく貢献~
- 筋層浸潤性膀胱がんの最新情報 きちんと理解して、治療選択を!
- 膀胱を残す治療という選択肢を より多くの人が選べるよう実績を積んでいます
- 自分に合った尿路ストーマ装具で日々の暮らしをより豊かに
- 膀胱がんの基礎・最新治療 高齢化に伴い罹患率が上昇 5年生存率は病期別に10~90%
- 低侵襲、しかしがんの芽はしっかり摘む! 膀胱をとらずに治す「大阪医大式膀胱温存療法」とは



