ASCO2006・慢性骨髄性白血病のグリベック療法、5年の力
驚異的な延命効果。さらに次世代の分子標的薬も続々と出現
血液がんの分野で注目される発表は、なんといっても慢性骨髄性白血病に対するグリベック療法の5年の治療成績であった。
5年生存率89.4パーセントという高さもさることながら、治療期間が長くなるほど臨床効果がよくなることまで示された。
高齢の多発性骨髄腫患者における治療

今大会で注目される演目(プレナリーセッション)で最初に発表されたのは、多発性骨髄腫に関するものであった。現在のところ、65歳未満の患者に対してはメルファラン(商品名アルケラン)高用量投与後の造血幹細胞移植(正常な血液をつくる幹細胞を移植)が標準治療とされているが、高齢者には身体的な負担が大きいことから、65歳以上の標準治療はメルファランとプレドニゾロン(商品名も同じ)併用療法とされている。
今回の試験は、65歳以上の多発性骨髄腫患者に対して、標準療法であるメルファランとプレドニゾロン併用療法、この併用療法にサリドマイドを加えるとどうなるか、また65歳未満での標準治療であるメルファラン高用量投与後の造血幹細胞移植について同時に比較検討された。
その結果、生存期間は、メルファランとプレドニゾロン併用療法群で32.2カ月および高用量メルファラン投与後に自家造血幹細胞移植を受けた群38.6カ月に比べて、メルファランとプレドニゾロン併用にサリドマイドを追加した群53.6カ月と延長した。しかし、副作用の発現率はサリドマイド追加群のほうが高く、手足のしびれ、白血球の減少および血栓などがみられた。
「メルファラン、プレドニゾロン療法にサリドマイドを追加投与する治療法は、高齢患者において標準治療になる可能性がある」と発表者であるフランス・リール大学のティエリー・ファコンさん。
ただし、65歳未満の患者においては、多発性骨髄腫の完治を目指して高用量メルファラン後に造血幹細胞移植を行う治療法を標準とすべきと付け加えた。
用量を減らして副作用を抑える
サリドマイドの副作用は用量を少なくすることで、その発現を抑えられると予想される。これについて検討した試験が報告されている。標準用量であるサリドマイド400ミリグラムに対して、100ミリグラムで有効性と安全性がどの程度変わるか、再発あるいは他の治療で効果が得られなくなった患者を対象に確認したものである。
結果は、治療開始から1年後の生存率は、400ミリグラム群で74パーセント、100ミリグラム群で69パーセントであった。この差は、統計学的には問題とならないとされた。そして注目すべき副作用については、100ミリグラム群のほうが、手足のしびれ、便秘、眠気などすべてにおいて少なかったのである。なお、400ミリグラム群で心配された血栓については、発現リスクの高い患者に予め抗血液凝固薬が投与されていたこともあり、差はなかった。
「生存率はわずかに低下するものの、副作用の発現が減少することは、服薬の継続性にもつながりメリットは大きい。また、これまで副作用で投与中止を余儀なくされた患者への投与も可能となる」と発表者のフランス・リール大学ヤコブ・アガさんは述べた。
米国では、新規に診断された多発性骨髄腫に対するサリドマイドとデキサメタゾンの併用療法が2006年5月にFDA(米食品医薬品局)で承認された。サリドマイドの多発性骨髄腫に対する効果が報告されたのは1999年のこと。過去の薬害の影響からか、承認までは長い年月を要した一方で、専門医の間ではすでに広く用いられるという、ねじれ現象がおこっていた。
わが国においては、サリドマイドの製造は承認されていない。しかしながら、個人輸入による使用例が増加しているのが現状だ。そんな状況下、平成16年に厚生労働省から「多発性骨髄性に対するサリドマイドの適正使用ガイドライン」が出された。適正な使用がなされることを願ってやまない。
慢性骨髄性白血病のグリベック療法
慢性骨髄性白血病の分子標的薬としてグリベック(一般名イマチニブ)が2001年に登場し、今年で5年目を迎える。グリベックは発売当時から、インターフェロンα療法に比べて臨床効果が高く、副作用が少ないことが認められていた。
しかしながら、長期に投与した場合の効果の持続や新たな副作用の発現に対して不安を持つ専門医が少なくなかった。
なぜなら、インターフェロンα療法を長期に行った場合、開始から2~3年の生存率は骨髄移植を上回るものの、5年後には骨髄移植のほうが生存率が高くなったという報告があったからである。
そんななか、今大会にてグリベックを5年投与した臨床試験の成績が報告され、注目を浴びた。また、発表者が、グリベックの開発当初から携わってきた米国オレゴン州ヘルス&サイエンス大学のブライアン・ドルーカーさんであったことも多くの聴衆を集める要因となった。
この試験は2000年に開始されたもので、当時の慢性骨髄性白血病における薬物治療の標準療法であったインターフェロンαと低用量キロサイド(一般名シタラビン)の併用療法に比べて、グリベックの臨床効果と安全性はどうであるかを確認するために、慢性骨髄性白血病と診断された直後の患者を対象として行ったものである。
驚異的な延命効果。5年生存率89.4%
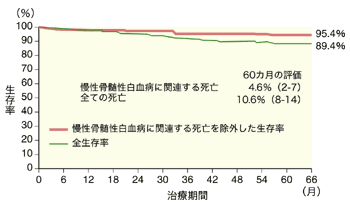
[臨床効果の推移]
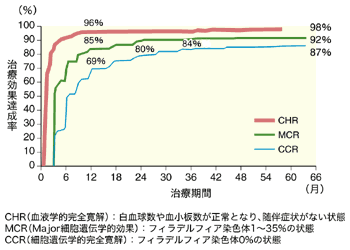
結果は、グリベック投与による延命効果が認められた。5年生存率は89.4パーセントで、がん治療においては類をみない驚異的な高さであり、慢性骨髄性白血病による死亡のみを取り上げると、その発現率はわずか4.6パーセントにすぎなかった。さらに、病気の進行率は2年目をピークにその後は減少していたのである。また、細胞遺伝学的完全寛解率(原因遺伝子であるフィラデルフィア染色体が0パーセントになった状態)が治療を継続するにつれて上昇し、治療開始から12カ月後で69パーセント、24カ月後で80パーセント、36カ月後で84パーセントまでに達した。
「治療期間が長くなるほど、より良好な臨床効果が得られる抗がん剤は非常にまれであり、グリベックのこの成績は過去のすべての治療法と比べてもっとも優れていると言えるであろう」とブライアン・ドルーカーさん。
一方、副作用の発現については、継続するにつれて減少することが確認された。また、懸念されていた新しい重篤な副作用の発現はなかった。これは、グリベック投与の継続率が68パーセント(553例中382例)と高いことからも裏付けられる。
現在、慢性骨髄性白血病の薬物治療における第1選択は、インターフェロンα療法にかわって、グリベックとなっている。しかしながら、治癒を望める治療法は、現在においても造血幹細胞移植(正常な血液をつくる幹細胞を移植)のみである。
ただし、移植を行うには制限があり、その予後も一概に良好とはいえず、再発する可能性もある。具体的には、白血球の型が一致する提供者が必要なこと、50歳以上は危険が高まるため行えないことなどである。
今回の5年成績は、骨髄移植を含めて、グリベックが慢性骨髄性白血病治療の第1選択として確立されたことを示したと言える。また、血液がん専門医の間では、グリベックによって治癒とほとんどかわらない状態まで達するのではないかと期待する声も多い。今後の成績が注目される。
治療は継続しなければならない
完全寛解に達すれば、グリベック投与は止められるのか。これに対する明確な回答はない。しかし、中止した症例の多くが再発していることから、グリベックの投与は継続しなければならないというのが現在の見解だ。延命効果が得られるとはわかっていても、長期的な治療の継続は、身体的・精神的負担のみならず、経済的負担も大きい。
また、耐性が起こり、効果が無くなることも心配ごとのひとつといえる。これに対して、今大会では次世代の分子標的薬の成績が発表された。そのひとつがダサチニブ(BMS354825、本邦未承認)である。ダサチニブは、グリベックと異なる機序を持つことから、グリベックが効かなくなった(耐性)、あるいはグリベックで効果が得られない患者に対する有効性が期待されている。
今大会においても複数の報告がなされ、有効性は概ね良好であった。ただし、重篤な白血球減少や血小板減少が投与患者の3分の2程度に発現していることから注意が必要である。なお、ダサチニブは米国FDAに申請中で、近々承認される予定である。
もうひとつに、ニロチニブ(AMN107、本邦未承認)がある。ニロチニブは、グリベックと同様の機序で、より強力な作用をもつことが確認されている。今大会での報告によると、有効性は良好であるとともに、副作用もグリベックに比べてより軽度であるという。
グリベックを含めたこれらの薬剤は、フィラデルフィア染色体陽性の急性リンパ性白血病の治療薬としても有効性が認められている。そして、現在各国において申請がなされており、今後の新しい治療選択肢となることが期待される。
同じカテゴリーの最新記事
- 従来の治療薬と作用機序が異なり新しい選択肢として期待 慢性骨髄性白血病に6番目の治療薬が登場
- 第3世代の新薬も登場! さらに進化する慢性骨髄性白血病の最新治療
- 深い寛解後に 70%が投薬中止可能~慢性骨髄性白血病の治療~
- 治療薬に新たにボスチニブが加わる 慢性骨髄性白血病の最新治療
- 慢性骨髄性白血病 治療薬を飲み続けなくてもよい未来
- 休薬してよいかどうかの臨床試験も始まり、将来的には完治できる可能性も! 効果の高い第2世代薬が登場!慢性骨髄性白血病の治療薬をどう選ぶか
- 慢性骨髄性白血病~新薬の登場で完全治癒への期待がふくらむ 新しい分子標的治療薬がもたらすインパクト
- 一生薬を飲み続けなくてもいい時代が来るかもしれない!? 完全治癒を目指して慢性骨髄性白血病の最新治療
- グリベックの10倍以上の効力を持つ新しい分子標的薬も近々承認 分子標的薬の登場で大きく変わる白血病治療
- 渡辺亨チームが医療サポートする:慢性骨髄性白血病編



