膵がん治療に朗報! 術前化学療法の確立をきっかけに飛躍へ

膵がんには「難治」のイメージがつきまとう。しかし現在、治療法も治療成績も、着実に進化し続けている。その大きなきっかけが2019年に有効性が証明された「切除可能な膵がんへの術前化学療法」
術前治療は、手術後の生存率を押し上げたことはもちろん、切除可能と不可能のボーダーラインで発見された膵がん、さらには手術不可能の状態で見つかった膵がんに対しても、大きな可能性を示唆しているのだ。膵がんに対する術前化学療法の実情と今後の展望について、東北大学大学院医学系研究科消化器外科学分野教授で、東北大学病院総合外科長の海野倫明さんに話を聞いた。
膵がんに「早期」はない
膵臓(すいぞう)は、左右に20㎝ほどの横長の臓器。前から見ると胃の後ろの奥まった場所に位置し、早い段階では自覚症状もなく「気づきにくいがん」である。
実際、手術(切除)可能な段階で見つかるのは全体の20%ほどで、切除可能と不可能の境界線(ボーダーライン)で発見されるのが約20%、そして、膵がんとわかった時点ですでに他の臓器へ転移していて手術が難しいケースが60%というのが現状だ(図1)。
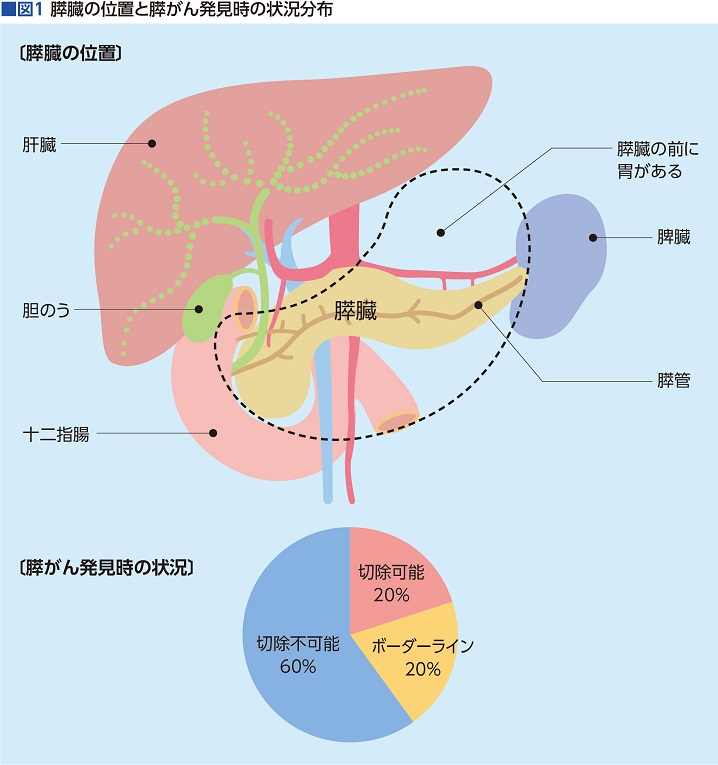
膵がんの早期発見が難しい理由について、東北大学病院総合外科長の海野倫明さんは「膵がんは早い段階から浸潤(しんじゅん)、転移しやすい性質を持ちます」と話し、こう続けた。
「例えば、大腸がんや胃がんの場合、1㎝以下ならば、がんはほぼ粘膜内に留まっているので〝早期がん〟と定義できますが、膵がんには壁となる粘膜がなく、1㎝以下の小さながんでもすぐに膵臓の中に入り込み浸潤していきます。そういう意味では、小さくても進行がん。膵がんには〝早期がん〟という概念がないとも言えるでしょう」
なおのこと、切除可能な段階で見つけて、手術でがんを取り除きたいと誰もが思うところだ。しかし、手術ができたとしても、術後の5年生存率は20~40%というのがこれまでの実情。そんな状況に一石が投じられたのは今から遡ること2年、2019年1月のことだ。
術前化学療法という選択肢の確立
2013年から海野さんたち東北大学のチームが中心となって、全国的に「切除可能な膵がんに対する術前化学療法の有効性」を問う無作為(ランダム)化比較試験が行われた。そして2019年1月、ASCO-GI(米国臨床腫瘍学会・消化器がんシンポジウム)で、海野さんはその確かな有効性を発表し、膵がん治療に新たな方向性を明示した。
「実は、当院(東北大学病院)では、10年ほど前から術前化学療法を行ってきました。術後にTS-1(一般名テガフール・ギメラシル・オテラシルカリウム)による補助化学療法を行うのが従来の標準治療ですが、膵がんの手術は大手術になることが多く、合併症が起こって入院が長引いたり、手術による体力消耗や術後の食欲低下も原因となって、予定していた化学療法に進めないことも多かったのです。そこで術前化学療法に切り替えたところ、想像以上に良い手応えでした。ただ当時は術前化学療法に関する明確なエビデンス(科学的根拠)がなく、広く伝えるためにもランダム化比較試験が必要だと思ったのです」
この臨床試験に参加したのは、日本全国57施設、364名の切除可能な膵がん患者。1:1の割合で、従来の標準治療である術後に半年間のTS-1化学療法を行うグループ(標準治療群)と、6週間のジェムザール(一般名ゲムシタビン)とTS-1の併用療法後に手術を行うグループ(術前化学療法群)に分けて治療成績を追いかけた。
結果は、従来の標準治療群の平均生存期間(OS)26.7カ月に対し、術前化学療法群は36.7カ月と10カ月延長。2年生存率も標準治療群52.5%、術前化学療法群63.7%と明らかな有効性を示したのだ(図2)。
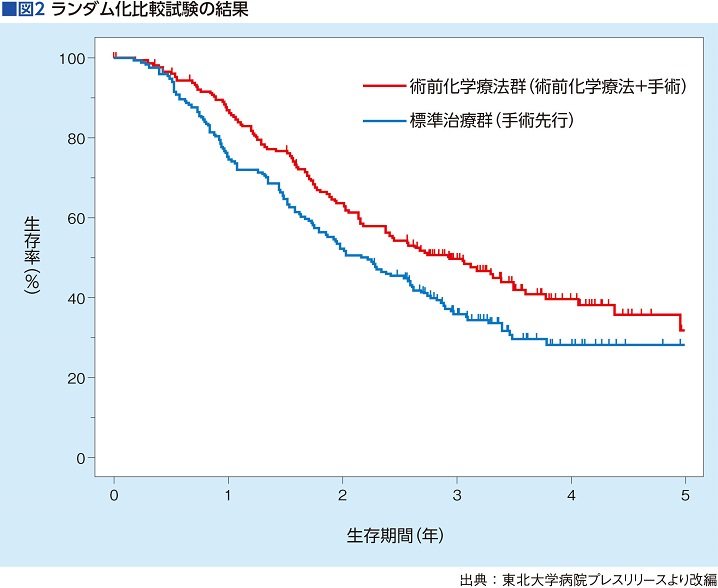
この結果を受けて、日本膵臓学会は2019年10月に「膵癌診療ガイドライン」のオンライン版に術前化学療法を書き加え、術前化学療法は膵がんの標準治療となった。
3つのメリット、微小転移を叩く力
術前化学療法の有効性がはっきり証明されたわけだが、ここで改めてそのメリットについて考えてみたい。
まず、従来の標準治療は、手術で切除後、抗がん薬TS-1を半年間服用するというもので、実際にその有効性は証明されていた。ただ、前述のように、膵がん手術は長時間かかることが多く侵襲度も高いため、体力消耗が激しく、術後の体調回復が思わしくないケースも少なくない。そのため、術後に抗がん薬を服用できなくなるケースも珍しくなかった。その点、術前ならば必ず抗がん薬治療を行えるというのが1つ目の利点だ。
さらに、「患者さんのモチベーションが違います」と海野さん。患者本人の抗がん薬治療に対する気持ちの在り方が、術前と術後では大きく違ってくるというのだ。
「術後に抗がん薬を服用することには実感が伴いません。腫瘍は手術で取り除いてなくなっているはずなのに、なぜ今さら抗がん薬を? と思ってしまうのでしょう。一方、術前化学療法の場合、抗がん薬によって腫瘍がこれだけ小さくなった、中には半分になった、ということもよくあります。こうした実感は患者さんのモチベーションを高めます」
そして最後にもう1点、術前化学療法は目に見えない微小転移を叩けるのが大きな利点。前述のように、膵がんは浸潤、転移しやすい性質を持つ。だからこそ、術前化学療法が力を発揮すると期待できる。
「膵がんは手術できても再発が早いのです。とくに肝臓にすぐ再発する傾向があります。とはいえ、術後、全く何もないところに、またすぐにがんが発生するとは考えにくい。これは、手術した時点で、すでに目には見えない、画像にも映らないほどの非常に小さな転移が肝臓にあった、と我々は考えます。とすれば、術前に抗がん薬治療をすることで、この肝臓の微小転移を叩いて消滅させることは大いにあり得るでしょう」
現在、東北大学病院では、切除可能な膵がんに対しては、基本的にすべての症例に術前化学療法を行っているそうだ。以前は、その有効性を丁寧に説明しても「一刻も早く手術してがんを切ってほしい」と望む患者さんが非常に多かったが、2019年の臨床試験結果によって術前化学療法の有効性が数値で証明されてからは、その傾向も徐々に変わってきたという。現在では、全国の多くの施設で、切除可能な膵がんに対して術前化学療法が行われているそうだ。
ボーダーラインで見つかった膵がんも手術可能に?!
ただ、2019年のランダム化比較試験で示された術前化学療法の有効性は、あくまでも「切除可能な膵がん」に対するものだ。つまり、ボーダーラインで見つかる膵がんは、実は対象外。しかし、「術前に抗がん薬治療を行うことで、ボーダーラインの膵がんを手術可能な状態に押し上げる可能性は十分にある」と海野さんは指摘する。実際に、現在、多くの施設でさまざまな臨床試験が試みられているそうだ。
「ボーダーラインの膵がんに対しては、術前に化学療法だけでなく放射線治療も加えたほうがいいのではないか、抗がん薬を現在のジェムザールとTS-1の併用療法より強いものに変えたほうがいいのではないか、さらには現在の術前化学療法の期間(6週間)を延長したほうがいいのではないか、など、施設によって見解がさまざまです。現在はまだ統一見解はなく、それぞれの施設が個々のケースに応じてベストと考える方法を選択している状況。当院では、ボーダーラインの膵がん患者さんに対しては、術前に抗がん薬と放射線治療を行う術前化学放射線療法を行い、多くの症例で手術可能な状態に持って行っています」
つまり、実質的には、切除可能な膵がん(20%)はもちろん、ボーダーラインで見つかる膵がん(20%)についても、術前治療を行うことで手術に持ち込めるようになってきているというのだ。これは、術前化学療法がもたらした大きな福音と見て間違いないだろう。
同じカテゴリーの最新記事
- 新規腫瘍マーカーでより診断精度向上への期待 膵がん早期発見「尾道方式」の大きな成果
- 化学・重粒子線治療でコンバージョン手術の可能性高まる 大きく変わった膵がん治療
- 低侵襲で繰り返し治療ができ、予後を延長 切除不能膵がんに対するHIFU(強力集束超音波)療法
- 「尾道方式」でアプローチ! 病診連携と超音波内視鏡を駆使して膵がん早期発見をめざす横浜
- 膵臓は、実は〝沈黙の臓器〟ではない 膵がんの早期診断はここまで来た!
- 栄養療法+消化酵素補充療法で予後が改善! 膵がんは周術期の栄養が大事
- 難治でも薬剤をうまく継いで長期生存を目指す 膵がん2次治療に6年ぶりに新薬「オニバイド」が登場
- 遺伝子情報をもとに効果の高い治療法を選択 膵がんにおける遺伝子変異に基づくゲノム医療とは
- 諦めないで、切除不能がんも積極的治療で手術可能に 膵がんの術前化学IMRT放射線療法で根治が望める



