- ホーム >
- 薬 >
- 免疫チェックポイント阻害薬
患者にもわかりやすく明確化された推奨する治療・しない治療 全面改訂された「大腸癌治療ガイドライン」2019年版

橋口陽二郎さん
わが国で増え続けている大腸がん。国立がん研究センターのがん登録、統計による2019年の罹患数予測は、がん種全体で1位、男女別では男性1位、女性2位。死亡数予測では、全体で2位、男性で3位、女性で1位だ。
その大腸がんの治療の指針となる「大腸癌治療ガイドライン」の2019年版は全面改訂され、さまざまな点でバージョンアップされた。同ガイドライン作成委員長である帝京大学医学部外科学講座教授の橋口陽二郎さんに、大きく改訂された点を中心に解説してもらった。
あいまいさを払拭した改訂版
「大腸癌治療ガイドライン」が初めて作成されたのは2005年。その後2009年、2010年、そして2014年の改訂後、2016年には薬物療法の部分のみの改訂が行われた。今回の2019年版は全面改訂となり注目されている(*)。
2019年版について、同ガイドライン委員会の委員長を務めた、帝京大学医学部外科学講座教授の橋口陽二郎さんは、こう説明する。
「今回のガイドラインについて総論から言いますと、『推奨』についての明確化を行いました。『行うことを強く推奨』『行うことを弱く推奨』『行わないことを強く推奨』『行わないことを弱く推奨』、そして『推奨なし』。この5つに分類し、シンプルにすることで、あいまいさを払拭しました」
ガイドラインは大腸がんの治療に従事する医師たちに広く利用されるため、各項目の執筆者は、〝推奨度〟については慎重になるという。
「とくに、『行わないことを推奨する』いう文言は、強い印象がありますから、そのようにはっきりと言い切る記述については、避けがちな傾向がありました。しかし、患者さんに説明する際には、推奨の分類を明確にしたほうが説明しやすいということもあり、今回の分類方法にしました」
医師が一方的に説明して患者の同意を得る〝インフォームド・コンセント〟の時代から、医師と患者が情報を共有しながら話し合って納得したうえで治療法を決める〝シェアード・ディシジョン・メイキング〟の時代になったこと、患者もインターネットでガイドラインを見る機会が増えたことなどがその背景にあるという。
2019年版について、患者に直接関係のある項目を中心に、内視鏡治療、手術、薬物療法について橋口さんに解説してもらった。
*大腸癌研究会HP「大腸癌治療ガイドライン」医師用2019
術者の技術差が大きいESDは「技量を考慮して」と明記
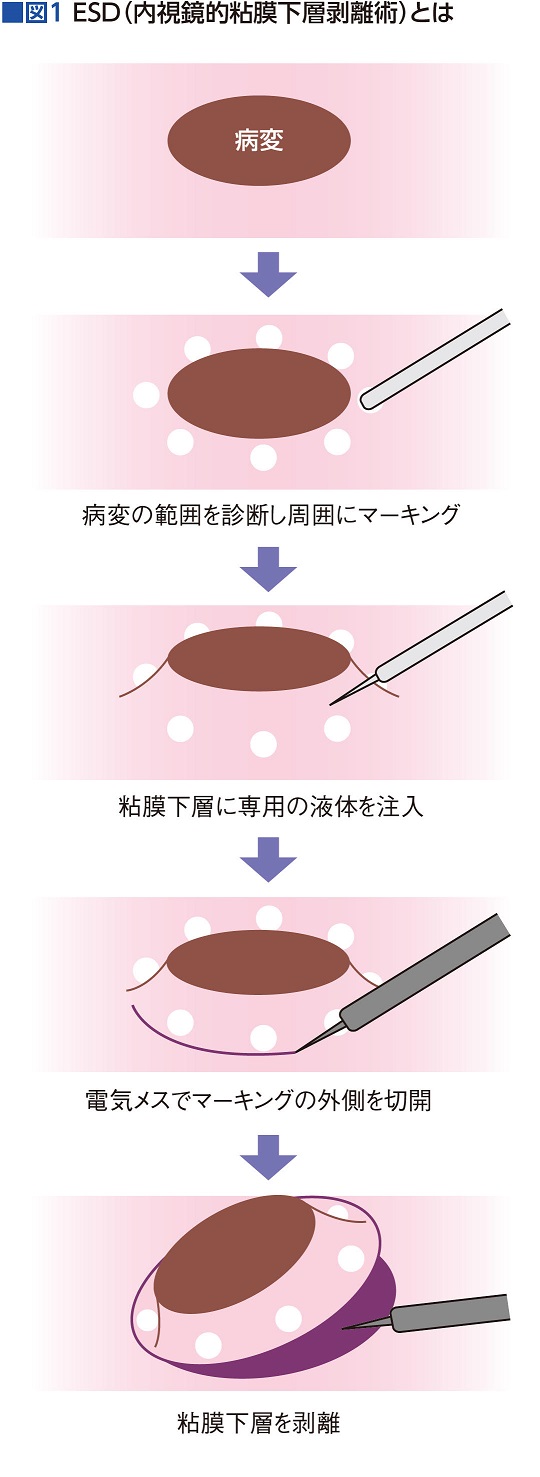
「内視鏡治療は、ESD(内視鏡的粘膜下層剥離術)が保険適用の拡大により、腫瘍径の大きさを問わないなど、いくつかの改訂がありました。ESDは推奨される治療ですが、医師個々の技術の差が大きく結果に反映される治療です。技術的難易度が高いので、施行術者の技量を考慮して施行する、と入れました」(図1)
内視鏡治療は、薬物療法と違い、同じ治療法でも技術の差が大きく、そこを考慮して決めることが重要なのだ。
「例えば、腹腔鏡手術と開腹手術は、臨床試験の結果は同等ではないとなりましたが、統計学的優劣の結果は出ませんでした。ですから今回の改訂では、腹腔鏡手術については、『行うことを強く推奨する』から、『弱く推奨する』と推奨度が下がりましました。ただし、この比較試験では、どちらの成績も極めて良く、僅差での結果だったという事情もあり、開腹手術と同等のクオリティで腹腔鏡手術をできる施設であれば開腹手術に代わる選択肢として、行ってよいということになっています」
腹腔鏡手術の1種であるロボット支援下手術「ダヴィンチ」も注目される、患者にとっても気になる術式だ。現時点では、開腹とダヴィンチの比較ならダヴィンチが優れている点も多い。しかし、腹腔鏡とダヴィンチの比較については、優劣に関する明確なエビデンス(科学的根拠)がなく、今回はとくに触れていない。
「ダヴィンチは医療コストが高いですし、腹腔鏡よりダヴィンチのほうが良いというメリットが出て来ないと推奨できないかもしれません」
肝動注療法や熱凝固療法は、行わないことを強く推奨に
「海外では標準治療となっている直腸がんの術前化学放射線療法については、推奨されていませんでしたが、化学療法や放射線照射のレベルも上がってきたため、局所再発の可能性が高いハイリスク群については、『行うことを弱く推奨する』ことになりました。一方、術前の化学療法のみについては、『行わないことを弱く推奨する』となりました。その理由は、化学療法だけの場合、薬に感受性のなかった患者さんでは、腫瘍が大きくなって切除が困難になってしまう可能性があるためです」
また、肝動注療法や熱凝固療法は、『行わないことを強く推奨する』となり、第1選択では行ってはいけないとなった。第1選択は手術、切除不能症例には全身化学療法を推奨することに。
手術までの橋渡し的ステント治療は推奨なし
肛門括約筋(かつやくきん)の温存手術である、括約筋間直腸切除術(ISR)については、切除範囲が広くなると術後に起こる可能性の高くなる便失禁や、局所再発の可能性を考慮して、詳細に記載されている。
「他には、ステント治療についての記載も重要です。手術前に直腸の狭窄(きょうさく)がある場合、ストーマ(人工肛門)を作らないで、狭窄部を広げるステント治療を希望する患者さんは多いのです。しかし、ステント治療は穿孔(せんこう)などをおこし、がん細胞がこぼれ出してしまう危険性があります。そこで手術までの橋渡し的ステント治療は、今回は『推奨なし』となりました。
とくに問題なのは、薬物療法の主要薬剤である血管新生阻害薬のアバスチン(一般名ベバシズマブ)での治療を行う予定のある、または将来その可能性のある患者さんに対しては、ステントを入れると穿孔率が上がるというデータがあるためやってはいけない。しかし、緩和治療に入った人にはステント治療は世界的に推奨されています」
同じカテゴリーの最新記事
- 1人ひとりの遺伝子と免疫環境で治癒を目指す! がん免疫治療が進んでいる
- 免疫チェックポイント阻害薬との併用療法で大きく前進 新たな進行期分類が登場した子宮体がんの現在
- 免疫チェックポイント阻害薬で治療中、命に関わることもある副作用の心筋炎に注意を!
- キイトルーダ登場前の時代との比較データから確認 進行性尿路上皮がんの予後が大幅に延長!
- 肺がんに対する免疫チェックポイント阻害薬の治療効果は腸内細菌が関係!
- 複合がん免疫療法が、がん薬物療法の主力に! 免疫療法の個別化医療を目指す
- 胃がん新ガイドライン「条件付き承認」で増える治療選択 1次治療でオプジーボ承認
- 乳がん治療にも免疫チェックポイント阻害薬が登場! トリプルネガティブ乳がんで承認、さらに――
- 初期治療から免疫チェックポイント阻害薬選択の時代へ 腎細胞がん治療はここまで来た!



