子宮体がんは手術と化学療法へ
これだけは知っておきたい女性がんの基礎知識 子宮体がん編

社会保険相模野病院
婦人科腫瘍センター長の
上坊敏子さん
ひと口に女性がんといっても、子宮頸がん、子宮体がん、卵巣がんそれぞれに個性があり、課題も違います。
女性がんで命を落とさないためには、何をするべきなのか。
社会保険相模野病院婦人科腫瘍センター長の上坊敏子さんに、女性がんを理解するための基礎知識をうかがいました。
増えている子宮体がんと卵巣がん
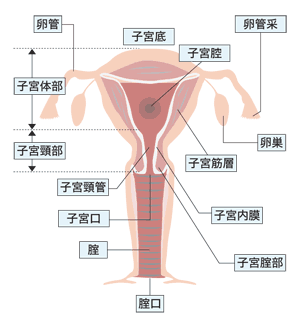
子宮体がんは子宮の体部にできるがんです。上坊さんによると、1970年代には「子宮がん全体の5パーセント程度だった」といいますが、今ではほぼ半数を占めています。
「出産が少なくなって、太った人が増えたこと、子宮体がんは50歳以上の女性に多いので、長寿になったことも影響していると思います」と上坊さんは語っています。
子宮体がんは、ホルモン依存性のがんといわれ、エストロゲン(女性ホルモン)の影響を受けて大きくなります。逆に同じ女性ホルモンでも、プロゲステロンはがんを抑制する方向に働きます。プロゲステロンは、妊娠中にたくさん分泌されるのですが、少子化社会では妊娠の機会が少なく、プロゲステロンの恩恵を受けにくくなっているのです。逆に子宮体がんの好発世代である50代、60代の女性には肥満気味の人が増えています。太っていると、閉経しても脂肪細胞の中でエストロゲンが作られます。しかし、排卵はないのでがんを抑制するプロゲステロンは分泌されません。こうしたいくつものホルモン環境の変化が、子宮体がんを増やす方向に働いているのです。
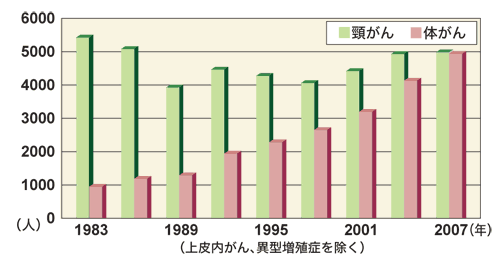
卵巣がんは、子宮がんに比べると患者数は少ないのですが、今じわじわと増えています。2006年度の罹患数は7418人で死亡者数は約4400人。子宮がんは頸がんと体がんを合わせて罹患数は2万2000人を超えますが、死亡者数は約5500人です。つまり、卵巣がんは「早期発見の手段もなく、治療も難しいがん」なのです。それだけに、患者数が増えている今、いかに良い治療法を確立するかが、急務とされています。
では、こうしたそれぞれの課題にどんな解決策が模索されているのでしょうか。
40歳をすぎて不正出血があったら必ず検査を
子宮頸がんは、早期にはほとんど症状がありませんが、子宮体がんの場合は「不正出血」が重大な兆候です。「子宮がん検診といえばふつうは子宮頸がんのことで、子宮体がんの検査は行っていないところがほとんど。40歳をすぎて不正出血があったら、必ず子宮体がんの検査も受けてください」と上坊さんは忠告します。
不正出血とは、月経以外の全ての出血のことです。もちろん、閉経後も含めてです。症状があってからでは遅いのではないか、と危惧する人も多いと思いますが、上坊さんによると「子宮体がんは、症状があって見つかっても、無症状で見つけても治る率はほとんど同じ」といいます。閉経後の女性は、経腟超音波検査で内膜の厚さを計ると、痛みもなく、リスクを見ることができます。閉経後の内膜の厚さは、5ミリ以下がふつう。それ以上厚くなっていれば、「子宮体がんのリスクも考えて、不正出血がなくても細胞診を受けてほしい」と上坊さんは話します。
子宮体がん自体はゆっくりと成長するがんなので、多くの人は1期か2期で発見されます。この間に治療すれば、90パーセント以上治るがんです。不正出血の他、「エストロゲン補充療法や乳がんでノルバデックス(一般名タモキシフェン)を服用している人、乳がんや卵巣がんの経験がある人などは、子宮体がんのリスクがあるので、検査を受けたほうが安心です」と上坊さんは話します。
若くて子供が欲しい人にはホルモン療法
(北里大学、自治医科大学)
| ・初回完全消失 | 72%(44/61例) |
| ・再発 | 50%(22/44例) |
| ・温存断念 | 44%(27/61例) |
| ・妊娠 | 33%(20/61例) → 27生児 |
| 初回完全消失44例中45% |
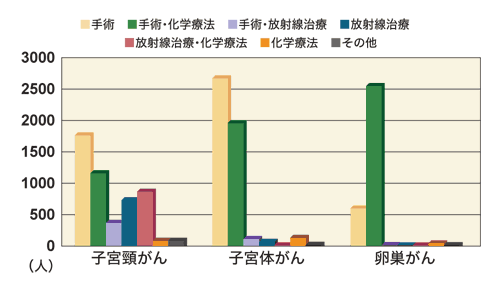
子宮体がんの治療は、基本的に卵巣、卵管と一緒に子宮を摘出するのがふつうです。若い人の場合、妊娠能力はもちろん、卵巣をとれば、更年期障害も出ます。しかし、とくに若い人の子宮体がんは、卵巣がんと重複する可能性があり、また子宮体がんは子宮頸がんより卵巣に転移しやすいので、基本的に若い人であっても手術で卵巣を残すことはしないそうです。
ただ、若くて子供が欲しいという人に全く手がないわけではありません。子宮体がんは、前述のようにプロゲステロンががんを抑制する方向に作用します。そこで、ホルモン療法としてヒスロンH(一般名酢酸プロゲステロン)が使われるのです。若い人の子宮体がんは、「ホルモン療法が効くタイプが多い」と上坊さんはいいます。
ホルモン療法はほとんど副作用がないので、自宅で少なくとも半年以上ヒスロンHを毎日服用します。その結果、「72パーセントは完全にがんが消えますが、半分の人は再発してしまいます」と上坊さん。
これを、どう考えるかです。
上坊さんは、「これは、早期で治りやすいタイプの子宮体がんを対象とした話です。手術をすれば100パーセント治るがんであることを忘れないでください」と語ります。実際に、再発して子宮の摘出手術を拒否し、命を失った例もあるのです。
それだけのリスクを冒して出産率はどうなのでしょうか。上坊さんたちの調査ではホルモン療法を行った61例のうち20例が妊娠、27人の赤ちゃんが誕生しています。
「ホルモン療法は40歳以下でリスクを冒しても子供が欲しいという強い希望がある人で考えられるべき治療法。40歳をすぎて子供が欲しいという未婚の女性もいますが、これはやめるべきです」と上坊さん。
子宮体がんは、基本的に50歳以降に多いがんです。若くて子宮体がんになる人は、もともと排卵障害のある人が多く、ホルモン療法を行うと排卵が回復しなかったり、内膜が萎縮することもあります。もともと妊娠しにくいうえ、ホルモン治療によってさらに妊娠しにくくなる危険があるのです。そのことも、理解しておく必要があります。
「ホルモン療法を行うのならば、ある程度経験のある病院や医師のもとで行い、がんが消えたらなるべく早く体外受精などの不妊治療を受けてください」と、上坊さんは忠告しています。
同じカテゴリーの最新記事
- 免疫チェックポイント阻害薬との併用療法で大きく前進 新たな進行期分類が登場した子宮体がんの現在
- 第75回日本産科婦人科学会 報告 ~慈しみの心とすぐれた手技をもって診療に努める(慈心妙手)が今年のテーマ~
- 不正出血を見逃さないで! 子宮頸がんを抜き、増加している子宮体がん
- 症例数はまだ少ないが、高齢者や併存症を持つ患者にも対応可能 子宮体がんにおける重粒子線療法の今
- 子宮体がんの最新治療と今後の可能性 免疫チェックポイント阻害薬を用いた治療が本格的にスタート!
- 子宮体がん、子宮頸がんにおけるダヴィンチ手術の現状と今後 子宮体がんがダヴィンチ手術の保険適用に
- 子宮頸がんはアバスチンを加えた3薬剤、子宮体がんではダヴィンチ、卵巣がんには新薬リムパーザが
- 根治性、安全性、低侵襲性実現のために様々な術式を開発、施行 婦人科がん手術の現状
- 子宮体がんの術後補助化学療法で再発を防ぐ
- 子宮体がんの治療は遺伝子診断による個別化治療へ



