過剰治療をなくせるか。薬物療法の有用性を実証する大規模臨床試験が進行中
遺伝子の活性度から予後を予測する乳がん遺伝子検査の最前線
乳がんの術後補助療法は、現在再発リスクなどを調べた上で治療が振り分けられ行われている。
しかし、それが本当に効果があるのだろうか。今、最先端の遺伝子検査の分野からそれに疑念が投げかけられている。
乳がんの増殖や浸潤に関わる遺伝子の活性度を調べることによって予後を予測しようという遺伝子検査の最前線をレポートする。
どう選択するか乳がんの術後補助療法
乳がんが浸潤(*)性であった場合、切除後も微小ながんが体に散っていて、再発や遠隔転移(乳房以外の臓器への転移)としてあらわれてくる可能性がある。そのため、手術後に全身療法である薬物療法を行うことが多い。これを術後補助療法(アジュバント療法)という。
おもに、(1)化学療法(抗がん剤)、(2)ホルモン療法、(3)分子標的薬ハーセプチン(一般名トラスツズマブ)の3種類を単独、または組み合わせて治療する。
ところが、やっかいなことにがんの予後(*)や薬剤感受性(*)は患者さんによって実にさまざまだ。薬物療法の副作用は患者さんのQOL(生活の質)を低下させるから、効果の期待できない投与は避けたい。
ハーセプチンの投与に関しては、患者さんのがん組織がHER2陽性か陰性か、で決まる。HER2は増殖の速いたちの悪いがんの目印とされているタンパク質で、このタンパク質の働きを抑制するのがハーセプチンだ。
また、がん組織にエストロゲン受容体(*)(ER)、プロゲステロン受容体(PR)の両方か、どちらかがあれば、ホルモン療法の効果が期待される。
化学療法については、年齢、腫瘍の浸潤の広がりやがん細胞の悪性度(グレード)、リンパ節転移の有無などから総合的に再発リスク評価をして判断する。低リスク/中間リスク/高リスクの3分類で、低リスクに分類されれば、化学療法は行わない。
しかし、こうした選択はすべての患者が適切な治療を選択する理想からはほど遠い。
この課題に対して有力視される解決策が遺伝子検査技術の導入だ。がんの増殖や浸潤は遺伝子の異常な働きによる。ならば患者さん1人ひとりの予後は、その患者さんのがん組織の遺伝子群の活性を調べれば予測できるだろう。
「オンコタイプDX」と「マンマプリント」は、そうした考えに基づいて、欧米のベンチャー企業が開発した検査だ。
手術で切除したがん組織から遺伝子を採取して検査し、術後補助療法に対する判断材料を提供する。最近、日本でも自由診療(*)で受けられるようになった。
*浸潤=がん細胞が周辺にしみこむように広がっていく
*予後=今後の病状の医学的な見通し
*薬剤感受性=薬剤が効く度合い
*受容体=生物の体にあって、外界や体内からの刺激を受け取り、情報として利用できるように変換する仕組みを持った構造のこと
*自由診療=公的な医療保険制度の枠外の診療を受けること。保険適用外の新薬や最先端の医療などが受けられるが費用は自費となる
世界的に期待は高まるがエビデンスは不十分
世界中から集まった乳がんの専門家42名に質問が投げかけられた――「オンコタイプDXやマンマプリントが化学療法の感受性予測に使えるか?」
「YES」と76パーセントが回答。2009今年3月に開催されたザンクトガレン乳がん国際会議の1コマだ。遺伝子検査への期待は世界的に高まっている。
日本人に対する有効性の検証も進められ、2009年になって、その結果が相次いで報告された。JBCRG(*)はオンコタイプDXで、アメリカでの臨床研究と同様の傾向が日本人の標本でも得られたと発表した。マンマプリントについては大阪府立成人病センターが、日本人においても低リスク群を正確に同定できたと結論づけた。
おそらく、術後補助療法の選択における遺伝子検査技術の導入は、時代の必然であろう。けれども、現時点では2つの遺伝子検査に対する検証は、本稿の後半でも見るように、古い標本で行ったものが中心である。たとえ、これらの検査で遠隔転移する確率が高いと判断されても、それぞれの薬物療法に対する感受性は個別に検討を要する。その意味で、新しい薬物療法に対する有用性については、十分に実証されているとは言い難い。
NCCN(米国包括がんネットワーク)の『乳がん診療ガイドライン』2009年第1版ではオンコタイプDXについて、「再発の可能性および化学療法から得られる利益を推定する一助とするため、再発スコアを求めてもよい」(日本乳がん情報ネットワークの翻訳)と記し、有用性を認めている。再発スコアとは、オンコタイプDXが計算するリスク評価のことだ。
ただし、現在進行中の大規模臨床試験(TAILORx)の結果を待つとして、推奨レベルをカテゴリー2Bに留めている。「やや低いレベルのエビデンスに基づく推奨で、NCCN内のコンセンサス(合意)が統一されていない(ただし大きな意見の不一致はない)」という意味だ。
*JBCRG=一般社団法人Japan Breast Cancer Research Group (JBCRG)。乳がんの臨床試験や研究を計画、推進し、診療技術、治療成績の向上を促進・振興する目的とした医師の団体
オンコタイプDX21遺伝子の活性を調べる
| 増殖セット | Ki-67 STK15 Survivin Cyclin B1 MYBL2 |
|---|---|
| ERセット | ER PGR BcL2 SCUBE2 |
| 浸潤セット | Stromelysin3 Cathepsin L2 |
| HER2 増殖セット | GRB7 HER2 |
| 他の遺伝子 | GSTM1 CD68 BAG12 |
| レファレンス | Beta-actin GAPDH RPLPO GUS TFRC |
オンコタイプDXはアメリカのジェノミックヘルス社が2004年に始めた検査。同社は浸潤や増殖に関連する16種類のがん遺伝子(HER2、ER、PRを含む)と、5種類のがんとは無関係な遺伝子(測定時の補正に利用)の計21種類の遺伝子に着目した。それらの遺伝子の活性の程度から、予後の良し悪しを測ろうというのだ。
同社はリンパ節転移陰性、ER陽性といった条件を持つ、抗エストロゲン剤のタモキシフェン(商品名ノルバデックスなど)投与患者約400例の予後と21遺伝子の活性の相関関係を解析し、21遺伝子の活性から再発リスクの指標となる数値「再発スコア」を計算するアルゴリズム(手順)を導き出した。再発スコアは0~100の整数値で、18未満が低リスク、31以上が高リスク、その中間が中間リスクに分類される。このリスク分類は再発スコアから定義されるもので、旧来のリスク分類とは別のものである。
次に、全米的な臨床試験団体NSABPが保存する標本を使って、アルゴリズムの有用性を検証する2つの試験を行った。1つは、80年代に行われたB-14試験の標本を使い、再発率予測が可能であることを示した。
もう1つは、タモキシフェンのみの投与と、化学療法+タモキシフェンの併用を比べた試験B-20の標本(1988~93年)を使用。高リスク群では、化学療法を併用すると無再発生存率が高まるが、低・中間リスク群では、併用しても効果のないことを示した。つまり、オンコタイプDXが化学療法の併用を検討する材料になるということだ。
なお、この試験ではCMF療法〔エンドキサン(一般名シクロホスファミド)+メソトレキセート(一般名メトトレキサート)+5-FU(一般名フルオロウラシル)〕とMF療法(メソトレキセート+5-FU)の2種類が施行された。
最近ではアンスラサイクリン系とよばれる抗がん剤を併用するCAF療法〔エンドキサン+アドリアシン(一般名塩酸ドキソルビシン)+5-FU〕や、アロマターゼ阻害薬のアリミデックス(一般名アナストロゾール)など、新しい薬物療法に対しても、有用性を示すデータが次々に発表され始めている。
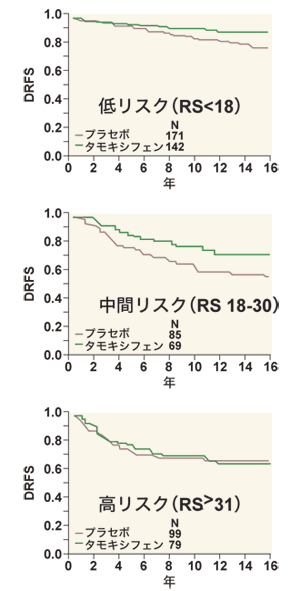
RS=再発スコア
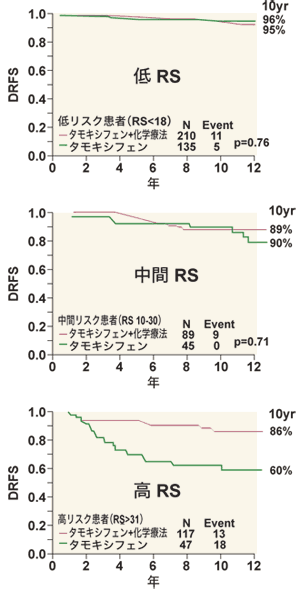
RS=再発スコア
同じカテゴリーの最新記事
- 有効な分子標的治療を逸しないために! 切除不能進行・再発胃がんに「バイオマーカー検査の手引き」登場
- 正確な診断には遺伝子パネル検査が必須! 遺伝子情報による分類・診断で大きく変わった脳腫瘍
- 高濃度乳房の多い日本人女性には マンモグラフィとエコーの「公正」な乳がん検診を!
- がんゲノム医療をじょうずに受けるために 知っておきたいがん遺伝子パネル検査のこと
- AI支援のコルポスコピ―検査が登場! 子宮頸がん2次検診の精度向上を目指す
- 「尾道方式」でアプローチ! 病診連携と超音波内視鏡を駆使して膵がん早期発見をめざす横浜
- 重要な認定遺伝カウンセラーの役割 がんゲノム医療がますます重要に
- 大腸のAI内視鏡画像診断が進化中! 大腸がん診断がより確実に
- 「遺伝子パネル検査」をいつ行うかも重要 NTRK融合遺伝子陽性の固形がんに2剤目ヴァイトラックビ
- 血液検査で「前がん状態」のチェックが可能に⁉ ――KK-LC-1ワクチン開発も視野に



