「積極的ポリープ摘除術」で大腸全摘の回避を目指す! 代表的な遺伝性大腸がん——リンチ症候群と家族性大腸腺腫症

松林宏行さん
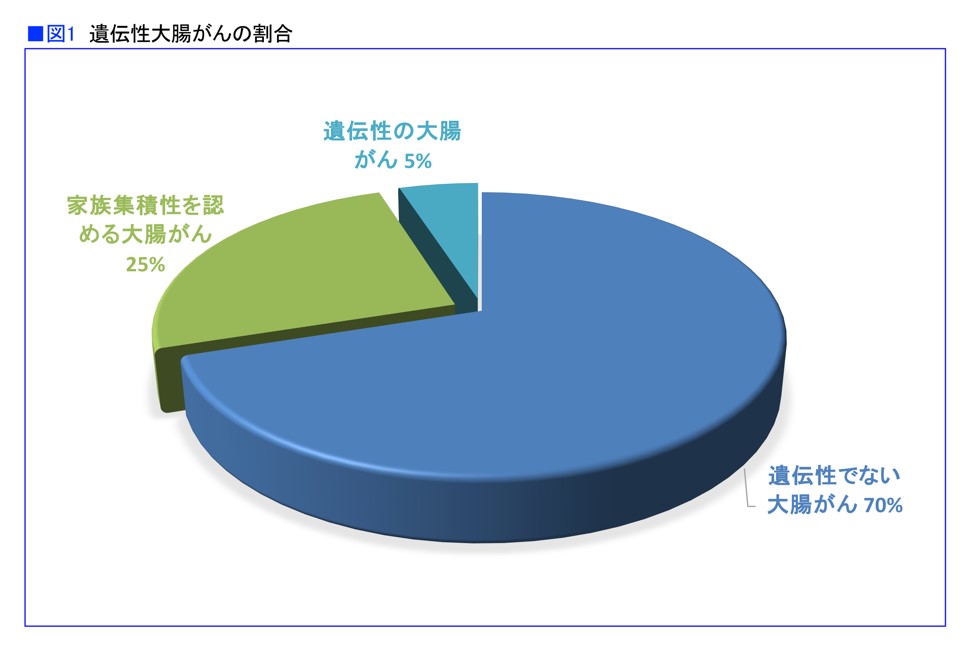
大部分の大腸がんは、環境要因や加齢とともに遺伝子に変異が起きてがん化するという後天的な原因によるものです。そのほかに、遺伝性の大腸がんが約5%あり、親から子に特定の遺伝子が受け継がれたため、がんになりやすい体質が遺伝していきます。
その遺伝性大腸がんのおもだったものに、「リンチ症候群」と「家族性大腸腺腫症」があります。今回はこの2つの遺伝性大腸がんについて、静岡県立静岡がんセンターゲノム医療推進部遺伝カウンセリング室室長の松林宏行さんに解説してもらいました。
遺伝性大腸がんと家族性大腸がんの違いはなんでしょうか?
血縁者に大腸がんが多く発症しても、それだけでは遺伝性かどうかはわかりません。大腸がんは世界的に多いがん種で、偶然家族に集積することもありえますし、食事や生活習慣など同じ環境要因が大腸がんを促進している可能性もあるからです。
これまでは遺伝性の大腸がんであるかどうかは、第一段階として家族歴やがん発症年齢、腫瘍組織の免疫染色検査から調べていました。近年ではゲノム医療が発展し、2019年には「がんゲノム診療」が保険適用になり、遺伝子パネル検査が日常的に行われるようになったため、これまで見逃されていた遺伝性の大腸がんも多く見つかるようになっています。
「家族性大腸がんは、家族内の集積が高い大腸がんを意味します。以前は家族性大腸腫瘍=遺伝性大腸腫瘍という風潮がありました。現在は〝遺伝性〟と言った場合、原因となる遺伝子変異(病的バリアント)が確認されていることを意味します。家族性と遺伝性は、部分的には重なりますが、必ずしも一致していません。学会も、以前は『日本家族性腫瘍学会』という名称でしたが、2019年に『日本遺伝性腫瘍学会』と変更されました。ゲノム医療の時代になり、遺伝性腫瘍が数多く同定されてきていることもあって呼称が変わったのだと思います」と、静岡県立静岡がんセンターゲノム医療推進部遺伝カウンセリング室室長の松林宏行さんは述べます(図1)。
遺伝性大腸がんにはどのようなものがありますか?
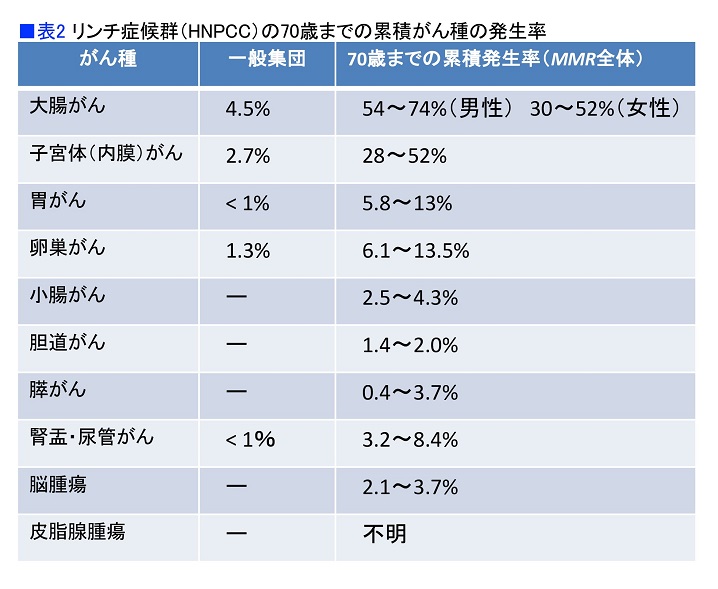
「遺伝性のがんはいろいろありますが、大腸がんに限ると代表格は2つあります。1つは家系内に大腸がん、子宮体がん、胃がん、小腸がん、腎盂・尿管がん、膵・胆道がんなどさまざまな臓器にがんができやすくなるリンチ症候群です。リンチ症候群が消化器の遺伝性腫瘍では一番多くて、HBOC(遺伝性乳がん・卵巣がん)とほぼ同等と言われています」(表2)
「もう1つは家族性大腸腺腫症(FAP:家族性大腸ポリポーシス)といって、大腸の粘膜にたくさんのポリープが発生する疾患です。消化管ポリポーシスにはいくつか種類がありますが、その中で一番多いのが家族性大腸腺腫症です。〝腺腫〟とは、腺がんの前段階の良性腫瘍のことで、〝大腸腺腫症〟は大腸に100個以上のポリープが存在することを示します。つまり、前がん病変をあちこちに持っているような状態です。若い頃から大腸の粘膜に数百~数千のポリープが発生して、放置するとほぼ100%大腸がんに移行します」
どのように遺伝するのでしょうか?
遺伝には、「顕性遺伝」(けんせい=優性遺伝)と「潜性遺伝」(せんせい=劣性遺伝)とがあります。私たちは1つの遺伝子を1対(2つ)持っています。父親から1つ、母親から1つ受け継ぎます。そのうちどちらか片方に病気の遺伝子があれば、病気の体質(形質)を受け継ぐのが「顕性遺伝」です。
「潜性遺伝」は、子どもにがんが発症するのは両親のそれぞれが遺伝子変異を1つずつ持っている場合に限ります。もし子どもが病気の遺伝子を片方だけ受け継いでも「保因者」になるだけで、病気のリスクは一般の方とあまり差はありません(図3)。
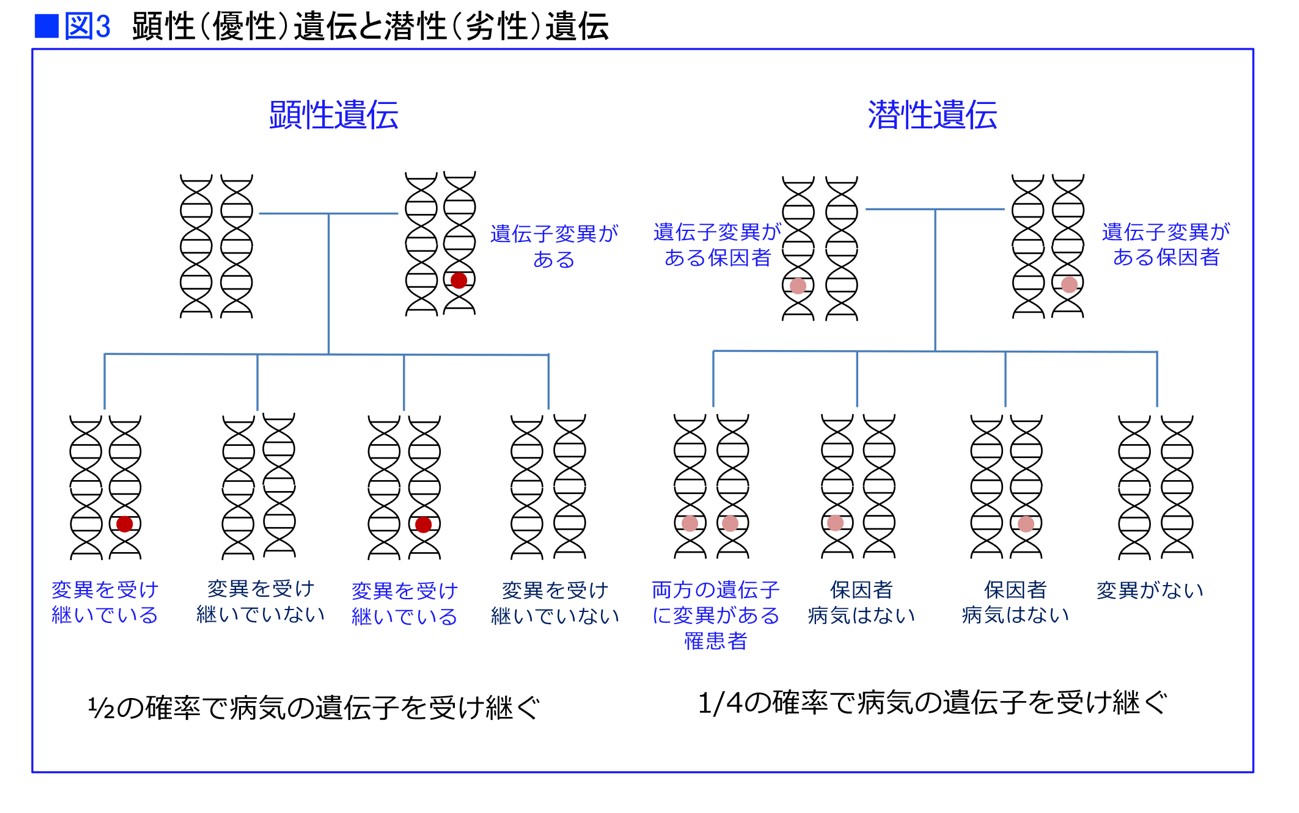
「遺伝性腫瘍の多くは、常染色体顕性遺伝です。以前は常染色体優性遺伝と言いましたが、両親のどちらかが遺伝子バリアントを持っていると子どもに1/2の確率で遺伝します。一方で、常染色体潜性遺伝の場合は子どもに1/4の確率で遺伝します。体質を受け継いでも100%がんになるわけではありませんが、リンチ症候群では生涯80%の症例が大腸がんを発症しています。家族性大腸腺腫症の場合は40歳で50%、生涯では100%です」
では、この2つについて個別に見ていきましょう。
リンチ症候群の原因遺伝子は?
リンチ症候群は、人口の400~600人に1人の割合で認められます。常染色体顕性遺伝で、大腸がん全体の1~2%程度と言われています。
1つの細胞には約30億DNAの対(塩基対)が収納されています。細胞が分裂するときにDNAがコピーされますが、そのときに10~20個にコピーエラーが起こるとされています。しかし、ヒトはMMR遺伝子(ミスマッチ修復遺伝子)というDNAがコピーされるときのエラーを修復する遺伝子を持っています。主なミスマッチ修復遺伝子としてMLH1、MSH2、MSH6、PMS2の4つがあり、EPCAMというMSH2に関与する遺伝子もあります。
「そのミスマッチ修復遺伝子が、生まれつき破綻していることが原因でリンチ症候群が発症します。親から子に受け継がれた4つのミスマッチ修復遺伝子のいずれかが、生まれながらに破綻しているとDNAの修復ができなくなってしまい、がん関連修復遺伝子にコピーエラーが起こり、がんになりやすくなるのです。リンチ症候群に発生するがんの見た目は一般の大腸がんとそれほど変わらないことが多いのですが、がんのDNAを見てみると、DNAの修復機構が破綻しているため、たくさんの遺伝子変異を持っていることがわかっています」
リンチ症候群の治療は?
「家族性大腸腺腫症ではポコッとしたドーム型のポリープが多いのに対して、リンチ症候群に特徴的なポリープは、平坦な隆起(平皿状)なので、わずかな段差や色調の違いに注意して見ていないと見逃してしまうこともあります」
ポリープの段階の治療は「内視鏡的摘除」を行います。出血や穿孔のリスクがある場合や切除に時間がかかる場合には、入院して行う場合もあります。
「ポリープが小さなうちは平坦な状態でも摘除できますが、あまりに横幅が広がると一括で切除するのが難しくなったり、切除に時間を要するようになります。大腸の粘膜にとどまっていれば、内視鏡的摘除の手法(ポリペクトミー)で、ポリープをスネアと呼ばれるループ状のワイヤーで切除します。
しかし、粘膜から粘膜下層に深く食い込んでいるがん(浸潤がん)は、ポリープだけ取っても、すでに脈管に入っていたり、リンパ節に転移している可能性があります。粘膜下層に1㎜以上食い込んでいる、あるいは脈管に浸潤していることが病理検査で確認されれば、根治のために追加の外科的な大腸切除が必要になります。しかし、粘膜内~粘膜下層浅層にとどまり、脈管浸潤がない場合には追加処置は行いません」
リンチ症候群の薬物療法については、よく効くという特徴があります。
遺伝子変異が非常に多いので、とくに免疫チェックポイント阻害薬(ICI)がよく効きます。
「大腸がんの組織でミスマッチ修復タンパクが欠損していることがわかれば、術後の補助化学療法にはキイトルーダ(一般名ペムブロリズマブ)を使います。ICIだけでなく、5-FU(一般名フルオロウラシル)などの一般的な細胞障害性の抗がん薬も効く傾向にあります」
同じカテゴリーの最新記事
- 切除可能な直腸がん試験結果に世界が注目も 日本の標準治療は「手術」で変わりなし
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 世界最大規模の画期的研究の一部解析結果が発表 大腸がんの術後補助療法の必要性をctDNAで判断する
- 初めての前向き試験で抗EGFR抗体薬の信頼性が確実に! 進化を続ける切除不能・進行再発大腸がんの薬物療法
- 遺伝子変異と左右どちら側にがんがあるかが、薬剤選択の鍵を握る! 大腸がん薬物療法最前線
- 化学放射線と全身化学療法を術前に行うTNT療法が話題 進行下部直腸がん 手術しないで完治の可能性も!
- 肛門温存の期待高まる最新手術 下部直腸がんTaTME(経肛門的直腸間膜切除術)とは
- 大腸のAI内視鏡画像診断が進化中! 大腸がん診断がより確実に
- 患者さんによりやさしいロボット手術も登場 新しくなった大腸がんの手術と薬物療法



