治療薬、がん種、既往の有無で対策も変わる
血栓症リスクを知り、血液がんの治療中は症状に早く気づき受診を

血液がんの治療薬には、血栓症リスクを高める治療薬があり、また、高齢者に多い脳血管障害対策の抗凝固薬のワルファリンとの相互増強作用に配慮が必要なものもある。治療に際し、どのような対策が必要なのだろうか。そもそも、がんと診断され、治療を行うこと自体で血栓症のリスクが高くなるという、その基本事項から解説する。
がんの発症や治療により 静脈血栓症、動脈血栓症のリスクが高まる
がんの患者さんは、血栓症の発症リスクが高く、血栓症はQOL(生活の質)を低下させる重要な併存症の1つと言われている。
「従来、欧米人に比べて日本人には血栓症が少ないと言われ、がん治療の現場ではあまり意識されてこなかったのですが、近年、食生活や体格などが欧米化する中で、日本においてもがんの患者さんの血栓症は、十分に注意すべき事項となってきています」千葉西総合病院腫瘍内科部長の岡元るみ子さんは、このように指摘する。
血栓症は、血管壁にできた血液の塊(血栓)が血管を閉塞させることで発症する病態だ。代表的なものに、下肢の静脈が閉塞する「(深部)静脈血栓症」や、足の静脈壁にできた血栓が剥がれて、血流に乗って肺に流れ、肺の血管を塞いでしまう「肺(血栓)塞栓症」があり、まとめて「静脈血栓塞栓症(VTE)」と呼ばれている。
後者は長時間のフライトなどで下肢を動かさないために起こる「エコノミークラス症候群」としてよく知られている。死亡率が14%と高い重篤な疾患だ。このほか、脳や心臓などの動脈が血栓により閉塞された場合も、脳梗塞や心筋梗塞といった重篤な疾患となる。
「血栓症は、血流の停滞、血管内皮の損傷、血液凝固の亢進の3つが主因となって発症します。がんの患者さんは、腫瘍崩壊物質や抗がん薬等の薬物によって血管内皮が障害されて血液凝固が亢進しやすくなります。また、化学療法中では嘔吐や下痢で脱水になったり、がんの症状や治療の副作用のため安静に過ごすことが多くなるため、血流が停滞するので、血栓症のリスクが高くなります。特に、動脈系より静脈血栓症の頻度が高いと言われています」
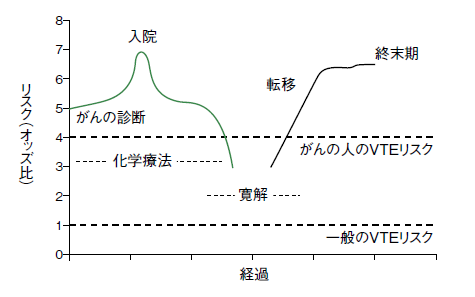
図1は、がん治療の経過と静脈血栓塞栓症のリスクの推移を示したものだ。がんの診断時に、血栓症のリスクは一般の人の5倍、入院時は(抗がん薬治療等も含む)7倍にもなる。
血栓症の危険因子は肥満、手術、抗がん薬治療など
静脈血栓症のリスク因子となる患者背景は、「高齢」「喫煙」「肥満(BMI=30~35以上)」「感染症」「腎障害」「肺障害」、「静脈血栓塞栓症」、心筋梗塞・脳梗塞など「動脈性血栓症」の既往歴、PS(全身状態)が3~4(不活発~寝たきり)、「長期仰臥」などが挙げられる。
がんの種類(原発巣)では、胃がん、膵がん等の消化器がん、脳腫瘍、肺がん、婦人科がん、腎がん、膀胱がんをはじめ、血液がんでは特に、悪性リンパ腫、多発性骨髄腫で血栓症のリスクが高い。また、がんの診断直後や転移が広がっている場合や、腫瘍量が多い場合、白血球数が1万1,000以上、血小板が30~35万以上、CRP(C反応性タンパク:炎症反応を示す指標)高値の場合も、血栓症を発症しやすい。
治療に伴うリスクとしては、開腹などの大きな手術の影響が大きく、血栓症のリスクは2~3倍にもなる。また、「入院」も安静度が高くなるため、外来より血栓症を起こしやすい。このほか、「中心静脈カテーテル」などの異物の留置、「*シスプラチンなどの抗がん薬治療」「*サレド、*レブラミド(多発性骨髄腫の治療薬)」「ステロイド薬」「*アバスチン(血管新生阻害薬)」、「エリスロポエチン(EPO)製剤(腎機能低下等による貧血治療薬)」「*ノルバデックスによるホルモン療法」などによる治療時にも血栓症を起こしやすくなる(表2)。

*シスプラチン=商品名ブリプラチン/ランダ *サレド=一般名サリドマイド *レブラミド=一般名レナリドミド *アバスチン=一般名ベバシズマブ *ノルバデックス=一般名タモキシフェン
サレド、レブラミド投与時はアスピリン等で予防
「多発性骨髄腫では、異常な抗体が産生されるために、血液が流れにくい、いわゆるドロドロの状態になります。もともと血栓症を起こしやすい病態にある中、治療ではサレドやレブラミドにステロイド薬を加える投与や、抗がん薬の多剤併用療法を行うことにより、高い確率(11~17%程度)で血栓症を発症することがわかっています。
そこで、日本のガイドラインでも、サレド、レブラミドを含む併用療法を行う場合は、血栓症のリスクが低い患者さんには低用量アスピリン(抗血小板薬・抗血栓薬)の予防内服、リスクが高い患者さんには、治療開始後4~6カ月の低分子ヘパリン(抗凝固薬)の予防投与が推奨されています。ただ、アスピリン等の投与は出血傾向をもたらすため、脳出血の既往がある人などは除外されます」
アスピリンは血小板の凝固能力を減弱する抗血栓薬として広く使われており、経口投与できる。ヘパリンは点滴で投与するため入院時にはよいが、自宅では使いにくいため、アスピリンで対応することもある。
「悪性リンパ腫の症状によって鼠頸部や腋窩リンパ節が腫れると、血管が圧迫され血流が低下し、血栓症リスクが高まります。また、再発・難治性の治療でシスプラチンを含む救援療法が行われますので十分な注意が必要です」
ただし、悪性リンパ腫治療には、多発性骨髄腫治療のようなガイドラインはない。抗がん薬治療をすることで血小板が減少し、それだけで出血のリスクが上がるため、アスピリンの予防投与は血栓症のリスクと出血のリスクを勘案して検討する必要があるという。
「また、どのがん種においても、血栓症の予防や治療のためにがん治療の内容を変更することは、まずありません。静脈血栓が生じた場合は、ヘパリン等による抗血栓治療を行い、予防内服を考慮します」



