新薬サークリサ登場で化学療法がさらに進化 多発性骨髄腫は治癒をめざして治療計画を立てる時代に

新しい治療薬サークリサが、再発または難治性の多発性骨髄腫に対して承認され、2020年8月販売開始になった。近年使える薬剤が増え、治療の可能性を拡げている多発性骨髄腫だが、7つの機能を持つという強力な新薬登場にさらに大きな希望が見えてきた。
サークリサの国際共同第Ⅲ相試験に参加した日本赤十字社医療センター骨髄腫アミロイドーシスセンター長の鈴木憲史さんは、「多発性骨髄腫はそろそろ治癒をめざすべき病気になってきた」と語る。新薬サークリサとはどんな薬か、サークリサも含めた「治癒を目指す治療戦略」とは。
再発を繰り返す多発性骨髄腫に2006年以降新薬が次々登場
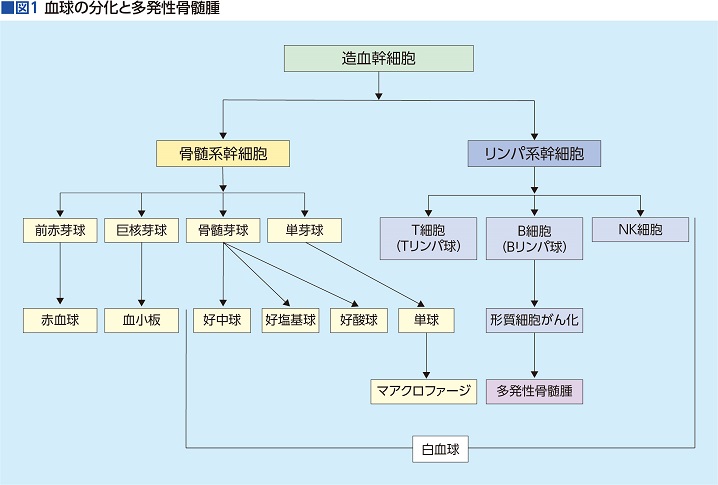
血液細胞(赤血球、白血球、リンパ球、血小板など)のもとになる造血幹細胞のがんである多発性骨髄腫(MM:Multiple Myeloma)は、白血球(リンパ球)の1種であるB細胞から分化してできる形質細胞ががん化することで起きる。
形質細胞は体内に侵入した細菌やウイルスなどと戦う抗体をつくる働きを持つが、形質細胞ががん化して骨髄腫細胞になると、骨髄腫細胞が骨髄の中で増殖するだけでなく、異物を攻撃する能力を持たず、役に立たない抗体(Mタンパクと呼ばれる)をどんどん作り出す。
これらの骨髄腫細胞やMタンパクがさまざまな症状を引き起こす。貧血による息切れやだるさ、腎障害、神経障害、破骨細胞の活性化による骨折などが起きるだけでなく、免疫機能が低下し、感染症にもかかりやすくなる(図1)。
基本的な治療法は自家移殖を併用した大量化学療法だが、体への負担が大きく、比較的若い年齢で全身状態の良好な患者さんに限られていた。近年、高齢でも全身状態のよい患者さんが増えたため、65歳までだった対象年齢は70歳まで引き上げられた。それでも多発性骨髄腫は、再発を繰り返し、次第に悪化して発症後およそ3年ほどで亡くなることの多いきびしいがんだった。
しかし2006年、分子標的薬ベルケイド(一般名ボルテゾミブ)の登場を皮きりに、新薬が次々登場する。2008年にサレド(同サリドマイド)、2010年にレブラミド(同レナリドミド)、2015年にポマリスト(同ポマリドミド)、2016年にエムプリシティ(同エロツズマブ)、カイプロリス(同カルフィルゾミブ)。さらに、2017年にダラザレックス(同ダラツムマブ)とニンラーロ(同イキサゾミブ)が承認された。
「移植は今も効果的な治療ですが、移殖をしない場合でも延命が可能になり、多発性骨髄腫全体の生存期間も平均7年くらいに延びました」
そう話すのは、日本赤十字社医療センター骨髄腫アミロイドーシスセンター長の鈴木憲史さん。


多面的機能で、先発のダラザレックスを凌ぐ効果も?
その一方、多発性骨髄腫は今日なお再発を繰り返す病気としても知られている。
「いったんよくなっても再発し、3度目の再発くらいになると、手がない状態になることが多いのです。再発する期間も少しずつ短くなり、最初の再発まで18カ月くらいあったのが、13カ月、7カ月というように短くなってきます。患者さんに、『もう次の手はない』というのはかわいそうですよ」
だから、サークリサ(一般名イサツキシマブ)が、再発または難治性の多発性骨髄腫の治療薬として登場したのは、やはり大きなニュースだった。2017年に承認されたダラザレックスと同じ抗CD38モノクローナル抗体で、どちらの薬も骨髄腫細胞の表面に多く発現するヒトCD38抗原に結合することで抗がん効果を発揮するとされるが、サークリサは7つの機能を持ち、先発のダラザレックス以上の効果が見込まれているという。
「ダラザレックスとサークリサはどちらもCD38抗原にくっつきますが、つく場所が違います。イメージとしては、ダラザレックスは頭のほうにつくため、ちぎれて離れてしまうことがあるのですが、サークリサは腹にがっちり噛みつく感じ。これにより直接の細胞死も引き起こします。また、CD38の酵素の働きを阻害することでアデノシンの産生を抑え、免疫応答の抑制を低減させる機能があります。この2つの機能がまず重要です」と鈴木さん。
「免疫応答の抑制を低減させる」とは、免疫が働かないよう抑えられているのを外すということだ。7つの機能の中にはこのほかにも免疫に関する機能が複数含まれる。
「がんは賢いので、かくまってくれる味方をつくります。例えば、制御性T細胞もその1つですが、こうした細胞を抑制することで、細胞障害性T細胞(CTL)が活性化されるようになります。また、マクロファージに作用してマクロファージが骨髄腫細胞をどんどん食べるようにしたり、がん細胞を攻撃するNK細胞を活性化したりする機能もあります」(表2)
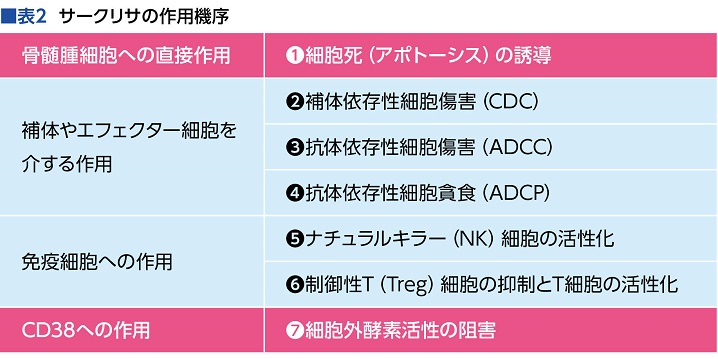
「がんの治療法の1つに免疫療法がありますが、免疫療法にはアクセルを吹かして免疫を高めるものと、免疫にかかっているブレーキを外すものがあります。ダラザレックスやサークリサはブレーキを外す機能をもつ抗体薬です。さらにサークリサの場合、たまたま噛みついた場所が、CD38が細胞外酵素活性を起こす場所でもあったので、よりブレーキが外せるようになりました」
サークリサ併用群では無増悪生存期間が倍に
今回の承認は、「レブラミドとプロテアソーム阻害薬を含む2回以上の前治療歴のある、再発または難治性の多発性骨髄腫」の患者を対象とした国際共同第Ⅲ相試験(ICARIA-MM試験)に基づくもの。
Pd療法(ポマリスト+デカドロン)と、これにサークリサ(Isa)を加えたIsaPd療法の安全性と効果を比較した。その結果、IsaPd群に無増悪生存期間(PFS)の延長が認められ(11.53カ月 vs. 6.47カ月)、全奏効率(ORR)も60.4% vs. 35.3%との結果だった。また、MRD陰性達成率もIsaPd群5.2%に対し、Pd群は0%とIsaPd群が良好だった(図3)。
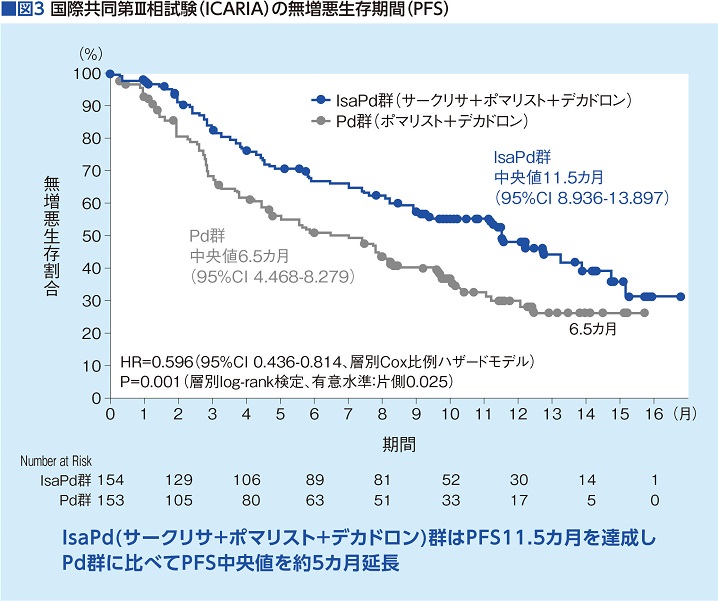
ちなみに、MRDとは微小残存病変(Minimal Residual Disease)のこと。骨髄中の腫瘍細胞が10万分の1に減ることを意味する。
近年、MFC法やNGS法などの検査方法でMRDが陰性と確認されると、予後が長くなる可能性が高いことが明らかになったという。そのため、多くの臨床試験にMRD評価が取り入れられている。
追加解析の結果もよかったという。高リスクの染色体異常を有する患者や75歳以上の患者、腎機能障害患者、レブラミド抵抗例などのサブグループにおいても、IsaPd群がPd群を上回り、治療の有効性が確認された。つまり、実際の治療現場において、さまざまな患者さんに効果的に使える可能性が高いということだ。
IsaPd群で多かった副作用は好中球減少(96%)、点滴時のショック症状であるインフュージョン・リアクション(39%)、上気道感染(58%)、肺炎(31%)、下痢(26%)など。
「無増悪生存期間が6カ月延びたということは、悪くなるまでの期間が半年延びたということで、全生存期間は相当延びていると考えられます。次の手がなかったところに、この選択ができたことは本当に大きいと思います」



