「CAR-T療法」「二重抗体療法」など期待される治療法が次々登場 進歩し続ける多発性骨髄腫の新しい治療法

多発性骨髄腫の治療は、この15年間ほどで10種類の新規薬剤が登場し、20通り以上の併用療法が行われるようになって、著しい進歩を遂げてきた。現在、さらにその先へと進化していく時期を迎えている。
遺伝子免疫療法の最先端であるCAR-T療法が、アメリカでは2021年3月承認され、日本でも2022年1月に承認された。また、二重抗体療法も有力視されており、日本を含めた世界中で臨床試験が進んでいる。この2つの治療が、これからの多発性骨髄腫の治療を大きく切り拓いていきそうである。
15年ほどで10種類の薬剤、20通り以上の併用療法が登場
多発性骨髄腫(MM)の治療は、最近の15年ほどで大きく進歩し、さらに将来に向けて新しい治療法の研究が続けられている。最新の治療を紹介する前に、ここまでどのような進歩を遂げてきたのかを整理しておく必要があるだろう。日本赤十字社医療センター血液内科部長の石田禎夫さんは、次のように説明する。
「多発性骨髄腫の新規薬剤が日本で初めて承認されたのは、世界から3年前後遅れ、2006年のことでした。それ以前の標準治療は、抗がん薬のアルケラン(一般名メルファラン)とステロイド薬のプレドニン(一般名プレドニゾロン)の2剤併用だけ。これは1960年代から行われていた治療法です。つまり、30年以上にわたって、多発性骨髄腫の治療は進歩が止まっていたことになります」(石田さん)
2006年に日本で承認されたのは、プロテアソーム阻害薬のベルケイド(一般名ボルテゾミブ)だった。そこからは、新規薬剤の登場が相次いでいく。2008年に免疫調整薬のサリドマイドが、2010年にやはり免疫調整薬のレブラミド(一般名レナリドミド)が承認された。2017年になると、抗体薬のダラザレックス(一般名ダラツムマブ)が承認されている。
こうして、現在までに登場してきた新規薬剤は10種類になっている。プロテアソーム阻害薬が3種類、免疫調整薬が3種類、抗体薬が3種類、ヒストン脱アセチル化酵素阻害薬が1種類で、計10種類である(表1)。
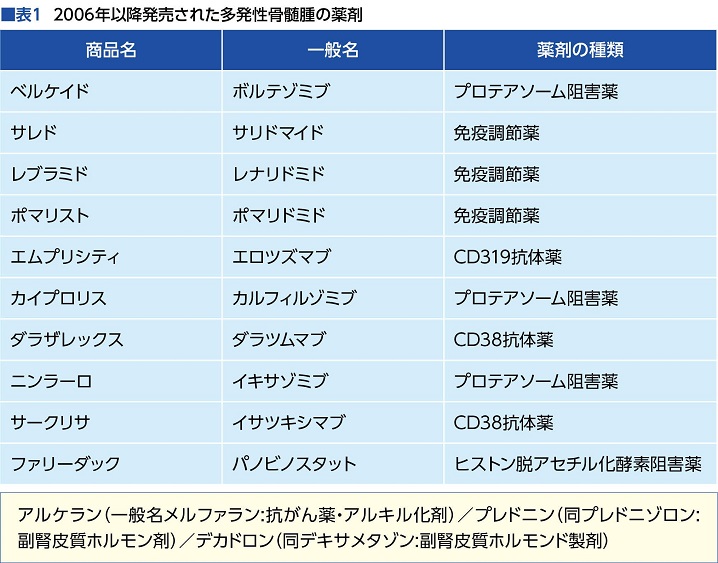
「最初は再発の多発性骨髄腫の治療薬として承認されますが、その後、初発の患者さんにも使えるようになった薬が6種類あります。再発であれば、10種類の新規薬剤を使うことができ、それらの組み合わせで、20種類以上の併用療法が承認されています」(石田さん)
多発性骨髄腫の治療は、自家造血幹細胞移植を行える場合と、移植が行えない場合に分かれている。
移植が行えない場合の1次治療で最も多く使われているのは、「ダラザレックス+レブラミド+デキサメタゾン」の併用療法である。移植を目指さないケースでは、世界的にこの3剤併用療法が推奨されている。
移植を目指す場合、米国では「ベルケイド+レブラミド+デキサメタゾン」の3剤併用が推奨されていた。現在、これにダラザレックスを加えた4剤併用療法を、移植する場合に使えるようにしようと、臨床試験が進められている。
欧州では、移植を目指す場合の1次治療では、「ベルケイド+サリドマイド+デキサメタゾン」の3剤併用が使われていた。これにダラザレックスを加えることで効果が上がることが臨床試験で確認され、すでに「ダラザレックス+ベルケイド+サリドマイド+デキサメタゾン」の4剤併用が使われるようになっている。
「新規薬剤が登場し、多くの併用療法が行えるようになったことで、多発性骨髄腫の治療成績は向上し、患者さんの生存期間が延びたことは確かです。しかし、これらの薬物療法で多発性骨髄腫が治癒するわけではありません。また、たとえば3剤併用療法を3種類行った場合には、多くの薬剤に対して耐性となるため、その後の治療選択肢が限られてしまうことになるわけです」(石田さん)
こうした患者さんに対する治療薬が必要ということで、研究開発が進められ、抗体を使った新たな治療薬が登場してきている。
日本でも承認が待たれていたCAR-T療法
抗体療法がかなり有効であることが明らかになり、新たな抗体薬の開発が進んできた。標的となる抗原は、ダラザレックスとサークリサ(一般名イサツキシマブ)ではCD38、エムプリシティ(一般名エロツズマブ)ではSLAMF7だが、BCMAという新たな標的に対する抗体薬がいくつも登場してきている。
「CD38を標的にしたダラザレックスの効果が優れているということで、同じCD38を標的としたサークリサが開発されましたが、ダラザレックスで治療した後に、標的が同じサークリサを使ってもあまり効きません。それで標的を変える必要があったわけです。多発性骨髄腫は抗体を作る形質細胞ががん化する病気ですが、BCMAというたんぱく質は、がん化した形質細胞には発現していますが、他の組織にはほとんど発現していません。そのため副作用が少なくなると考えられ、BCMAを標的とした抗体療法の研究開発が進められてきたのです」(石田さん)
遺伝子免疫療法の最先端と言われる養子免疫療法(CAR-T療法)の研究開発も、BCMAを標的にして進められてきた。CAR-T療法とは、患者さんから取り出したT細胞に、BCMAに結合する抗体の遺伝子を入れ、それを増殖させてから患者さんに戻す治療である(図2)。
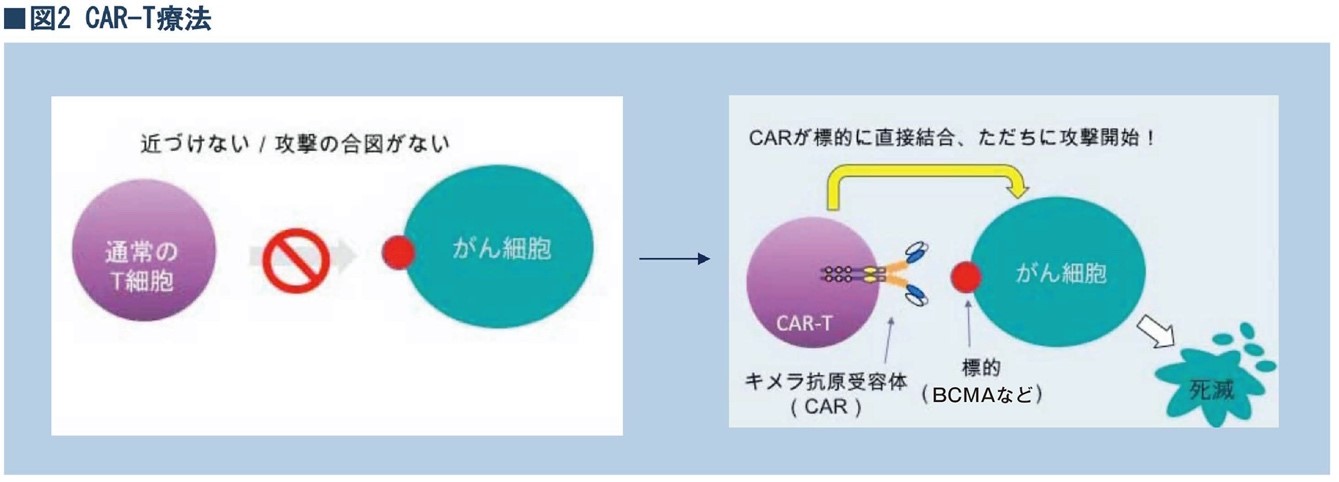
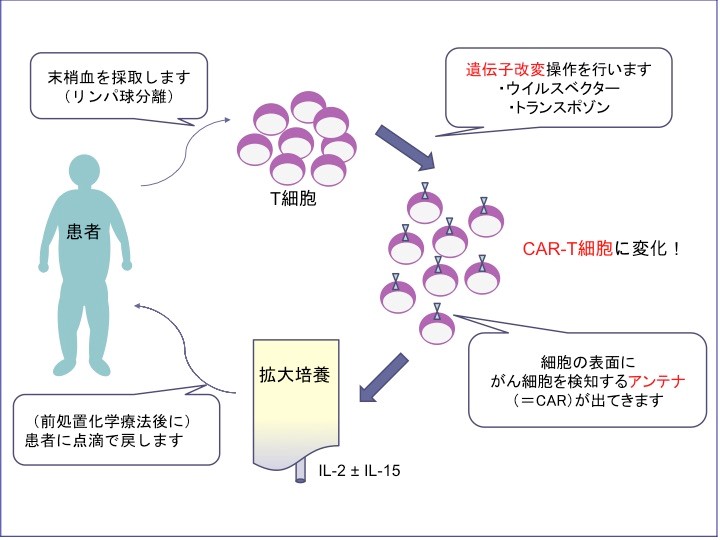
体に入ったCAR-T細胞は、多発性骨髄腫の腫瘍細胞の表面にあるBCMAを認識して結合し、活性化されたT細胞が腫瘍細胞を攻撃する。
多発性骨髄腫に対するCAT-T細胞療法として、多くの研究開発が進められてきた。その中で2つの薬剤の臨床試験結果が注目を集めている。1つがアベクマ(一般名イデカブタゲン ビクルユーセル)で、米国では2021年3月に、再発または難治性の多発性骨髄腫に対する治療薬として承認されている。日本でも2022年1月に承認された。
承認の根拠となった臨床試験は「KarMMa試験」である。この試験の対象となったのは、前治療が3レジメン以上(中央値は6レジメン)で、プロテアソーム阻害薬、免疫調整薬、抗CD38抗体薬の治療歴がある患者さん。この人たちにアベクマを投与したところ、奏効率は73%だった。
もう1つは、cilta-celで、その有効性と安全性を確認するため「CARTITUDE-1試験」が行われた。この試験の対象者も、前治療が3レジメン以上(中央値は6レジメン)で、プロテアソーム阻害薬、免疫調整薬、抗CD38抗体薬の治療歴がある患者さんである。それでも奏効率は97%という高さだった(表3)。
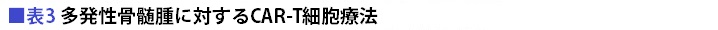
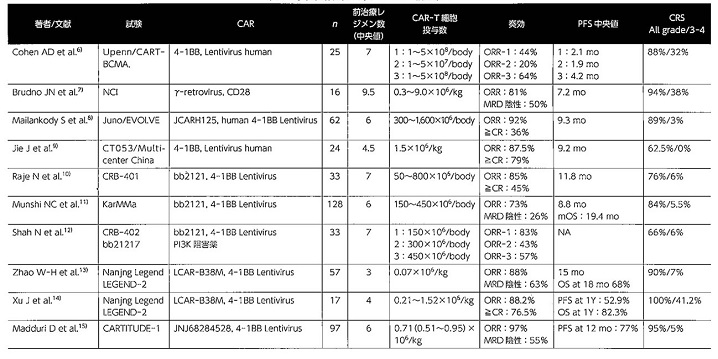
「すでに6種類の治療をして効かなくなった患者さんたちですから、普通なら2割くらいの人にしか効きません。そういう対象者であることを考えると、とくに97%という奏効率は驚くべき高さです」(石田さん)
CAR-T細胞が腫瘍細胞を攻撃すると、サイトカインが放出されるため、発熱などさまざまな症状が現れてくる。アベクマの場合、投与した当日に発熱などの症状が現れるが、cilta-celでは投与後1週間あたりで熱が出てくる。
「こうした副作用は、腫瘍細胞が少ない段階で治療すれば、どちらの薬剤を使った場合でもたいしたことはありません。治験では前治療が6レジメンくらい入っているので、腫瘍量の多い患者さんがいて、副作用が出やすい状況だったと言えます。腫瘍がある程度少ない状態で治療できれば、副作用はあまり強く出ないのではないかと思います」(石田さん)
日赤医療センター血液内科では、治験で10例以上に対してCAR-T療法を行っているが、その効果はやはり優れていたという。
「実際、すごいですね。今までなら、どの治療を行っても効かなくなっているような状態の患者さんにも効きます。私が担当した患者さんの中には、痛みで動けなかったのに、CAR-T療法後にフットサルをやっている人もいるくらいです。それから、CAR-T療法は1回投与するだけなので、その後、無治療の期間を持つことができます。従来の多発性骨髄腫の治療は、たとえ効いた場合でも、ずっと治療を継続していくことになります。それに比べ、無治療の期間を持てるのは、QOLの面からも大きなメリットだと言えます」(石田さん)
CAR-T療法の問題点は、治療までに時間がかかってしまうことだ。患者さんのリンパ球を採取して米国に送り、遺伝子を入れて増殖させ、日本に送り返されてきたリンパ球を患者さんに投与する。そのため、実際に投与するまでに6~8週間かかってしまう。その間に病状が進行してしまうこともある。
そこで、こうした時間がかからなくてすむ治療法の研究も進められている。



