基礎知識 大腸がんを知る
罹患・死亡者数は増加傾向 しかし早期対応で治りやすい
多くのがんで罹患・死亡数が減少傾向にある中で、大腸がんの死亡者数は増加傾向にあり、罹患率では近年中に肺がんや胃がんを抜いて最も高いがんになるとの予測もある。しかし、早期に発見すれば治癒しやすいがんということも知られている。大腸がんに関する最近の状況をQ&A形式で探ってみた。
*参照=国立がん研究センターHP、日本対がん協会HP、厚生労働省HPなど
Q1 大腸がんが増えていると聞きました。
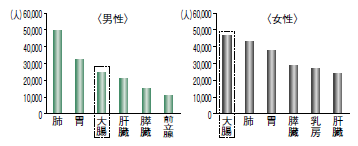
死亡率で見ると1990年代まで増加し、その後横ばいの状況ですが、死亡者数は増えています。
死亡者数を他臓器のがんと比べると、男性で3位、女性では1位です。罹患率の推移も同様の傾向です。
大腸がんにかかる割合は、40歳代から増加し始め、高齢になるほど高くなります。
罹患率、死亡率はともに男性は女性の約2倍です。大腸がんの増加には、西洋風の動物性脂肪の食事が普及したことや飲酒との関連を指摘する説もありますが、日本全体の高齢化も大きな要因です。
Q2 大腸がんはどこに発生しやすいのですか?
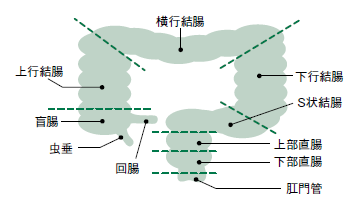
大腸は食べ物が口から食道、胃などを通ってくる消化器官の〝アンカー〟で、全長約2mです。体の右側から上に向かった後、横に進んで、左側で下に向かい、肛門につながっています。
大腸がんの部位別の発生は、肛門に最も近い直腸とその次に近いS状結腸がほぼ同じ割合で全体の7割ほどを占めています。
Q3 検診はどのように行われますか?
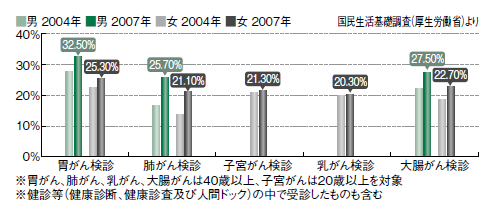
企業や自治体などの集団検診が1次検診として利用されることが多いです。40歳以上の人に年1回受診が推奨されています。便潜血検査(検便)と問診が行われます。
そこで潜血が見られると、肛門から管を挿入する大腸内視鏡検査が主体の2次検診が必要になりますが、痔による出血と思い込んだり、痛いといったイメージが先行したりして、2次検査を受けない人も多いといいます。
1次検診の受診率は、ほかのがんと同様25%ほどですが、世界的にみると、欧米では80%程度ともいわれ、日本の低さが目立っています。内視鏡検査でさらにがんが疑われる場合は、CT検査やMRI検査などが行われます。
Q4 どのように進行しますか?
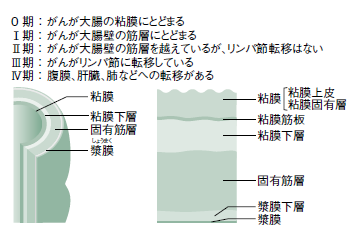
がんの進行度(病期、ステージ)はがんの大きさではなく、大腸の壁への深達度や周囲組織への浸潤、リンパ節への転移や肝臓・肺などほかの臓器への転移状況を調べて、総合的に診断されます。
また、大腸がんでは25%で肝転移があり、7%ほどに肺転移がみられますが、進行がゆっくりという特徴もあるため、転移先の手術ができるケースもあり、ほかのがんと比較して病期が進んでいても治る可能性が高いがんと言えます。
Q5 どのような治療が選択されますか?
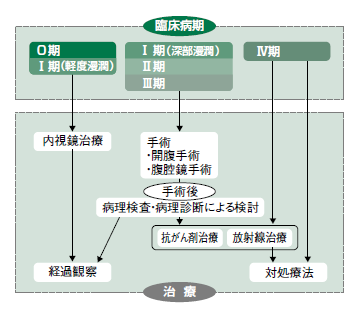
早期であれば、肛門から挿入した大腸内視鏡で切除する方法や、開腹、腹腔鏡による手術で治すことができます。
進行して、肝臓や肺へ転移していた場合でも、手術により治癒が期待できるケースもあります。一方で、発見が遅れると、肝臓、肺、リンパ節などに手術が困難な転移が起こりえます。そのようなときには、手術に加え放射線治療や化学療法も治療選択肢となります。
同じカテゴリーの最新記事
- 「積極的ポリープ摘除術」で大腸全摘の回避を目指す! 代表的な遺伝性大腸がん——リンチ症候群と家族性大腸腺腫症
- 切除可能な直腸がん試験結果に世界が注目も 日本の標準治療は「手術」で変わりなし
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 世界最大規模の画期的研究の一部解析結果が発表 大腸がんの術後補助療法の必要性をctDNAで判断する
- 初めての前向き試験で抗EGFR抗体薬の信頼性が確実に! 進化を続ける切除不能・進行再発大腸がんの薬物療法
- 遺伝子変異と左右どちら側にがんがあるかが、薬剤選択の鍵を握る! 大腸がん薬物療法最前線
- 化学放射線と全身化学療法を術前に行うTNT療法が話題 進行下部直腸がん 手術しないで完治の可能性も!
- 肛門温存の期待高まる最新手術 下部直腸がんTaTME(経肛門的直腸間膜切除術)とは
- 大腸のAI内視鏡画像診断が進化中! 大腸がん診断がより確実に
- 患者さんによりやさしいロボット手術も登場 新しくなった大腸がんの手術と薬物療法



