術前の局所治療で予後が向上するとの分析結果も!
局所進行直腸がんに対する 術前化学放射線療法の有効性は?

局所進行の直腸がんに対しては、手術でがんを切除すると同時に、周辺のリンパ節を切除する側方リンパ節郭清(側方郭清)を行うのが一般的。しかし、それでも再発が起こり、また、側方郭清により神経が傷つけられて排尿障害や性機能障害などを起こす可能性もある。そこで有効な治療法として注目されているのが手術前に行う術前化学放射線療法だ。
直腸がんは局所で進行しやすい
肛門に近いところに発症する直腸がんは大腸がんの中でも予後が悪く、局所で進行しやすいがんとして知られている。したがって再発率も高く、局所再発率は結腸がんの1.8%に対して、8.8%と高い数字を示している。
まず、局所進行の直腸がんとは、どのようなものか。がんが発生した場所(原発巣)から大腸の壁を突き破るほどにまで大きくなったり、周囲のリンパ節にまで広がっている(転移)ものの、肺や肝臓などの他臓器への転移(遠隔転移)はないステージⅡないしⅢの症例をいう。
北里大学東病院(神奈川県相模原市)の消化器外科診療講師・山梨高広さんによると、この局所進行の直腸がんに対しては、欧米と日本では治療法が異なるとのことだ。
欧米では、手術前に抗がん薬の投与と放射線による治療を併用する術前化学放射線療法を行い、その後にがんを切除する手術をするのが標準的な治療法。それによって局所再発が抑えられるというのが理由だ。しかし、日本では多くの施設で術前化学放射線療法は行わず、その代わりに切除手術と同時に直腸の横にあるリンパ節を切除する側方リンパ節郭清(側方郭清)を行う。
つまり、欧米では側方郭清は省略して術前に側方リンパ節を含めた病巣部に放射線を照射し、全身治療として抗がん薬治療を行う。それに対して、逆に術前の化学放射線療法は省略して側方郭清を行うのが日本のやり方だ。
欧米で側方郭清を省略する理由
なぜ欧米では側方郭清を省略するのか。
その理由の1つとして手技の難しさが指摘される。排便、排尿、性機能などを制御する骨盤内の自律神経は、中枢から直腸の側方のすぐ近くを経由して分布している。このため、側方郭清では自律神経をいかに温存するかが重要であり、高度な手技が求められるのだ。
欧米に比べ、手術の成績が格段に優れているのが日本。それだけに側方郭清が積極的に行われているのだが、「欧米のやり方も1つの方法ではないか」という意見が聞かれるようになってきた。
どんなに技術が優秀でも、神経を傷つける危険性がゼロではない。側方郭清を省略し、「術前化学放射線療法+切除手術」でよくなるなら、患者さんにとってのメリットはより大きいのではないか。
そこで最近、日本でも側方郭清に代わって術前化学放射線療法を取り入れる動きが広がっている。
山梨さんの施設でも、局所進行直腸がんの患者さんに対して術前化学放射線療法を行っているが、その理由をこう語る。「欧米で行われている局所進行直腸がんに対する術前化学放射線療法は、『手術単独と比較して局所再発率は低下させるが、生存率の改善には寄与しない』との報告があり、有用性が確立した治療法とはなっていません。しかし、当院で115例の局所進行直腸がんの患者さんに対して術前化学放射線療法を行ったところ、高い奏効率とともに短期・長期の生存でもよい結果が得られました」
115例の5年間の経過を解析
2005年から2010年にかけて、術前化学放射線療法後にがんの切除手術(直腸間膜全切除)を行った局所進行直腸がんの患者さん115例について、60カ月(中央値)にわたって観察した。
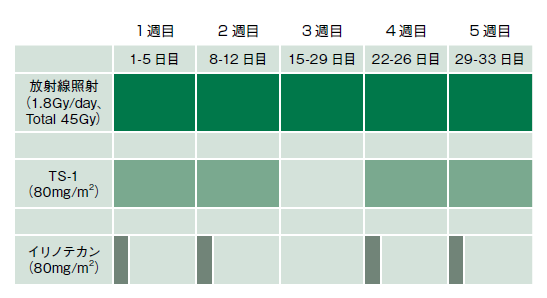
治療の内容は図1のようになる。放射線治療は、1.8Gyを週に5日(土曜・日曜は休み)のペースで25回かけて合計45Gyを照射。化学療法は、経口薬の*TS-1を1日80㎎/m2(20日間)、*イリノテカンを点滴で週に1回80㎎/m2(4日間)投与する(図2・図3)。
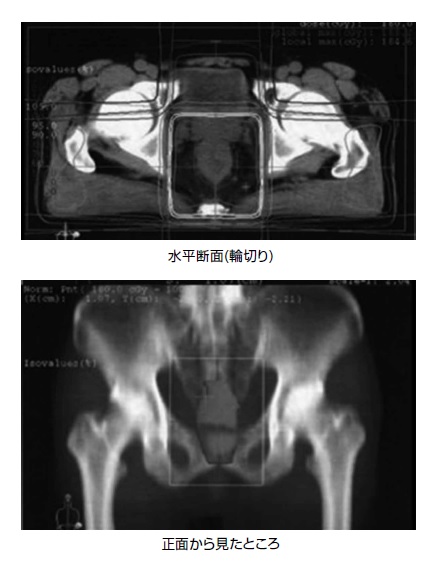
図3 術前化学放射線療法の患部への効果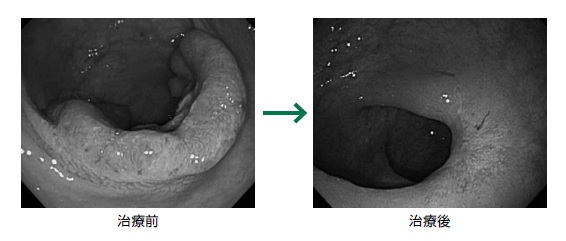
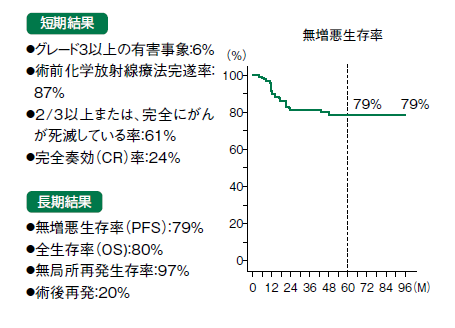
その結果、術後の完全奏効(CR)率は24%だった。がん細胞が完全に死滅している状態が完全奏効であり、24%というのは全体の24%の人が完全奏効したことを示している。これはほかの臨床試験と比べても高い値だという。「組織学的効果判定」というさらに詳しい方法で調べると、3分の2以上がんが死滅している人が33%いて、完全死滅と合わせれば6割ぐらいの患者さんで効果が出ていることがわかった。「観察期間中ずっと生存していた人の割合を示す全生存率は80%、そのうち無病生存率は79%で、無局所再発生存率は97%と、いずれも高率でした」(図4)
グレード3以上の重篤な有害事象(イベント)は6%の人に現れたが、好中球減少や下痢が主なものだった。
*TS-1=一般名テガフール・ギメラシル・オテラシルカリウム *イリノテカン=商品名カンプト/トポテシン
同じカテゴリーの最新記事
- 「積極的ポリープ摘除術」で大腸全摘の回避を目指す! 代表的な遺伝性大腸がん——リンチ症候群と家族性大腸腺腫症
- 切除可能な直腸がん試験結果に世界が注目も 日本の標準治療は「手術」で変わりなし
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 世界最大規模の画期的研究の一部解析結果が発表 大腸がんの術後補助療法の必要性をctDNAで判断する
- 初めての前向き試験で抗EGFR抗体薬の信頼性が確実に! 進化を続ける切除不能・進行再発大腸がんの薬物療法
- 遺伝子変異と左右どちら側にがんがあるかが、薬剤選択の鍵を握る! 大腸がん薬物療法最前線
- 化学放射線と全身化学療法を術前に行うTNT療法が話題 進行下部直腸がん 手術しないで完治の可能性も!
- 肛門温存の期待高まる最新手術 下部直腸がんTaTME(経肛門的直腸間膜切除術)とは
- 大腸のAI内視鏡画像診断が進化中! 大腸がん診断がより確実に
- 患者さんによりやさしいロボット手術も登場 新しくなった大腸がんの手術と薬物療法



