注目される術前放射線化学療法、そして放射線による機能低下の改善
下部直腸がんに対する治療のベストチョイス
 千葉県がんセンター
千葉県がんセンター消化器外科主任医長の
早田浩明さん
大腸がんの治療はそう難しくないといわれる。しかし、直腸がんは別だ。とくに直腸の下部にできたがんは、転移が多く、リンパ節を郭清しようとすると排便や排尿、性機能に障害が起こりやすい。また人工肛門の危機も。これを術前放射線化学療法の導入によって乗り切ろうとする医療機関が増えているが、そこにも新たな問題が……。
リスクが大きい下部直腸がん治療
機能維持か再発予防か――。
下部直腸がん患者の多くが、治療に際して、迫られるのが、この究極ともいうべき選択をどうするかということだ。
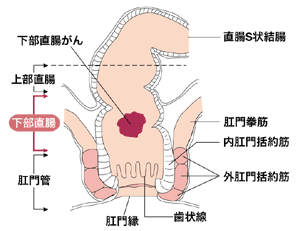
直腸は大きく直腸S状部と上部直腸、下部直腸の3つの部分に分かれている。そのなかでもっともやっかいなのが、肛門に近い下部直腸にがんが発見された場合である。
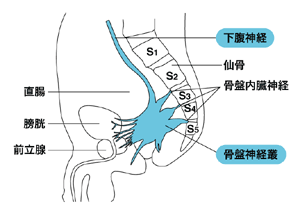
下部直腸にできたがんはその上方、左右両側にあるリンパ節を介して、全身に転移することが少なくない。そこで転移のリスクを回避するために、専門的には側方リンパ節郭清と呼ばれるリンパ節の切除が行われることが一般的だ。
しかしリンパ節の周囲には、排便、排尿や性機能に関する神経が密集しており、それらが損傷されると、人間としての尊厳にもかかわるさまざまな身体機能が障害を受けることになる。また、同じように腫瘍巣を完全に取り除き、局所再発のリスクを抑えようとすると、肛門が切除の範囲に含まれ、そのために人工肛門の設置を余儀なくされることも少なくない。
術前放射線化学療法の導入で機能温存
とはいえ最近では、そうしたジレンマを解消する手段として、術前に放射線化学療法を導入する医療施設も増加している。
「これは手術前に放射線に抗がん剤を同時併用した治療を組み合わせて、あらかじめ腫瘍を縮小させるとともに、その増殖の勢いを弱めたうえで、手術を行う治療法です。これなら切除する範囲が限られるので、肛門を温存できる可能性が高くなる。また照射の仕方によってはリンパ節に生じているかもしれないがんを放射線で叩くことができるメリットもある。大切な身体機能を維持したいと考える患者さんには、願ってもない治療法といえるでしょう」
こう新たな治療法の利点を語るのは、千葉県がんセンター消化器外科主任医長で、以前は千葉大学付属病院でこの治療法の研究にも取り組んでいた早田浩明さんである。
もっともここに来て、状況が微妙に変化しているとも早田さんはいう。
「放射線照射によって肛門機能が低下することがわかってきたのです。せっかく肛門を温存できても頻便などの症状が残れば、そのことによるメリットはそれほど大きくないとも考えられる。そこで医療施設の中には、放射線照射による効果を見直そうという動きも出ているのです」
と、早田さんは指摘する。
と、すれば下部直腸がん患者はどのような判断基準をもとに治療について考えればいいのだろうか。下部直腸がんについては、現段階では標準治療も確立されておらず、がんセンターなどの専門施設を除いては、じっさいに行われている治療法もまちまちだ。そこで、ここでは千葉県がんセンターで行われている治療をもとに、症状の進行度に合わせて直腸がん治療の判断基準を考えてみることにしよう。
やっかいになる2期、3期のがん
直腸がんも含めて、大腸がんは0~4期まで5つの段階にステージ分類されている。
そのなかで0期、1期というのは、がんが他の臓器はもちろん、リンパ節にも転移しておらず、内側から粘膜層、粘膜筋板、粘膜下層、固有筋層、外膜と5層から形成される腸壁へのがんの浸潤も、それぞれ粘膜内、固有筋層内にとどまっている状態を指している。これらの段階では、治療法も標準化されており、手術によってがんを完全に除去する根治治療が行われる。がんが肛門に近いところにある場合でも、直腸と肛門を直接つなぐ低位前方切除術、超低位前方切除術によって肛門が温存される。
しかし症状が2期に進むと、治療には微妙な要素が加わることになる。2期の下部直腸がんは、がんの深さが腸管の外膜に達していたり、大腸の外に飛び出しているものの、がんが局部にとどまっている状態で、3期になるとそこにリンパ節や他の臓器への転移が加わることになる。もっとも現実には2期のがんと3期のがんの判別はきわめて困難だ。
「現段階では生検などでリンパ節転移の有無を確実に術前診断することは不可能です。リンパ節に転移しているかどうかは、じっさいにリンパ節を摘出してみないとわからない。ある医療施設では、下部直腸がんでがんが固有筋層まで進んでいる場合は約10パーセントに側方にもリンパ節転移があったと報告もされています」
そこで、がんが外膜にまで達している場合には、予防的な意味も含めてリンパ節の郭清が行われることになる。また、骨盤内は狭い範囲に神経や血管が密集しており、再手術を行うと、それらを損傷する危険が極めて高くなる。そこで局所再発を防ぐために摘出範囲を肛門にまで広げる結果、多くの場合に人工肛門の装着を余儀なくされてきたわけだ。
同じカテゴリーの最新記事
- 「積極的ポリープ摘除術」で大腸全摘の回避を目指す! 代表的な遺伝性大腸がん——リンチ症候群と家族性大腸腺腫症
- 切除可能な直腸がん試験結果に世界が注目も 日本の標準治療は「手術」で変わりなし
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 世界最大規模の画期的研究の一部解析結果が発表 大腸がんの術後補助療法の必要性をctDNAで判断する
- 初めての前向き試験で抗EGFR抗体薬の信頼性が確実に! 進化を続ける切除不能・進行再発大腸がんの薬物療法
- 遺伝子変異と左右どちら側にがんがあるかが、薬剤選択の鍵を握る! 大腸がん薬物療法最前線
- 化学放射線と全身化学療法を術前に行うTNT療法が話題 進行下部直腸がん 手術しないで完治の可能性も!
- 肛門温存の期待高まる最新手術 下部直腸がんTaTME(経肛門的直腸間膜切除術)とは
- 大腸のAI内視鏡画像診断が進化中! 大腸がん診断がより確実に
- 患者さんによりやさしいロボット手術も登場 新しくなった大腸がんの手術と薬物療法



