これだけは知っておきたい・大腸がん編
肛門は90%温存できる。が、確実な切除が肝要
 癌研有明病院消化器外科医長の
癌研有明病院消化器外科医長の大矢雅敏さん
日本での大腸がん患者は年々増加しており、男女合わせると死亡率はがんの中で3番目に高い。今後はさらに患者数は伸び、2015年には1位になると予測されている。しかし、患者数は多いが、大腸がんは、消化器がんの中で最も治癒しやすいがんで、切除可能ならば治癒率は75パーセントを超える。
検診などで大腸がんが見つかった場合、どのようなことに気を付ければよいか、治療前の心構えを整理しよう。
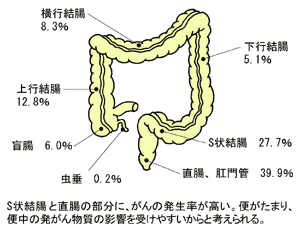
大腸がんでまず言いたいのは、消化器のがんの中でいちばん治りやすいということです。手術で病巣が取れれば、治癒率は75パーセントを超えています。早いうちに発見・手術できれば、おそれる必要はありません。
ただ、大腸がんの治療を受けるとき、注意すべき点がいくつかあります。大腸は盲腸に始まり、上行結腸、横行結腸、下行結腸、S字結腸をへて直腸、そして肛門につながりますが、がんが最もできやすいのは直腸とS字結腸です。まず、最初に憶えておいてほしいのは、結腸がんと直腸がんはがんの性質は同じなのに、治療法がかなり違う点です。
慎重に考えたいのは直腸がん、とくに、肛門に近い場所にできた下部直腸がんです。結腸がんはほとんど後遺症の心配がありませんが、周囲に重要な神経が集まっている下部直腸のがんの場合、がんの大きさや進行度、治療法によって、治療後に排尿障害、排便障害、性機能障害などをともなうことがあります。また、がんが肛門括約筋にかかる場合、永久人工肛門が必要となることもあります。
そうした事態を避けたいのはやまやまですが、その一方、直腸がんは局所再発(最初にがんができたところやその近くに、またがんができること)の確率が高いのが特徴です。つまり、機能を残すことや永久人工肛門を避けることを重視するあまり、がん細胞を取り残すと、再発の危険も高くなるわけです。
それだけに、どんな治療・手術を行うかはきわめて重要です。病院や医師の専門性をチェックし、納得の行く病院、医師のもとで治療を受けることが必要だと思います。
下部直腸がんといわれたらセカンドオピニオンも考える
では、自分や家族の受ける治療や手術が妥当かどうか、どうすればわかるでしょう。医師に次のような質問をしてみてください。
(1) 直腸がん患者の何パーセントが永久人工肛門であり、何パーセントが避けられたか。
(2) 排尿機能や性機能を温存するための自律神経温存手術を何例くらい扱っているか。
(3) 自律神経の外側への転移(側方リンパ節転移)があった場合、手術方針はどうなっているか。
(4) その病院の直腸がんの局所再発率はどのくらいか。
(5) 局所再発を減らすための補助療法を行っているか。
専門家に質問するのはためらわれると思いますが、答えは参考になると思います。
ちなみに、(1)に関しては、「直腸がんの術後に永久人工肛門になる人は、今では10パーセント程度」と知っておいてください(後述)。(2)はもちろん、多いに超したことはありません。(3)は下部直腸がんの手術を熱心にやっているかどうかの目安になると思います。言うまでもなく、「リンパ節郭清を行う」と答える病院や医師は、直腸がんの手術に熱心である可能性が高いといえます。(4)は10パーセント程度であれば信頼できます。
(5)については、たとえば「術前に放射線化学療法を行うと局所再発が減る」というエビデンスがあり、癌研でも行っています。術前の放射線化学療法を行っている病院は日本ではまだ数少ないと思いますが、やっていなくてもそのメリットやデメリットを知っていることは直腸がんの治療には重要です。
いずれにしても、納得できない場合、納得できても確認したい場合は、躊躇せずセカンドオピニオンを求めてほしいと思います。
永久人工肛門は減っている。宣告されたらしつこく確認
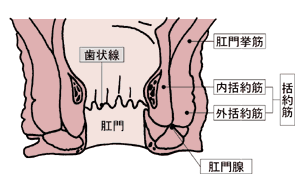
直腸がんに関してもうひとつ、だれもが最も心配するのは『人工肛門にすると言われたら、どうしよう』ということだと思います。
しかし、前述したように、永久人工肛門になる人は今では10パーセント程度です。直腸がんと診断されても、90パーセントは自分の肛門が残せて、しかも根治率は永久人工肛門に劣りません。歯状線(図2参照)にかかる進行がんで、肛門括約筋も切除しなければならないようなケースでは永久人工肛門がやむを得ないこともありますが、そういう例は非常に少ないのです。
つまり、今日、肛門温存手術は常識であり、「永久人工肛門に」と言われたら、やはりセカンドオピニオンを求めるべきでしょう。
とはいえ、永久人工肛門にしたほうがいい場合もあるということも憶えておいてください。一般的に、ぎりぎりで肛門を残した人よりは、永久人工肛門にした人のほうが、術後の生活はラクです。3日に1回、ストーマ(人工肛門)の台を張り替えるだけで、日常生活に不自由はありません。
ところが、ぎりぎりで残した場合、排便回数が多い、便がもれるといった排便障害に悩まされるケースが少なくありません。また、せっかく肛門を残しても、局所再発してしまうと、肛門はやはり使えなくなります。
局所再発を防ぐことと人工肛門にすることは、実は別問題。「局所再発しないよう、人工肛門にしました」という言い方はおかしいのですが、人工肛門をおそれるあまり無理な手術を受けると、局所再発の可能性を高めてしまうという「逆」はありえます。医師と相談し、最良の方法を選ぶことが大事です。
以上のことをまとめると、神経温存手術、リンパ節郭清、必要に応じた術前の補助療法、肛門温存手術という「治療の4本柱」がそろっていて、局所再発率が低いこと。下部直腸がんの適切な治療には、これだけの条件が必要です。
「病院や医師の専門性をチェックし、納得の行く病院、医師のもとで治療を受けることが必要」という意味が、おわかりいただけたと思います。私自身、医師の立場ながら、「たとえ県外でも、下部直腸がんの治療に習熟した病院・医師を訪ねたほうがいい」と思います。
| デュークスA | がんが大腸壁内にとどまるもの |
| デュークスB | がんが大腸壁を貫くがリンパへ転移がないもの |
| デュークスC | リンパに転移があるもの |
| デュークスD | 肝、肺、腹膜など遠隔臓器へ転移があるもの |
| ステージ0 | がんが粘膜にとどまるもの |
| ステージ1 | がんが大腸壁にとどまるもの |
| ステージ2 | がんが大腸壁を越えているが、隣接臓器に及んでいないもの |
| ステージ3 | がんが隣接臓器に浸潤(拡がること)しているか、リンパ節転移があるもの |
| ステージ4 | 肝、肺、腹膜など遠隔臓器へ転移があるもの |
同じカテゴリーの最新記事
- 「積極的ポリープ摘除術」で大腸全摘の回避を目指す! 代表的な遺伝性大腸がん——リンチ症候群と家族性大腸腺腫症
- 切除可能な直腸がん試験結果に世界が注目も 日本の標準治療は「手術」で変わりなし
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 世界最大規模の画期的研究の一部解析結果が発表 大腸がんの術後補助療法の必要性をctDNAで判断する
- 初めての前向き試験で抗EGFR抗体薬の信頼性が確実に! 進化を続ける切除不能・進行再発大腸がんの薬物療法
- 遺伝子変異と左右どちら側にがんがあるかが、薬剤選択の鍵を握る! 大腸がん薬物療法最前線
- 化学放射線と全身化学療法を術前に行うTNT療法が話題 進行下部直腸がん 手術しないで完治の可能性も!
- 肛門温存の期待高まる最新手術 下部直腸がんTaTME(経肛門的直腸間膜切除術)とは
- 大腸のAI内視鏡画像診断が進化中! 大腸がん診断がより確実に
- 患者さんによりやさしいロボット手術も登場 新しくなった大腸がんの手術と薬物療法



