人工肛門にしない直腸がんの放射線治療
排尿障害、排便障害、性機能障害を回避する新しい治療の手
 東大病院腫瘍外科助教授の
東大病院腫瘍外科助教授の渡邉聡明さん
 東大病院放射線科助教授の
東大病院放射線科助教授の中川恵一さん
ただ今急増中の大腸がんの中でも、大変やっかいなのが直腸がん。
手術をすれば、人工肛門になる恐れがあるばかりか、排尿障害、排便障害、性機能障害まで起こる恐れもある。
しかし、もうこうした障害に悩む必要はない。
手術前に放射線治療を行う方法によって、こうした障害を回避できる可能性が示されたからだ。
この術前放射線治療の旗手、東京大学腫瘍外科助教授の渡邉聡明さんにその最前線の様子を訊ねた。
患者の切実な願いに応え登場した治療法
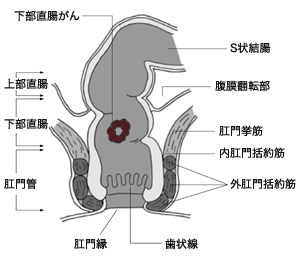
直腸は直腸S状部と上部直腸、下部直腸の三つの部分に分かれているが、肛門にもっとも近い下部直腸にがんが発見されたときは、やっかいだ。手術でがんを切除する際、下部直腸周辺のリンパ節を切除しなくてはならない。専門的には、側方リンパ節郭清と呼ばれているが、そこにはさまざまな神経が密集しており、それらが損傷すると排尿障害や性機能障害、排便障害等の重大な術後障害を招くことが少なくないからだ。
下部直腸がんの治療は、これまでこうしたリンパ節郭清を伴う手術が広く行われてきた。しかし、患者側からは生活の質(QOL)を損なわない治療法が強く望まれている。そんな患者の切実な願いに応える治療法として新たに登場してきたのが、手術前に放射線治療を行う術前放射線治療に手術を組み合わせた治療法だ。
この術前放射線治療は、まず第一に、手術前に放射線を照射することによりがんの縮小、周辺の微小転移巣の死滅がはかれ、それによって手術の切除範囲が縮小して肛門の温存をはかれる可能性が大きい。
術前放射線治療に使われるリニアック装置
「そのうえ、下部直腸周辺のリンパ節を郭清する代わりに、放射線で側方リンパ節に対して放射線照射を行うことにより、排尿障害や性機能障害、排便障害を回避できます。それでいて、従来のリンパ節郭清を伴う手術に比べて、局所再発率も5年生存率も変わらない、という優れた治療法です」
と東大病院腫瘍外科助教授の渡邉聡明さんは指摘する。
このように、術前放射線治療は、直腸がんの治療分野でも、患者の肉体的負担がより少ない、術後の生活の質(QOL)を考えた患者にやさしい治療で、今後のがん治療に一石を投じる革新的なものといっても過言ではない。
主治医から「人工肛門になります」
スポーツマンのある患者さんが、直腸がんと診断されたのは昨年の2月だった。排便時に出血を見つけたことから病院の精密検査を受けたところ、肛門から5センチ弱の下部直腸に直径4センチの限局潰瘍型(2型)の進行がんが発見された。
直腸の壁は内側から粘膜層、粘膜筋板、粘膜下層、固有筋層、外膜の5層から形成されているが、彼のがんは固有筋層を越えて浸潤している可能性が高かった。幸いなことに、下部直腸の周りにあるリンパ節への転移や、周辺臓器や肝臓等の遠隔臓器への浸潤・転移はなかった。それにもかかわらず、主治医から「人工肛門になります」と告げられた。しかも、「手術で排尿障害や性機能障害、排便障害を招くかもしれません」とまで追い打ちをかけられた彼は、目の前が真っ暗となった。まだ29歳で、翌年に恋人との結婚を控えている身だった。
彼は友人に勧められ、直腸がんに実績があるといわれる都内の有名病院を訪ねた。セカンドオピニオンを求めるのが目的だったが、そこでも人工肛門になる可能性は半々で、インポテンツになるかもしれないといわれた。気落ちしながらも、もう一度だけ別の医師に確かめたいと訪ねたところが東大病院だった。
その彼の診察を受け持ったのが先の渡邉さんだ。
「改めて精密検査の結果やCTのフィルム等を見直したところ、術前放射線治療+手術による治療ができると判断しました」(渡邉さん)
彼は直ちに東大病院へ転院し、手術前に放射線照射をし、がんを縮小させたうえで、がんを切除した。もちろん肛門は温存され、排尿障害や性機能障害も回避できた。近々、婚約者と結婚式をあげるというが、それもこの治療を受けたおかげであることは言うまでもない。
放射線治療のメリット、デメリット
この術前放射線治療の治療を受けるには、条件がある。この男性の例のように、リンパ節転移や他臓器への浸潤・転移が見られないことがなによりの条件だ。免疫的に問題のある80歳代後半の高齢者となると難しいが、それ以外の患者なら受けることができる。
「手術前の放射線照射は1回2グレイを週5日行い、それを5週間、25回、合計50グレイの線量を、下部直腸とその周辺に照射野を設けて当てます。
そしてその照射後3~4週間後に、低位前方切除術、あるいは超低位前方切除術という方法でがん病巣を切除します。
3~4週間という間隔を置くのは、腫瘍の縮小など放射線の効果が一番出てきた頃を見はからい、手術の切除範囲を最小限にとどめるためです」(渡邉さん)
手術の前に患部へ放射線をかけるデメリットもなくはない。まず、(1)放射線の治療をするため、手術を受けるのが2カ月あまり遅れる。(2)放射線照射による患部の癒着等を招き手術が技術的に難しくなる。(3)照射前に遠隔臓器への微小転移があると、照射による免疫力の低下から微小転移巣の増大を速める可能性も大きい。(4)照射によって手術の傷の治りが遅れ、感染症等の合併症を起こす可能性も増大する。
しかし、このようなデメリットも、患者の身になって考えれば、人工肛門や排尿障害、性機能障害を回避できるメリットに比べれば小さいといえるのではなかろうか。
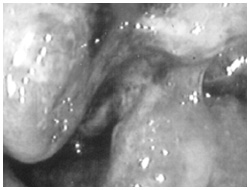
術前放射線治療をする前の内視鏡写真。
大きな直腸がんが見える
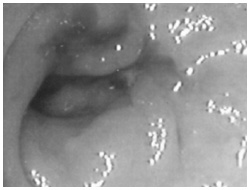
術前放射線治療をした後の内視鏡写真。
がんがほとんど消えている
同じカテゴリーの最新記事
- 「積極的ポリープ摘除術」で大腸全摘の回避を目指す! 代表的な遺伝性大腸がん——リンチ症候群と家族性大腸腺腫症
- 切除可能な直腸がん試験結果に世界が注目も 日本の標準治療は「手術」で変わりなし
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 世界最大規模の画期的研究の一部解析結果が発表 大腸がんの術後補助療法の必要性をctDNAで判断する
- 初めての前向き試験で抗EGFR抗体薬の信頼性が確実に! 進化を続ける切除不能・進行再発大腸がんの薬物療法
- 遺伝子変異と左右どちら側にがんがあるかが、薬剤選択の鍵を握る! 大腸がん薬物療法最前線
- 化学放射線と全身化学療法を術前に行うTNT療法が話題 進行下部直腸がん 手術しないで完治の可能性も!
- 肛門温存の期待高まる最新手術 下部直腸がんTaTME(経肛門的直腸間膜切除術)とは
- 大腸のAI内視鏡画像診断が進化中! 大腸がん診断がより確実に
- 患者さんによりやさしいロボット手術も登場 新しくなった大腸がんの手術と薬物療法



