新しい腎がん手術法 ダヴィンチ手術が持つ課題に挑戦する
ハイクオリティ・ローコストの先端型ミニマム創内視鏡下無阻血腎部分切除術

腎がん(腎細胞がん)の外科手術は、かつて行われていた開腹手術での腎全摘(根治的腎摘除)から、現在では腹腔鏡を用いた腫瘍部位の部分切除へと移り変わっている。特に2016年4月から腎部分切除術に対して「ダヴィンチ」手術が保険適用になったこともあり、その傾向はますます高まっている。そうした中で、ダヴィンチ手術が持ついくつかの課題を解消すべく、わが国で独自に開発された「ガスレス・シングルポート・ロボサージャン手術(先端型ミニマム創内視鏡下)無阻血腎部分切除術」が注目されている。同手術法について開発に携わった専門医にうかがった。
小さながんには部分切除が推奨される
腎がん(腎細胞がん)の手術というと、かつては片方の腎臓をすべて取る「根治的腎摘除」という手術が行われていた。しかし、10年ほど前から、少なくとも4㎝以下の小さな腎がんに対しては、腫瘍を含めて腎臓を部分的に切除する「腎部分切除」が推奨されるようになっている。
東京医科歯科大学腎泌尿器外科教授の藤井靖久さんによれば、腎部分切除が推奨される理由は3つあるという。
「1つは、どちらの手術でも根治性に差がないからです。腎臓をすべて取ることで、根治性が高まるということはありません。2つ目の理由は、腎部分切除のほうが腎機能を温存できるためです。根治性が変わらないのであれば、腎機能を温存できたほうが術後の患者さんの健康度がより高くなると考えられるからです。
3つ目は、小さな腎腫瘍は良性腫瘍であることが少なくないからです。手術前の検査で判定がつかず、手術してみたら良性腫瘍だったというケースが無視できない頻度で起こります。そういうこともあるので、小さな腎腫瘍は腎部分切除でという傾向が強まっているのです。
世界中のほぼ全てのガイドラインで、T1a(4㎝以下)の腎腫瘍なら腎部分切除、T1b(4~7㎝)でも技術的に可能であればできれば腎部分切除を推奨する、となっています」
こうした理由から、現在では小さな腎がんに対しては、腎部分切除が行われることが多くなっている。
腎部分切除で起こりやすい合併症がある
腎臓を部分的に切除する手術は、腎臓をすべて取り除く全摘手術より技術的に難しいという。そのため、腎部分切除には、根治的腎摘除では起こらない独特の合併症が起こることがある。その中でも特に重要なのが、「術後の大きな腎機能低下」「仮性動脈瘤(かせいどうみゃくりゅう)からの後出血」「尿瘻(にょうろう)」の3つである。
腎部分切除を行うときには、腎動脈にクリップのような器具をかけ、腎臓の血流を止めるのが一般的である。このように血流を止めることを “阻血” という。これによって、手術中の出血が防げるわけだ。
「阻血は一般に短時間なら問題ないのですが、時間が長くなると、腎機能を低下させてしまう可能性が高まります。また、阻血での腎部分切除の場合、通常は切除した後に腎臓を縫合しますが、それによっても腎機能が少し低下します」
仮性動脈瘤は、腎部分切除で最も重大な合併症で、手術後しばらくしてから手術した腎臓から出血を起こす。通常は腎部分切除後1-5%で起こると言われている。原因として、手術中に腎臓内の血管(動脈)が傷つくことによると考えられている。
「阻血している間は、血管が傷ついていても出血しないためわかりにくいことがあります。しかし、血流を再開すると傷ついていた血管から腎臓内に出血が起こり、仮性動脈瘤ができてしまうのです。それが破裂して出血すると、命に関わることがあります」
尿瘻は、手術した部位に、しばらくの間、尿が漏れてしまう合併症。命に関わることはないが、入院期間が長くなることはがある。
腎部分切除には、以上のような合併症を起こしやすいという問題がある。それを克服するために、東京医科歯科大学の腎泌尿器外科では、新しい手術法の開発に取り組んできた。
低侵襲化が進んだ泌尿器の手術
近年、手術の低侵襲化が進んでいるが、腎臓や泌尿器の分野でも同様である。
「かつてはすべての手術が大きく切開する開腹手術でしたが、体への負担が大きいということで、負担の軽い方法が開発されてきました」
こうして登場したのが腹腔鏡下手術だった。大きく切開せず、気腹して(炭酸ガスで腹部を膨らませて)、小さな数カ所の切開部位から、腹腔鏡と手術器具を挿入し行う手術である。腹腔鏡による拡大視野が得られるが、この手術は技術的に難しいという欠点があった。
「その欠点をクリアしたのが、ダヴィンチシステムによるロボット手術で、一般にダヴィンチ手術と呼ばれています。特徴は拡大3D 画像と多関節鉗子です。腹腔鏡下手術の画像は2Dなので、それに比べると、はるかに手術をやりやすくなりました。また、人間の指以上に繊細な動きをする多関節鉗子を使うことで、細かな作業を容易に行えるようになったのです」
ダヴィンチ手術は、まず前立腺がんの手術として保険適用となり、現在は腎がんの手術(部分切除のみ)も保険で受けられるようになっている。
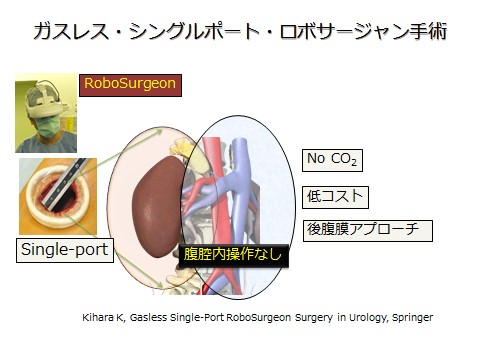
同科では、前教授の木原和徳さん(現・特任教授)を中心に、これとは異なる方向の低侵襲手術の開発が進められてきた。まず開発されたのが、小さく切開し、炭酸ガスによる気腹は行わず、その1つのポート(孔)から内視鏡と手術器具を入れて行うミニマム創内視鏡下手術である。そして、現在では、その進化形として開発された「ガスレス・シングルポート・ロボサージャン手術」が、腎がん、前立腺がん、膀胱がん、副腎腫瘍の手術などで行われている(図1)。
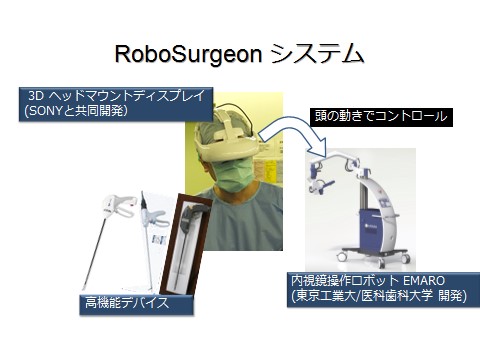
「ダヴィンチ手術は、医師がロボットを遠隔操作して手術を行います。これに対し、ロボサージャン手術は、ウェアラブル(着用可能な)の高機能機器を装着し、ロボット化、高機能化した医師が行う手術です(図2)」
どちらも最先端の技術によって可能になった手術だが、それぞれ異なる特徴を持っている。
ハイクオリティ・ローコストを実現
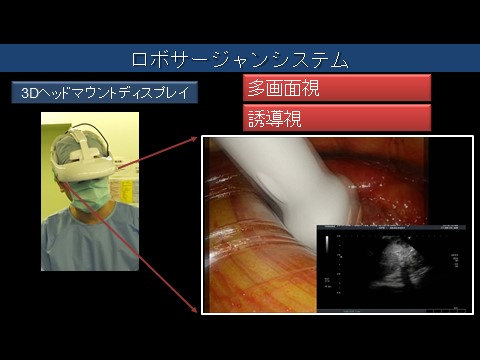
ロボサージャン手術では「3Dヘッドマウントディスプレイ」が使われる。眼鏡のように頭に装着するのだが、眼前に手術する部位の拡大3D画像が映し出される。さらに、内視鏡画像と超音波画像などを一緒に映し出して手術のナビゲーションをすることもできる(図3)。
「ダヴィンチ手術と同レベルの拡大立体画像を見ながら、手術を行います。3Dヘッドマウントディスプレイを装着した全員が画像を共有できることや、視線を落とすと患者さんの姿が見えるのは、ダヴィンチ手術にはない利点と言えるでしょう」
手術器具は術者が操作するが、器具の進歩は著しいという。腎部分切除では、出血を止めながら切除を行う「ソフト凝固鉗子」が活躍している。
一般的には、腹腔鏡下手術やダヴィンチ手術は、低侵襲手術として知られている。しかし、ガスレス・シングルポート・ロボサージャン手術は、それらよりも低侵襲かもしれないという。
「低侵襲かどうかは、切開の大きさやポートの数だけでなく、本来の体の構造を壊していないことや、重い合併症が少ないことが重要だと考えています。そうした点で、ロボサージャン手術は非常に優れているのです」
腎臓、膀胱、前立腺などの臓器は、腹膜に包まれた腹腔内ではなく、腹膜の外の後腹膜に存在する。ところが、腹腔鏡下手術やダヴィンチ手術では、内視鏡や手術器具は、ほとんどの場合いったん腹腔内を通過してから後腹膜に到達する。その点、ロボサージャン手術では、最初から後腹膜にアプローチするため、腹腔内にはまったく触れることがない。腹腔内での操作が加われば、それによる腹腔内臓器の損傷や癒着などが起こり得るが、そういった心配がないのだ。
さらに、炭酸ガスによる気腹は、呼吸循環器系へ負担をかけることもあるため、呼吸循環機能の低下した高齢者などではリスクとなることもある。
「ダヴィンチ手術もロボサージャン手術も、ハイクオリティであるという点では共通しています。何が最も違うのかといえば、コストです。ダヴィンチ手術は機器が高額ですし、ランニングコストも高いので、非常に高額な医療費が必要となります。一方、ロボサージャン手術はハイクオリティですが、コストが安いのが特徴なのです」(図4)

同じカテゴリーの最新記事
- ヒト由来の人工皮膚使用で1次1期乳房再建が可能に! ダビンチSPで日本初の乳頭乳輪温存皮下乳腺全切除術
- 日本発〝触覚〟のある手術支援ロボットが登場 前立腺がんで初の手術、広がる可能性
- 薬物療法が奏効して根治切除できれば長期生存が望める ステージⅣ胃がんに対するコンバージョン手術
- 肛門温存の期待高まる最新手術 下部直腸がんTaTME(経肛門的直腸間膜切除術)とは
- 術後合併症を半減させたロボット支援下手術の実力 胃がん保険適用から3年 国産ロボット「hinotori」も登場
- 患者さんによりやさしいロボット手術も登場 新しくなった大腸がんの手術と薬物療法
- ガイドライン作成で内科的治療がようやく整理される コンセンサスがなかった食道胃接合部の食道腺がん
- 若手術者の養成が重要課題に 保険適用になった食道がんに対するダヴィンチ手術の現状
- 子宮体がんの最新治療と今後の可能性 免疫チェックポイント阻害薬を用いた治療が本格的にスタート!
- 増えているロボットによる腎がん部分切除 難しい腎がん部分切除を3DとVR技術を使ってより安全に



