これだけは知っておきたい!!
肺がんの基礎知識

国立がん研究センター
東病院呼吸器科の
後藤功一さん
「肺がんの疑いがある」ということで検査に行ったとき、肺がんに関する知識が何もなかったら、医師の説明を聞くだけであとは診断、治療のベルトコンベヤーに乗せられていくだけです。
自分の命を医療の場にあずけようとするとき、あらかじめ病気に関する知識と、医師に何をたずねたらよいのかを知っていればこれほど心強いことはありません。
本当に肺がんかどうかの確定診断をつけることから始まります
「肺がんの治療について知りたい」
と、あなたが考えたのはなぜでしょう。自分か家族が検診で、「たんの中にがん細胞が見つかった」とか、「胸に影がある」などと言われたためではありませんか。肺がんはよほど進行しない限り、自覚症状の少ない病気です。そのため、検診で胸の異常な影が指摘され、精密検査で肺がんの診断がつく患者さんが多いのです。
ですから、「検診で異常があると言われた」というところから、治療までどんな道筋になっているのかたどってみましょう。その過程で医師に何を確認したらよいのか、自分の病気の状態をどうとらえ、今後をどう考えたらよいのかについても、一緒に考えたいと思います。
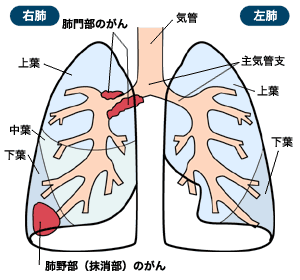
検診結果をもって病院を訪ねると、医師は肺の影の有無と性状をレントゲンやCTなどで確認し、次に確定診断をつけるため、影の部分の組織をとって調べます。これには、気管支に内視鏡を入れて組織をとる気管支鏡検査と、皮膚の上から針を刺して組織をとる針生検があります。
どちらも局所麻酔薬を用いる検査ですので、過度の苦痛を心配する必要はありません。特に、気管支鏡は気管支に管を入れるから苦しいと考えられていますが、内視鏡自体は細く空気も十分通ります。リラックスして深呼吸し、十分麻酔が吸えれば問題ありません。また、針生検は肺がパンクする気胸という合併症にそなえて入院して行う検査となっているので、安心して受けられます。
肺の影はごく小さいけれどがんの疑いが強い場合には、診断と治療をかねて最初から手術に踏み切ることもあります。その場合には「なぜ検査もしないんだ」と不安にならないよう、医師の説明をしっかり聞いてから受けましょう。
肺がんにもいろいろな種類があります
検査の結果、残念ながらがんと診断されたら、自分(家族)の肺がんがどんな状態で、どんな治療の選択肢があるのか、医師に聞かなければなりません。が、がんと診断されて冷静でいられる人はあまりいません。結果を聞くときは質問表(次頁)を用意していき、チェックしながら医師の話を聞くとよいでしょう。
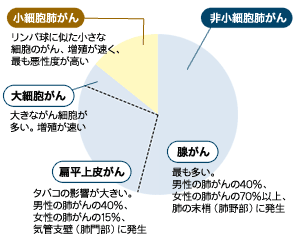
肺がんの場合、まず、「がんの進行度だけでなく、種類によって治療法が違う」という特徴があります。種類とは大きく分けて非小細胞肺がんと小細胞肺がんです。非小細胞肺がんはさらに腺がん、扁平上皮がん、大細胞がんに大別され、いずれも進行度によって1a期(がんが原発巣にとどまり3センチ未満で、リンパ節やほかの臓器への転移がない)~4期(がんがほかの臓器に転移している)に分類されます。日本では腺がん、扁平上皮がんの発生率が高く、あわせて80パーセント以上を占めています。
日本の肺がんの10~15パーセントを占める少数派の小細胞肺がんは、通常のがんと違い、1~4期ではなく「限局型」と「進展型」の2つに大別されます。「限局型」はがんが片側の肺と胸部にとどまっている場合で、通常の分類の1a~3期に当たります。「進展型」はほかの臓器に転移した場合で、4期に当たります。小細胞肺がんは進行が早く転移しやすいのが特徴で、いわば性質の悪いがんですが、一方で抗がん剤や放射線治療が効きやすいことで知られています。
このように、肺がんにはさまざまな種類があり、できた場所や進行度、患者さんの全身状態などによって治療法が変わってくるので、医師とは上手に意見交換することが必要です。新たに症状が認められた場合も、「関係ない」と思わず、まめに相談しましょう。
術後に抗がん剤を投与しないほうがいいことも
では、具体的にはどんな治療が行なわれるのでしょうか。
がんの治療は手術、抗がん剤(化学療法)、放射線のいずれか、あるいは組み合わせた形になります。そのうち、手術と放射線は病巣部が限局していて、すべての病巣を切除したり直接照射したりできる場合に行なわれます。抗がん剤は全身に働くため、他の臓器に転移があって病巣が限局していない場合や、画像では明らかでない小さな転移病巣を予防的に叩く場合などに使われます。
非小細胞肺がんは早期発見、早期手術を基本に、病期に応じた治療を行なうのが基本です。一方、小細胞肺がんは診断がついた時点で転移していることが多いため、手術が行なわれるケースは数多くありません。手術を行なった場合でも、術後に抗がん剤や放射線を組み合わせることが必要になります。
非小細胞肺がんの1期、2期は手術で病巣をとります。3期でも手術を行なうことはありますが、縦隔(心臓や気管などからなる部分)のリンパ節に明らかな転移がある場合は、抗がん剤と放射線の治療が基本になります。
最近の明るい話題としては、術後に抗がん剤を投与すると、生存期間が少し延びることが確認されました。事実、どこの病院でも「手術+抗がん剤」の治療は標準化しつつありますが、自分(家族)の状態がそれに適しているか、医師とよく相談する必要があります。
なぜなら、抗がん剤には必ず副作用がともなうからです。術後に抗がん剤を投与することは、体に打撃を与える薬を体力の落ちているときに入れることを意味します。まして、1~2期の肺がんの場合、手術によって病巣部は取り去られています。もしかしたらがんが完全にとられていたかもしれないのに、薬で健康状態を悪化させたのでは、本末転倒になりかねません。
小細胞肺がんの場合も、リンパ節転移もない「限局型」の1期のがんに対しては、やはり「手術+抗がん剤」の治療が行なわれます。それ以外の「限局型」つまり、肺の近くのリンパ節や縦隔のリンパ節には転移があるけれども、がんが胸部にとどまっている症例に対しては、「抗がん剤+放射線」の治療が中心になります。病巣部が限局しているので、放射線を当てる治療が効果的なのです。
ほかの臓器への転移(遠隔転移)が認められる非小細胞肺がんの4期と小細胞肺がんの「進展型」の場合、治療法は全身のがんの治療のために抗がん剤のみとなります。
同じカテゴリーの最新記事
- 空咳、息切れ、発熱に注意! 肺がん治療「間質性肺炎」は早期発見が大事
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 肺がんに対する免疫チェックポイント阻害薬の治療効果は腸内細菌が関係!
- 高齢者や合併症のある患者、手術を希望しない患者にも有効 体幹部定位放射線治療(SBRT)が肺がん術後再発への新たな選択肢に
- 免疫チェックポイント阻害薬と体幹部定位放射線治療(SBRT)併用への期待 アブスコパル効果により免疫放射線療法の効果が高まる⁉
- 群馬県で投与第1号の肺がん患者 肺がん情報を集め、主治医にオプジーボ治療を懇願する
- 体力が落ちてからでは遅い! 肺がんとわかったときから始める食事療法と栄養管理
- 進行・再発がんでケトン食療法が有効か!? 肺がんⅣ(IV)期の介入研究で期待以上の治療成績が得られた
- 初となる治療薬登場の可能性 肺がんに対するがん悪液質対策
- 過不足のない肺切除を実現!注目の「VAL-MAP」法



