赤外線内視鏡によりセンチネルリンパ節を確実に見つけ出す 胃センチネルリンパ節生検が可能にする早期胃がんの縮小手術

「センチネルナビゲーションによる縮小手術で、術後の患者さんのQOLは高く維持できています」と話す高橋直人さん
「できるだけ胃を残したい」――そう願う胃がん患者さんは少なくない。今、その願いは実現しつつある。センチネルリンパ節生検によって、胃をできるだけ最小限に、そして安全に切除できる手術が行われている。
大きすぎる標準手術
早期胃がんの標準的な手術法として、がんの部位によって噴門側胃切除、幽門側胃切除、幽門温存胃切除、また全摘出が選択される。それに加えて、リンパ節転移の可能性を考え、領域リンパ節の郭清が行われる。
しかし、実際には早期胃がんではリンパ節転移がない場合も少なくない。そうした場合、標準手術は患者さんにとって大きすぎる手術になる。
そこで標準手術が過大手術となることが予測される患者さんを見つけ出し、縮小手術へと導く試みが行われ始め、期待に違わぬ報告が寄せられている。
縮小手術の鍵はセンチネルリンパ節生検
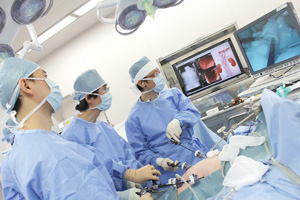 センチネルナビゲーション手術では、最初に内視鏡で胃がんの周辺に色素を注入し、その流れを観察する。赤外線カメラを用いてセンチネルリンパ節を正確に同定する
センチネルナビゲーション手術では、最初に内視鏡で胃がんの周辺に色素を注入し、その流れを観察する。赤外線カメラを用いてセンチネルリンパ節を正確に同定する千葉県柏市の東京慈恵会医科大学附属柏病院。手術室でAさん(79歳)の胃がん手術が始まった。口から入れた内視鏡による胃内部の画像が手術台脇のモニターに映し出されている。それを見ながら、がん病巣を囲うようにクリップされた複数の金属片の根元に緑色の色素が注射された。15分後、リンパ液の流れに乗り拡散した色素の広がり具合を、今度は腹腔鏡による画像でチェック。緑色に染まったリンパ液の流れを確認した後、腹腔鏡は赤外線カメラに切り替えられた。黒色に染まった豆粒大のリンパ節が複数見つかり、病理検査に送られた。
30分待機して伝えられた検査結果は「リンパ節転移陰性」。医師たちはこれを合図に手術プランを標準手術から縮小手術に変更した。
Aさんの胃の手術は病巣を中心に安全なマージンをとった部分切除に切り替えられ終了した。手術の所要時間は4時間20分だった。
乳がんでよく知られるセンチネルリンパ節とは
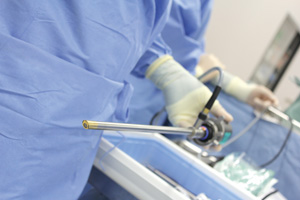 赤外線カメラ。通常の腹腔鏡と変わらない。手元のスイッチで簡単に赤外線画像に切り換えられる
赤外線カメラ。通常の腹腔鏡と変わらない。手元のスイッチで簡単に赤外線画像に切り換えられる縮小手術の決め手となったのが、病理検査に送った豆粒大のリンパ節、センチネルリンパ節だ。
センチネルリンパ節とは、がんが周囲のリンパ節に転移する場合、リンパ液の流れに乗って真っ先に転移するリンパ節で、「見張りリンパ節」ともいわれている。胃がんを切除する前に、このセンチネルリンパ節を色素やラジオアイソトープ(RI)を注入して見つけ出して生検を行い、そこにがん細胞がなければその先のリンパ節にも転移はないとして、縮小手術が可能となる。この理論に基づく手術をセンチネルナビゲーション手術という。
この方法により、乳がんや悪性黒色腫(メラノーマ)では、縮小手術の適応が増大。生存率などの治療成績を損なうことなく、リンパ浮腫などの手術後遺症を減らすことが豊富なデータで証明され、いち早く欧米で導入された。日本も追随し、すでに保険診療として実施されている。胃がんでは未だ保険診療にはなっていないが、腹腔鏡を使ってセンチネルナビゲーション手術を行う方法が2008年に先進医療として認可され、現在9つの医療機関にて提供されており、胃切除後障害の減少を示すデータが蓄積されつつある。
縮小手術のメリットとは?
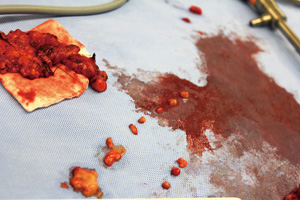 取り出されたセンチネルリンパ節。これを術中に病理検査に送り、リンパ節転移がなければ縮小手術が行われる
取り出されたセンチネルリンパ節。これを術中に病理検査に送り、リンパ節転移がなければ縮小手術が行われる早期胃がんのうち、胃の粘膜にとどまっている粘膜内がんは、内視鏡下粘膜剥離術の適応になる。しかし粘膜を超えて粘膜下層に達した粘膜下層がんはこの適応から外れ、胃全摘もしくは3分の2切除に併せて原発巣領域のリンパ節郭清を行うのが標準となっている。
ところが悪性度の高いスキルスがんなどを除く大多数の粘膜下層胃がんのリンパ節転移率は、実際には約15%しかないということがデータの蓄積によってわかってきた。
これについて東京慈恵会医科大学柏病院外科診療医長の高橋直人さんは次のように言う。
「これまで標準手術では画像検査に映らないリンパ節転移や目に見えないがんの広がりがあることを想定して広めに切除していたわけですが、リンパ節転移のない残りの約85%の患者さんに対しては、標準手術は過大手術になってしまっているという側面がセンチネルリンパ節生検によって見えてきたのです」
患者さんが被る胃がんの過大手術によるデメリットは小さくはない。全摘でなくても胃切除後は、少しか食べられない、早く食べると苦しくなる、下痢をしやすくなるなどの直接的な消化障害にとどまらず、食後に動悸やめまいがするダンピング症候群や体重減少などの合併症が起こり、生活に支障を来たす患者さんは少なくない。
それを回避する方法として、早期胃がんで標準手術の適応になった人を対象に、センチネルリンパ節生検およびセンチネルナビゲーション手術が臨床研究的に試みられるようになったのだ。
「センチネルリンパ節生検で転移があればがんが広がっているリスクが高いと判断して標準手術を施行。転移がなければ縮小手術が可能として、胃やリンパ節の切除を必要最低限にします。これによって本来は標準手術の必要がなかった多くの早期胃がん(粘膜内がん、粘膜下層がん)の患者さんたちの胃容量や神経の温存が可能となり、胃切除後障害を回避できるようになりました」
センチネルナビゲーション手術の適応には次の条件が必要だ。内視鏡による観察でがんの大きさが4cm以内、深さは粘膜内または粘膜下層までにとどまる早期胃がん、CTなどの画像検査によりリンパ節転移が認められない、併せて患者さん自身がセンチネルナビゲーション手術を希望していることだ。
センチネルリンパ節を見つける方法としては色素で染め出す方法とラジオアイソトープに専用のガイガープローブを当てて機械的に検知するRI法を併用するのが主流である。この併用法でセンチネルリンパ節を見つけ出す確率は約96%といわれている。
同じカテゴリーの最新記事
- 有効な分子標的治療を逸しないために! 切除不能進行・再発胃がんに「バイオマーカー検査の手引き」登場
- 新薬や免疫チェックポイント阻害薬も1次治療から 胃がんと診断されたらまずMSI検査を!
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 薬物療法が奏効して根治切除できれば長期生存が望める ステージⅣ胃がんに対するコンバージョン手術
- 胃がん新ガイドライン「条件付き承認」で増える治療選択 1次治療でオプジーボ承認
- 術後合併症を半減させたロボット支援下手術の実力 胃がん保険適用から3年 国産ロボット「hinotori」も登場
- 適切なタイミングで薬剤を切り替えていくことが大切 切除不能進行・再発胃がんの最新薬物療法
- 術前のスコア評価により術後合併症や全生存率の予測も可能に 進行胃がんに対するグラスゴー予後スコアが予後予測に有用
- ガイドライン作成で内科的治療がようやく整理される コンセンサスがなかった食道胃接合部の食道腺がん
- 新規の併用療法による治療効果改善に期待 ステージⅢ胃がんにおける術後補助化学療法の現状



