診断基準を作成し、適切な手術法を検討 胃がん、食道がんとも異なる食道胃接合部がんとは

欧米では食道と胃の境目(接合部)にできる食道胃接合部がんが増加傾向にあるが、日本でも将来的には患者数が増える可能性があるとされる。東京大学大学院医学系研究科消化管外科学教授の瀬戸泰之さんによると「これまで、食道胃接合部がんに対しては、世界的にも決まった治療法がなかったのですが、ようやく方向性が示されてきた」という。
食道がんと胃がんの違い
食べ物を飲み込むとき、まずは口から入り、その後食道を通り、胃に入っていく。食道と胃は消化管としてつながっている臓器だが、それぞれにがんが出来た場合、手術の難易度は異なる。一般的に、食道がんのほうが手術も大がかりで、患者の負担も大きい。同じ消化器なのになぜこれほど違うのだろうか。東京大学大学院医学系研究科消化管外科学教授の瀬戸泰之さんによると、解剖学的な難しさと組織的な問題があるという。
「患者さんがまず驚くのは、食道の位置です」と瀬戸さん。食道というと体の前側にあると思いがちだが、実は背骨に近いところにある。1番前方に固い胸骨があり、その後ろに心臓、気管があり、さらにその後方(背側)に食道がある。
そのため、食道を手術するときは、胸を横から開く必要がある。体の左側部分を下に横向きになって肋骨の間を切り開き、右肺の呼吸を止めて肺を縮める。そうすることで、やっと肺の向こう側に食道が見えるようになる。ここから食道を切除するのが「開胸」手術だ。
それならば、開胸手術で食道のがんができた部分だけを切除して、その後つなげばいいのではないか、と単純に考えられがちだ。しかし、瀬戸さんによると「食道はもともと目一杯伸びていて、一部を切除しただけで縮んでしまい、切除された上下をつなぐことは困難」という。
そこで、食道の再建手術が必要になる。再建手術にも色々な方法があるが、基本的には胃袋を管状にして持ち上げ、残った食道とつなぐことが多い。最近では、症例によっては(胃が使えない胃切除後の方など)小腸の一部である空腸などをもってきて、残った食道と胃の間をつなげることも多い。
さらに、がんのできた場所にもよるが、首の付け根(頸部)のリンパ節に転移しやすいので、リンパ節郭清のために頸部も切開することが多い。結果として、食道がんは胸、腹、首と「3つの領域」で手術が必要になる。食道がんの手術が大がかりになる所以だ。
「膵臓や肝臓は開腹手術だけ、肺は開胸手術だけですみます。3領域の手術が必要になるのは食道がんだけです。それだけ患者さんの手術による負担も大きいのです」と瀬戸さんは話す。
浸潤、転移しやすい食道がん
がんが浸潤、転移しやすいのも、食道がんの治療の難しさの理由の1つとして挙げられる。解剖学的にみると、食道の周囲には気管や肺、心臓、全身に血液を送る大動脈など重要な器官が密集している。
そのため、がんが成長するとこうした組織に浸潤しやすい。「胃ならば周囲にある臓器は肝臓や膵臓、脾臓など。たとえそれらの臓器にがんが浸潤しても、切除することができます」と瀬戸さん。
しかし、食道周囲にある臓器は、生きるために必須の臓器だ。「かろうじて切除できるのは心嚢壁や肺の一部だけで、あとは損傷してはならない臓器です。そのため、胃がんと同じ大きさ、進行度のがんであれば、食道がんのほうが治療が難しいことが多いのです」
がんとしての性質にも違いがある。ある程度の大きさや深さ(深達度)になると、胃がんより食道がんはリンパ節転移しやすい傾向がある。瀬戸さんによると「がんは粘膜から発生しますが、その下にある粘膜下層までがんが浸潤した場合、胃がんでリンパ節転移がある比率は10~20%程度ですが、食道がんでは30~40%にもなります」。似たような深達度でも、転移している率は倍以上も違うのである。
これは、もともと食道がんと胃がんではがん化する細胞の種類が違うことも一因だという。「食道は扁平上皮から発生する扁平上皮がんが多いですが、胃がんは腺がんが中心です」と瀬戸さんは説明する。
さらに、壁の厚さも全く違う。胃壁に比べると食道の壁ははるかに薄く、その分がんが貫通しやすい。また、食道周囲にはリンパ液の流れが豊富で、様々な方向に流れている。結果、食道がんは胃がんと比べると、リンパ節転移しやすい傾向にあるというのだ。
食道胃接合部がんとは?
このように、食道がんには胃がんとは違った特徴があるが、その中でも特異的なのが「食道胃接合部がん」だ(写真1)。
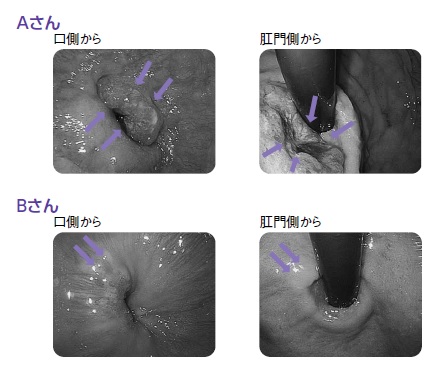
その名の通り、これは食道と胃の境目にできるがん。ところが、接合部とは実際にはどこからどこまでの部分を指すのか、治療はどうするのか、胃がんや食道がんとは異なるがんと考えるべきなのか、長い間世界でも統一した見解がなく、混沌とした状態が続いているという。
瀬戸さんによると、以前は日本では「噴門がん」と呼ばれていた。噴門は食道につながる胃の入り口。食道胃接合部がんという名が『胃癌取り扱い規約』に掲載されたのは、2010年からだという。
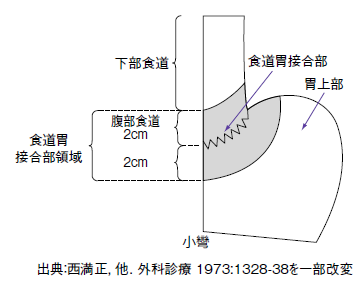
では、どこが食道胃接合部なのか。食道粘膜を構成するのは扁平上皮で、ここに発生するがんは扁平上皮がんと呼ばれる。一方、胃の粘膜を構成するのは円柱上皮で、ここに発生するがんは腺がんと呼ばれる。それならば、扁平上皮と円柱上皮の境目を接合部とすれば良いように思えるが、瀬戸さんによると「このつなぎ目は、時により胃酸逆流などの影響を受けて変化することがある(移動する)」ので、判断基準にはならないとのこと。
そこで、日本では食道と胃の筋層の境目が境界とされている。ここから、上下2㎝の範囲に発生したがんを組織型、つまり扁平上皮がんか腺がんかに関わらず、食道胃接合部がんと呼んでいる(図2)。
一方、欧米では腺がんを対象とし、食道胃境界部から食道側1㎝、胃側2㎝までの範囲に発生したがん、もしくはここに中心を置くがんを「真の食道胃接合部がん」としている。この違いは、欧米には日本と違って*バレット食道など食道に発生する腺がんが多いため、腺がんを中心に考えられているから、ということもあるようだ。
*バレット食道=食道下部粘膜(内腔表面)のもともとあった扁平上皮が胃酸の逆流などの影響により円柱上皮に置換された食道をいう。置換した円柱上皮はバレット上皮と呼ばれ、食道腺がん(バレット食道がん)が発生しやすいと考えられている
同じカテゴリーの最新記事
- 有効な分子標的治療を逸しないために! 切除不能進行・再発胃がんに「バイオマーカー検査の手引き」登場
- 新薬や免疫チェックポイント阻害薬も1次治療から 胃がんと診断されたらまずMSI検査を!
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 薬物療法が奏効して根治切除できれば長期生存が望める ステージⅣ胃がんに対するコンバージョン手術
- 胃がん新ガイドライン「条件付き承認」で増える治療選択 1次治療でオプジーボ承認
- 術後合併症を半減させたロボット支援下手術の実力 胃がん保険適用から3年 国産ロボット「hinotori」も登場
- 適切なタイミングで薬剤を切り替えていくことが大切 切除不能進行・再発胃がんの最新薬物療法
- 術前のスコア評価により術後合併症や全生存率の予測も可能に 進行胃がんに対するグラスゴー予後スコアが予後予測に有用
- ガイドライン作成で内科的治療がようやく整理される コンセンサスがなかった食道胃接合部の食道腺がん
- 新規の併用療法による治療効果改善に期待 ステージⅢ胃がんにおける術後補助化学療法の現状



