基本は手術。が、高リスクの場合、化学療法の効果が注目される
要注意! ただ今増加中の子宮体がんの最新治療

東北大学医学部
婦人科学分野教授の
八重樫伸生さん
初期症状として性器出血があらわれ比較的早期に見つかることが多い子宮体がん。
手術が基本となる治療法だが、最近では、手術後に抗がん剤による化学療法が行われ、その有効性が証明されつつある。
センチネルリンパ節の概念など最新トピックを交え、子宮体がんの治療を紹介する。
子宮内膜は女性ホルモンの影響を受けやすい
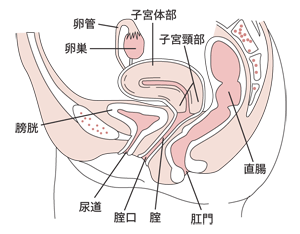
子宮は子宮体部と子宮頸部に分けられる。妊娠したときに胎児が入る部分が子宮体部で、その出口となる部分が子宮頸部である。子宮の中は空洞で、その内側を子宮内膜が覆っており、子宮体がんはここに発生する。
東北大学医学部婦人科学分野教授の八重樫伸生さんによれば、子宮体がんは女性ホルモンの影響を受けやすいのが特徴という。
「子宮内膜は女性ホルモンによって、増殖して厚くなったり、それが剥がれてこぼれ落ちたりという変化を、周期的に繰り返しています。剥がれたときに出血して生理が起こるわけです。このように、子宮内膜は女性ホルモンの影響を強く受けるので、そこにできる子宮体がんも、女性ホルモンに感受性が高いのです」
女性ホルモンには、子宮内膜を増殖させるエストロゲン(卵胞ホルモン)と、子宮内膜が剥がれてこぼれ落ちるときに働くプロゲステロン(黄体ホルモン)がある。これらのホルモンがどのような状態になると、子宮体がんができやすいのだろうか。
「エストロゲンが長い期間作用し続けるのがよくありません。通常、28日間の周期の半分はエストロゲンが主となり、残りの半分はプロゲステロンが主となります。ところが、このバランスが崩れ、拮抗するプロゲステロンが働かない状態で、エストロゲンの作用が長く続くと、子宮内膜の増殖がずっと続くことになります。すると、そこでいろいろな遺伝子の変化が起こり、がん遺伝子が活性化されたり、がん抑制遺伝子が働かなくなったりして、がんが発生する可能性が高くなるのです」
定期的にプロゲステロンが働き、子宮内膜が剥がれてこぼれ落ちてしまえば心配ないが、エストロゲンの作用が長く続いている状態が問題なのだ。
肥満が子宮体がんのリスクに
- 肥満
- 高血圧
- 糖尿病
- ホルモン補充療法
- 未妊婦、未経産
エストロゲンの影響を長く受け続ける状況は、どのような人に起こるのだろうか。
1つは更年期障害などのホルモン補充療法で、エストロゲンだけを長く服用している場合。また、ライフスタイルの変化で、妊娠・出産を経験しない人も増えたが、そういった人も注意が必要。妊娠・出産の時期は、プロゲステロンが優位に働いており、その間は子宮内膜が増殖しなくてすみ、それだけ子宮体がんのリスクも少なくなるからだ。
他にもあげられるのが肥満。脂肪細胞がエストロゲンを作り出すため、肥満で脂肪組織の多い人は、エストロゲンの刺激を受け続けることになる。
「脂肪組織で作られるエストロゲンは、卵巣で作られるエストロゲンに比べると力は弱いのですが、量はずっと多いのです。とくに閉経後には、この脂肪組織からのエストロゲン刺激を受け続ける状況が生じます」
子宮体がんはかつて日本には少なかったが、増え続ける傾向にある。肥満と関係が深いことも、子宮体がんが増えている原因の1つと考えられている。
ほぼ9割の患者さんが出血により発見される
では、初期症状としてどういった点に気をつければいいのか。八重樫さんは、出血や茶色のおりものに要注意と指摘。
「子宮体がんの患者さんの約9割は、性器出血があって医療機関を受診し、がんが発見されています。症状がないのに子宮体がんが見つかるというケースはあまりありません」
出血は子宮体がんを発見するための重要な指標となるので、見落とさないことが大切だ。出血があるのに、生理が長く続いているなどと勝手に判断して、発見が遅れることがある。とくに患者さんが多い50代、60代で性器出血がある場合、早い時期に受診することが望ましい。
子宮体がんを診断するための検査としては、細胞診と組織診の2つがある。細胞診は、子宮内膜をこすったり吸引したりして細胞を集め、それを顕微鏡で調べる方法。組織診は、特殊な器具で子宮内膜の組織を掻き出し、それを顕微鏡で調べる。
「細胞診は広い範囲から細胞を集められますが、細胞を観察しても、がんかどうか判断しにくいのが欠点です。それに対し組織診は、組織を採取した部分に関してはよく分かります。ただし、いろいろな部位からまんべんなく組織を採ることができません。そこで、まず細胞診を行い、がんを疑ったら、組織診を行うのが普通です」
細胞診と組織診をセットで行うことにより、効率よく子宮体がんを発見できるのである。
同じカテゴリーの最新記事
- 免疫チェックポイント阻害薬との併用療法で大きく前進 新たな進行期分類が登場した子宮体がんの現在
- 第75回日本産科婦人科学会 報告 ~慈しみの心とすぐれた手技をもって診療に努める(慈心妙手)が今年のテーマ~
- 不正出血を見逃さないで! 子宮頸がんを抜き、増加している子宮体がん
- 症例数はまだ少ないが、高齢者や併存症を持つ患者にも対応可能 子宮体がんにおける重粒子線療法の今
- 子宮体がんの最新治療と今後の可能性 免疫チェックポイント阻害薬を用いた治療が本格的にスタート!
- 子宮体がん、子宮頸がんにおけるダヴィンチ手術の現状と今後 子宮体がんがダヴィンチ手術の保険適用に
- 子宮頸がんはアバスチンを加えた3薬剤、子宮体がんではダヴィンチ、卵巣がんには新薬リムパーザが
- 根治性、安全性、低侵襲性実現のために様々な術式を開発、施行 婦人科がん手術の現状
- 子宮体がんの術後補助化学療法で再発を防ぐ
- 子宮体がんの治療は遺伝子診断による個別化治療へ



