Ⅳ期でも治癒の可能性が3割も! 切除不能非小細胞肺がんの最新治療

肺がん薬物療法は驚異的な進化を遂げ続けています。皮切りとなったのが約20年前に登場した分子標的薬イレッサ。がん組織にドライバー遺伝子変異を見つけ出し、その変異をピンポイントに阻害するという、それまでとは全く違う機序を持つ分子標的薬の登場が肺がん治療を大きく変えました。
続いて2015年には免疫療法が加わり、切除不能、進行再発の非小細胞肺がん薬物療法は進化の一途をたどるとともに、非常に複雑化しています。最新知見について、順天堂大学大学院医学研究科呼吸器内科学主任教授の高橋和久さんに話を聞きました。
治療前に組織型と遺伝子変異の有無を調べる
切除不能の進行非小細胞がんとわかったら、まず、がんの組織型を確定し、遺伝子変異の有無を調べます。
肺がんは、大きく非小細胞肺がん(NSCLC)と小細胞肺がん(SCLC)に分けられ、非小細胞肺がんが全体の約85%を占めます。非小細胞がんは扁平上皮がんと非扁平上皮がんに分かれ、非扁平上皮がんはさらに腺がんと大細胞がんに分類されます。現在、肺がん全体のおよそ50%を腺がんが占めていて、遺伝子変異が発現しやすいのが腺がんです。よって、腺がんの場合は、遺伝子変異検査が必須です(図1)。
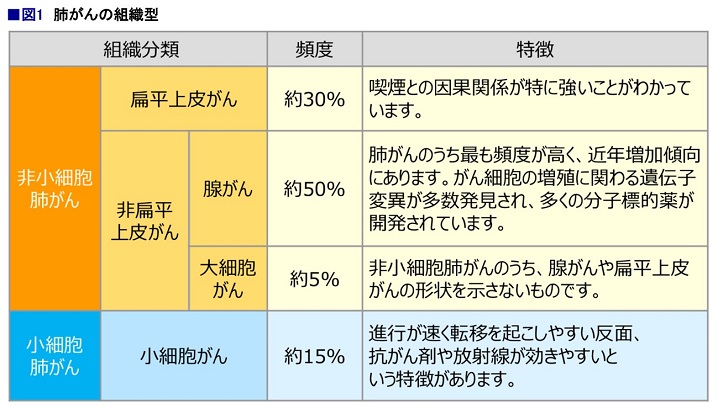
「がんに関連する遺伝子変異は、がん化を積極的に促す〝ドライバー遺伝子変異〟と、偶然がんになった結果として遺伝子が変異する〝パッセンジャー遺伝子変異〟の2種類があります。パッセンジャー遺伝子変異は偶然の産物なので、その変異を阻害しても治療には繋がりませんが、ドライバー遺伝子変異は、抑制することでがんを縮小することができるのです。ですから、治療目的として検査するのはドライバー遺伝子変異です」と順天堂大学大学院医学研究科呼吸器内科学主任教授の高橋和久さんは話します(以下、遺伝子変異=ドライバー遺伝子変異)。
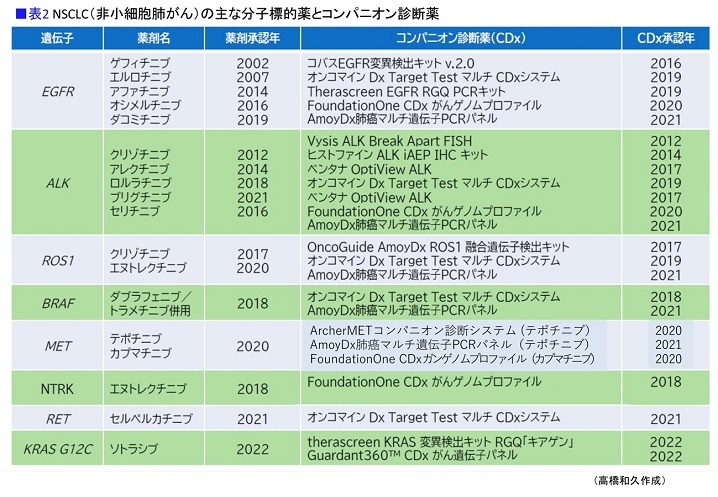
いずれかの遺伝子変異が見つかったら、初回治療から分子標的薬を使います。現在、肺がんでは8種類(EGFR、KRAS、ALK、MET、BRAF、ROS1、NTRK、RET)のドライバー遺伝子が解明され、それらの変異を阻害する分子標的薬は20種類に及びます。
遺伝子検査の現状と問題点
ここで、遺伝子変異を突き止めるための遺伝子検査について触れておきましょう。
「遺伝子変異は〝コンパニオン診断薬〟によって確定されます。分子標的薬一つ一つについて〝この薬剤を使うには、この検査で陽性が出なければならない〟というように、薬と検査、さらに保険が紐づけられていて非常に複雑になっています」と高橋さん。
たとえばMET遺伝子変異陽性の場合、テプミトコ(一般名テポチニブ)とタブレクタ(同カプマチニブ)の2剤が承認されていますが、テプミトコを使うためには「Archer MET」もしくは「Amoy DX」という検査で診断しなくてはならず、タブレクタを使用するには「Foundation One CDx」を行う必要があります。つまり、どの薬を使うかを考えながら検査法を選択しなくてはならないのです。
「現在、一次治療時から保険適用されていて、最も使われているのが『オンコマイン Dx』です。いくつもの遺伝子変異を確定するコンパニオン診断薬として認められていて、合計46種類もの遺伝子変異を調べられる検査ですが、コンパニオン診断薬として認められていないものも多いのです。実はこの検査でMET遺伝子変異もわかります。
ところが、オンコマイン DxはMET遺伝子変異のコンパニオン診断薬にはなっていないため、MET阻害薬のテプミトコを使うためにはArcher MET、タブレクタを使うためにはFoundation One CDxで再検査しなくてはならないのです。患者さんが1回の検査で網羅的な遺伝子解析をして速やかに適切な治療を受けられることが重要ですが、それができないのが問題になっています」
治験で採用された検査方法しか薬事承認されない、という壁が立ちはだかっている現状。適切な治療を速やかに受けられるようにするために、この壁を打破すべく、現在、厚生労働省に要望書が提出されているそうです。
現在わかっている遺伝子変異と使える分子標的薬
遺伝子検査で突き止められる遺伝子変異の内訳はどうなっているのでしょうか。
「頻度が圧倒的に高いのがEGFR遺伝子変異です。腺がんのおよそ50%に見つかり、現在、タグリッソ(一般名オシメルチニブ)を中心に5種類の薬が使えます。
次に高頻度なのがALK融合遺伝子で、およそ5%程度です。この遺伝子変異は比較的早くに見つかった融合遺伝子の代表で、対応する分子標的薬も年々数を増し、現在、ザーコリ(同クリゾチニブ)、アレセンサ(同アレクチニブ)、ジカディア(同セリチニブ)、アルンブリグ(同ブリグチニブ)、ローブレナ(同ロルラチニブ)の5種類の薬が出ています。
三番目が、METエクソン14スキッピング変異で、およそ3~4%程度。遺伝子変異はほとんどが腺がんで発現しますが、MET変異だけは扁平上皮がんでも腺がんと同程度に発現することが知られています。テプミトコ、タブレクタという2種類の薬が承認されています」
他にザーコリ、ロズリートレク(同エヌトレクチニブ)が使えるROS1遺伝子変異、BRAF阻害薬タフィンラー(同ダブラフェニブ)とMEK阻害薬メキニスト(同トラメチニブ)の併用療法が使えるBRAF遺伝子変異があり、それぞれ、1%程度と頻度は低めです。
最近明らかになった遺伝子変異もあるそうです。
「RET融合遺伝子がつきとめられ、2021年にはレットヴィモ(同セルペルカチニブ)が使えるようになりました。頻度的には1~2%程度と低いものの治療の幅が広がったことは確かです。また、NTRKという遺伝子転座も見つかり、ROS1で使えるロズリートレクとヴァイトラックビ(同ラロトレクチニブ)が使えるようになっています。さらに、KRAS遺伝子変異も以前から非小細胞肺がんに多いと言われていて、昨年(2022年)、KRASの中のG12Cという変異に限ってではありますが、ルマケラス(同ソトラシブ)が二次治療以降で使えるようになりました」(表2)
KRAS G12C遺伝子変異に対するルマケラスだけは二次治療以降ですが、それ以外の分子標的薬はすべて一次治療から使うことができます。つまり、切除不能の非小細胞肺がんに遺伝子変異が見つかった場合は、最優先でそれぞれの遺伝子変異に対応する分子標的薬治療へ進むことになるのです。
免疫チェックポイント阻害薬でⅣ期肺がんに治癒の可能性
遺伝子変異がない場合、もしくは現時点で治療薬のない遺伝子変異が見つかった場合は、免疫療法(免疫チェックポイント阻害薬)に進みます。ここで重要になるのが、免疫療法の効果予測因子となるタンパク(PD-L1)が、がん細胞にどの程度発現しているかです。
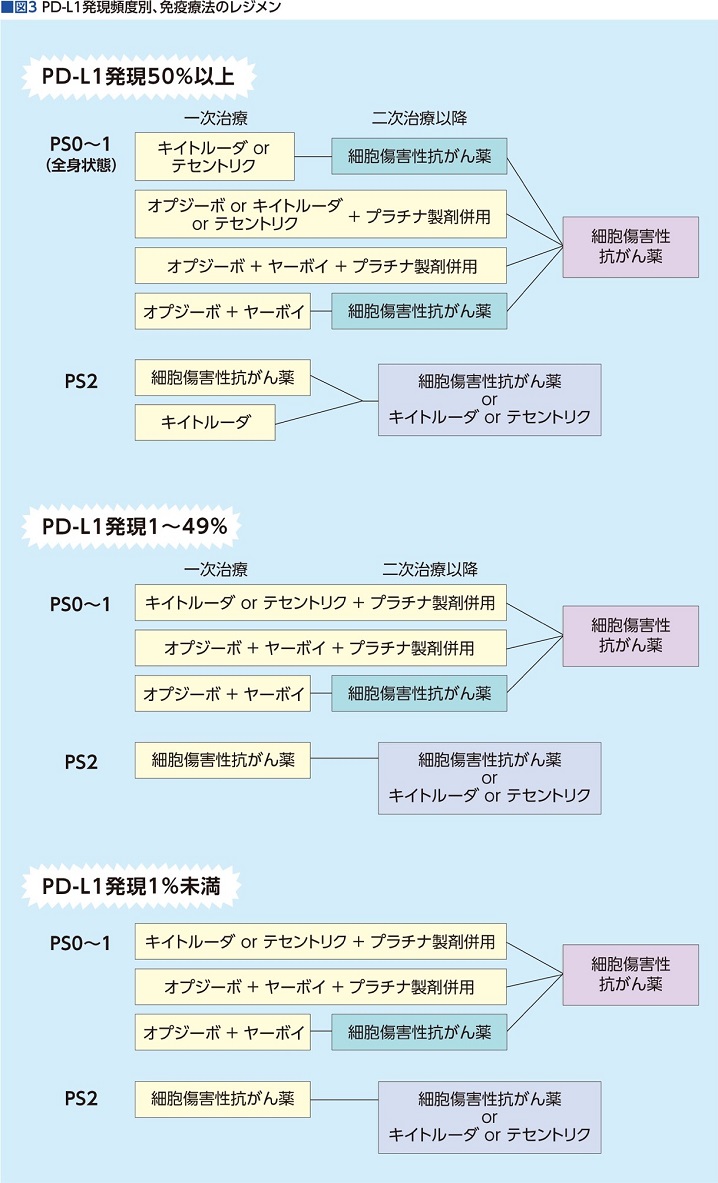
切除不能の非小細胞肺がんの一次治療に免疫チェックポイント阻害薬が使われ始めて6年超、PD-L1発現50%以上、1~49%、1%未満の3つのカテゴリーに分けたエビデンスが少しずつ出揃い、最新の『肺癌診療ガイドライン2022』では、この3カテゴリーそれぞれに対して、免疫チェックポイント阻害薬を含めた薬剤の組み合わせが整理されました。
「PD-L1発現50%以上の場合、キイトルーダ(一般名ペムブロリズマブ)、もしくはテセントリク(同アテゾリズマブ)単剤が非常に有効です。さらに、抗PD-1抗体(オプジーボかキイトルーダ)+プラチナ製剤(カルボプラチンなど)併用、もしくは抗PD-1抗体オプジーボ(同ニボルマブ)+抗CTLA-4抗体ヤーボイ(同イピリムマブ)併用、さらにはオプジーボ+ヤーボイ+プラチナ製剤併用など、選択肢はかなり広がります」
PD-L1発現1~49%の場合は、キイトルーダやテセントリク単剤ではなく、プラチナ製剤との併用、もしくは種類の違う免疫チェックポイント阻害薬(オプジーボ+ヤーボイ)とプラチナ製剤併用に効果が出ています。また、PD-L1発現1%未満、つまりPD-L1発現がない場合でも、レジメン数は減りますが効果は期待できます(図3)。
「免疫チェックポイント阻害薬の5年生存率が出るようになって明らかになったことは、Ⅳ期の非小細胞肺がんに治癒する集団が出てきたことです。たとえばPD-L1発現50%以上の患者さんにキイトルーダを使うと、5年生存率31.9%です。10人に3人以上は5年生存を果たして治癒したといえる状態になっています。さらに、3年無増悪生存率が22%。抗がん薬のみが4%だったことを考えると驚異的な進化です」
PD-L1発現が1~49%の場合、「KEYNOTE407試験」によると、キイトルーダ+カルボプラチン+パクリタキセル併用の5年生存率が20%、化学療法だけだと7%という結果が出ています。1%未満についても結果が出始めていて、キイトルーダ+カルボプラチン+パクリタキセル併用療法による3年生存率が25%。さらにPD-L1発現1%未満に対するオプジーボ+ヤーボイ併用療法を試みた「CheckMate227試験」において、5年生存率19%という結果も出ています。これは、免疫チェックポイント阻害薬の効果指標がPD-L1だけでないこと、さらなる可能性を秘めていることを意味していると言えるでしょう。
同じカテゴリーの最新記事
- 免疫チェックポイント阻害薬の2剤併用療法が登場 肝細胞がんの最新動向と薬物療法最前線
- 新薬や免疫チェックポイント阻害薬も1次治療から 胃がんと診断されたらまずMSI検査を!
- リムパーザとザイティガの併用療法が承認 BRCA遺伝子変異陽性の転移性去勢抵抗性前立腺がん
- 免疫チェックポイント阻害薬で治療中、命に関わることもある副作用の心筋炎に注意を!
- SONIA試験の結果でもCDK4/6阻害薬はやはり1次治療から ホルモン陽性HER2陰性の進行・再発乳がん
- dose-denseTC療法も再脚光を ICI併用療法やADC新薬に期待の卵巣がん
- 心不全などの心血管の副作用に気をつけよう! 乳がんによく使われる抗がん薬
- 新規薬剤の登場でこれまでのサブタイプ別治療が劇的変化! 乳がん薬物療法の最新基礎知識
- 世界最大規模の画期的研究の一部解析結果が発表 大腸がんの術後補助療法の必要性をctDNAで判断する
- 「過剰検査・過剰治療の抑制」と「薬物療法の進歩」 甲状腺がん治療で知っておきたい2つのこと



