- ホーム >
- 検査・治療法 >
- 他疾患合併患者さんのがん治療
血糖をコントロールしながら、まずはがん治療を 糖尿病とがんの発症には関連あり

糖尿病を持つがん患者さんが増えています。両者には発症に関連があることもわかっており、背景となる生活習慣も共通しています。糖尿病とがんの関連を知るとともに、糖尿病を併発しているがん患者さんはどのような心構えで2つの病と向き合っていくとよいかについて、がん研有明病院総合診療部糖尿病・代謝・内分泌内科部長の中山耕之介さんに聞きました。
「糖尿病があるとがんになりやすい」は本当ですか?
がん患者さんが糖尿病や循環器疾患など、他の慢性疾患を抱えることは決して珍しいことではありません。
「当院の総合診療部では、がん以外の疾患やがん治療に伴う合併症を診ていますが、なかでも糖尿病を患うがん患者さんは、年々増えている印象です。そもそも、がんも糖尿病も高齢になるほどリスクが高まる病です。〝日本人の2人に1人はがんになる〟とも言われますし、糖尿病も60代以降では3~4人に1人は可能性があるでしょう。がんと糖尿病を併せ持つ患者さんが増えているのは、高齢化に伴う側面が大きいと思います」と、がん研有明病院総合診療部糖尿病・代謝・内分泌内科部長の中山耕之介さんは話します。
とはいえ、糖尿病とがんが併発する要因は高齢化だけではないようです。
「糖尿病があると、がんになりやすいこともわかっています。とくに肝がんと膵がんは明らかです」と中山さん。
糖尿病でない人ががんに罹患するリスクを「1」とすると、糖尿病の人が肝がんになるリスクは1.97倍、膵がんリスクは1.85倍、大腸がんリスクは1.40倍と上昇します。男女別では、男性1.27倍、女性1.21倍の頻度で糖尿病患者さんはがんになりやすい、とのデータもあるそうです。
糖尿病の原因を知っておきましょう
ここで、糖尿病について少し触れておきましょう。
私たちがご飯やパンなど炭水化物を含む食品を摂取すると、消化されて腸の中でブドウ糖となり、小腸から吸収されて血液の中に入ります。すると血中のブドウ糖の量(血糖値)が上がるのですが、通常、食後に血糖値が上がってくると、膵臓のランゲルハンス島にあるβ細胞が即座に感知してインスリンを血中に放出します。インスリンには血中のブドウ糖を速やかに細胞に取り込ませる作用があるため、それによって食後にも血糖値が上がり過ぎないようコントロールできているのです。
ところが、このインスリンの作用が十分に発揮されなくなると、血中のブドウ糖が細胞に取り込まれにくくなり、血中にブドウ糖が溢れ血糖値が高い状態が続きます(糖尿病)。つまり、糖尿病の原因はインスリンの作用不足。その要因は、インスリンの分泌自体が減少するタイプ(1型糖尿病)と、インスリンは分泌されているものの細胞がインスリンを感知できず(インスリン抵抗性)、血中のブドウ糖を細胞に取り込めなくなるタイプ(2型糖尿病)の2通りがあります。
1型糖尿病では、遺伝因子、あるいはウイルス感染が誘因となって膵臓のランゲルハンス島に炎症が起きてβ細胞が破壊され、インスリンを産生できなくなることでインスリン分泌が急減します。インスリン不足によってブドウ糖が細胞に吸収されず、血管内に溢れ、血糖値の上昇が続くのです。
一方、主に生活習慣を背景とする2型糖尿病では、インスリン抵抗性の要素が強く、インスリン分泌の減少も併せ持つことが多いとされます。
血中のブドウ糖を血管内から細胞へ吸収させるために、細胞の扉を開ける鍵のような役割を果たしているのがインスリンです(図1)。
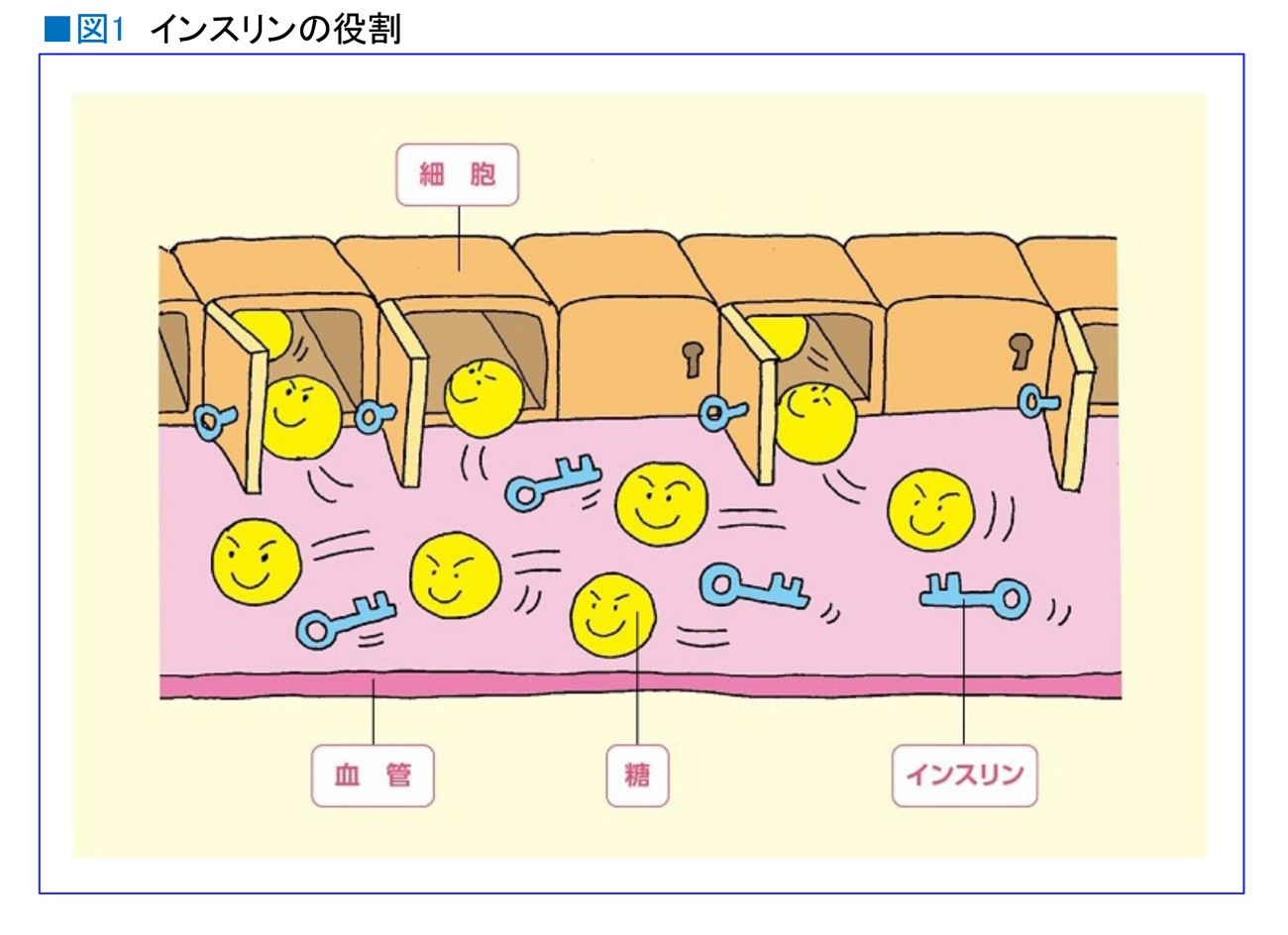
インスリン抵抗性になると、インスリンが十分に分泌されていても、細胞がインスリン(鍵)を正常に感知できないため細胞の扉が開かず、ブドウ糖が細胞に吸収されないのです。
行き場を失ったブドウ糖はそのまま血管内に溢れますが、体(細胞)は「インスリンが足りない!」と勘違いして、膵臓にインスリンの分泌を要求します。要求を受けた膵臓は必死にインスリンを産生し、分泌し続けるのです。ところが、細胞にブドウ糖が届かないのはインスリンが不足しているからではなく、細胞がインスリンを感知できなくなっているため。結果、血中にはブドウ糖とインスリン、両方が溢れます。この状態をインスリン抵抗性といい、2型糖尿病の主な原因です。糖尿病患者さんの95%以上が2型といわれています。
インスリンの急増が、がん化を促すのですか?
実はインスリン抵抗性によって「インスリンが血中に溢れている状態」こそが、がんの発症に少なからず関与すると、中山さんは指摘します。
「インスリンは、血中のブドウ糖を細胞に取り込ませて血糖値を下げる作用とは別に、細胞増殖を促すという作用も持っています。インスリン抵抗性によって血中にインスリンが急増すると、細胞増殖が急加速し、がん細胞の増殖も促進させてしまうのです」
また、2型糖尿病とがんは、背景となる生活習慣が共通していることにも中山さんは言及しました。
「肥満、運動不足、さらに喫煙や過度な飲酒など。こうした生活習慣が免疫力の低下と、酸化ストレスの増大をもたらし、インスリン抵抗性にも繋がっていくと考えられます。その結果、2型糖尿病と同時に、がんを引き起こす背景にもなっています」
膵がん、肝がんから糖尿病になることも?
では逆に、がんがあることが糖尿病を誘発することはあるのでしょうか?
「全般的にはまだ解明されていないことが多いのですが、膵がんと肝がんについては、がんがあると糖尿病になりやすいことがわかっています」と中山さん。
膵がんは膵臓のランゲルハンス島を破壊して、インスリンを産生するβ細胞の数を減少させてしまいます。膵がんによってインスリンの分泌量が急減し、血糖値が上昇、糖尿病へ移行することは珍しくないそうです。
「逆に、突然の血糖値上昇をきっかけに検査したら、インスリン分泌量が極端に減少していて、同時に膵がんが見つかることもあります。この場合、膵がんが原因となって、糖尿病を合併していたことがわかるわけですが、膵がんは症状がほとんどなく、非常に見つけにくいがんです。血糖値の急な上昇は膵がんを発見する機会にもなりますから、決して放置せず、検査を受けてください」と中山さんはアドバイスします。
また、「肝硬変を背景に持つ肝がんは、インスリン抵抗性を促進させることがわかっています」。つまり、肝がんになっていなくとも、肝硬変があるとインスリン抵抗性になりやすく、糖尿病のリスクが上がると考えられるのです。
手術前後の注意点は何ですか?
ここからは、糖尿病を抱えながらがん治療を受ける際の注意点について触れていきましょう。
手術後に注意すべきは感染症や縫合不全といった合併症です。糖尿病があると、局所の免疫力が低下しており、血流障害を起こすことも多く、傷も治りにくいなど、全般的に合併症が増えることは否めません。
「術後の合併症を最小限にするため、術前の血糖コントロールを徹底します。目標数値は手術内容によって違いますが、たとえば『術前HbA1c値7.0%未満』といったプランを立てて実行するのです。方法はインスリン投与です」と中山さん。
それまでの血糖コントロールがうまくいっている場合、そのまま手術を行なって術後のコントロールのみになる場合もありますが、術前に血糖値が高い場合は速やかに血糖値を下げるためにインスリン投与が選択されます。目標値を達成してから手術、術後は血糖値の変動と合併症を診ながら、血糖コントロールを続けます。
「術前から徹底した血糖コントロールを行うため、糖尿病患者さんががん手術を受ける場合は、術前術後の入院が数日長引くこともあります」と中山さん。手術前後の血糖コントロールは術後の経過を大きく左右するため、インスリンを使ってしっかりコントロールすることが必須です。



