- ホーム >
- 検査・治療法 >
- 他疾患合併患者さんのがん治療
ステロイド薬や一部の分子標的薬で高血糖を引き起こすケースも
血糖を上手くコントロールしながら がん治療を進めていくことがカギ

日本人の2人に1人ががんに罹る時代、高齢化社会の進行と糖尿病患者数の増加とが相まって、糖尿病とがんを併発する患者数は増加の一途をたどっている。では、実際に糖尿病を患っているがん患者の治療はどのように進めていくべきなのか。高血糖を来してしまう薬剤の存在、食欲不振時の対応などについては、患者もぜひ知っておきたいところだ。
糖尿病とがんを併発する人は増加の一途
がん患者の高齢化に伴い、がんとともに他の様々な病気(併存疾患)を有する人が増えている。超高齢社会がますます進み、以前にも増してその傾向は強くなってきた。
そうした中、2010年に総合内科を開設し、積極的に併存疾患を有する患者さんの治療にあたり、糖尿病腫瘍外来を設置しているのが、国立がん研究センター中央病院だ。
「患者さんの高齢化と糖尿病患者さんの増加に伴って、糖尿病とがんを併発する患者さんは増加の一途をたどっています」
そう話すのは、同院総合内科医長の納啓一郎さんだ。納さんは、糖尿病専門医として、2007年から非常勤、2010年からは常勤スタッフとして、同院のがん患者の糖尿病治療にあたっている。
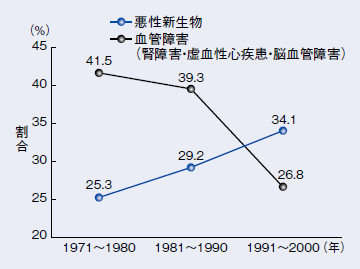
ここに、糖尿病患者の死因を調べた調査がある。それによると、1990年代から死因の第1位は「がん」であり、第2位の「血管障害」(腎障害、虚血性心疾患、脳血管障害)を上回っているという(図1)。
「実際に糖尿病を持つがん患者さんは、糖尿病の合併症で失明したり、人工透析を受けるよりも、がんを併発して手術や抗がん薬治療を受ける可能性のほうが高いと言えます。患者さんには、そういった認識はあまりないかもしれませんが、糖尿病とのつき合い方を学んでいただき、がん治療を受けていただきたいと思います」
がんと糖尿病の関連性は、日本のデータのみならず、国際的な複数の臨床試験の結果によりほぼ証明されているという。糖尿病では、大腸がん、肝臓がん、乳がん、子宮内膜がん、膀胱がんのリスクが上昇すると言われている。
我が国の大規模な研究でも、糖尿病と診断されたことのある日本人では、何らかのがんに罹患するリスクは、男性・女性とも約1.2倍に上昇することが示されている。
糖尿病の病態自体が がんのリスク因子に
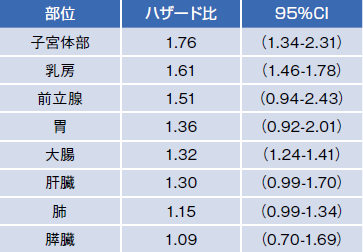
出典:Barone BB et al.,JAMA.2008;300(23):2754-64
では、糖尿病とがん発生との間には、どのような関係があるのだろう。もちろん、がんも糖尿病も、加齢、肥満、運動不足、食生活の乱れ、過剰な飲酒、喫煙など、リスク因子が重なっている部分も多く、こうした因子を持ち続けていると、両方の疾患を発症しやすいというのは確かだろう。
一方で、糖尿病の病態自体が、がんを引き起こすリスクになるとも考えられている。
2型糖尿病では、血糖の調節をするホルモン(インスリン)がうまく働かず、血液中の糖分がうまく利用されない「インスリン抵抗性」に陥るが、この状態を改善するため、膵臓から大量のインスリンが分泌される「高インスリン血症」の病態を引き起こす。このインスリン過剰の状態が、がんの発生や増殖・転移に関与している可能性があるという。また、高血糖の状態も、様々な機序により、酸化ストレスを発生させ、DNAにダメージを来したり、慢性的な炎症を引き起こしたりし、がんの増大などにも関与していると考えられている。
「がん患者さんで糖尿病を併発していると、そうでない場合に比べて、長期予後が劣るという報告もあります。ですから、がんの治療と同時に糖尿病の治療を十分に行うべきです。最近の複数の臨床研究結果では、糖尿病を併発している症例で、がん手術後の短期死亡率が50%高まるという報告もあります。これは、血糖値が高いために傷の治りが遅いことや、感染症に罹りやすいといった理由に加え、心血管における合併症による突然死というケースも十分に考えられます」(表2)
手術前からの血糖コントロールが重要

実際に糖尿病を持つがん患者に対しての治療は、どのような点に気をつけて行われるのだろう。
「糖尿病の患者さんが、がんになり手術することが決まると、私たちの外来を受診します。周術期での血糖コントロールはとても重要で、術前から十分な血糖コントロールをしなければなりません。糖尿病のコントロールが不良である場合は、早めに入院してもらって糖尿病コントロールを手術の先に行います。場合によっては、手術が延期になるケースもあります」
術前の血糖コントロールの目標値は、空腹時血糖100~140㎎/dL、食後血糖160~200㎎/dL、尿ケトン体は陰性、尿糖は1+以下、または尿糖排泄量が1日の糖質摂取量の10%以下とされる(表3)。
外科や麻酔科では、手術や全身麻酔を行うにあたって、基本的に1日の尿糖が10g以下であることが、条件としてあげられることが多いという。
「さらに、糖尿病の病型・病態、罹患している期間、治療内容の把握と合わせて、合併症の評価を行います。糖尿病網膜症がある場合、急激な血糖コントロールで眼底出血を助長することがあるため十分な注意が必要です。また、神経障害を合併していると、手術後にベッドから離れる際に、起立性低血圧で立ちくらみを引き起こし、転倒するリスクもあるので注意が必要です」



