低侵襲性と安全性、根治性のすべてを実現しようと模索
安全と根治を常に検証しながら 新しい食道がんの手術に挑む
大幸宏幸 国立がん研究センター東病院食道外科科長
食道がんの手術は、頸部から胸部、そして腹部までの幅広い領域にわたる大掛かりなものとなる。従来は、各部位を大きく切り開くことにより、安全で根治に導ける手術を担保するという考え方だった。そんな食道がん手術の領域で、低侵襲性と安全性、根治性のすべてを実現しようと模索してきたのが、国立がん研究センター東病院食道外科科長の大幸宏幸さんとそのチームだ。
だいこう ひろゆき 1969年福井県生まれ。94年東海大学医学部卒業。同年東京女子医大入局。95年聖隷浜松病院外科。98年国立がんセンター中央病院外科レジデント。2001年同食道外科チーフレジデント。02年国立がんセンター研究所リサーチレジデント。04年国立がん研究センター東病院食道外科/頭頸部外科スタッフ。10年同消化管外科・外来病棟医長。13年同食道外科長、現在に至る
食道外科立ち上げのために赴任
大幸さんは、国立がんセンター中央病院(現国立がん研究センター中央病院)時代から一貫して食道がんについて臨床に従事し、臨床研究などにも励んできた。その成果に基づき、2006年、食道外科を立ち上げるために現在の東病院へ赴任した。
「当時、当院は頭頸部がんについては非常に定評があると同時に、食道がんに対する化学放射線療法の総本山的な施設でした。しかし、食道がんの手術については、あまり実績がありませんでした」
大幸さんの赴任当時、年間20例程度だった食道がんの手術は、現在、年間約160例までに増えている。全国1、2位の症例数だ。大幸さんが同院で実現してきた成果は様々だが、大きく3つに分けて紹介しよう。
食道がんと頭頸部がんの同時切除
1つは、食道がんと頭頸部がん(咽頭・喉頭がん)の同時切除だ。
「食道がんと頭頸部がんは4割くらい合併するので、食道がんを診る医者としては、それを念頭に診断と治療方針を計画できなければなりません。幸い私は東病院赴任時から両方併診していたので、両方を手術することができます。同時に合併をした場合には、非手術療法(化学放射線療法)では長期生存が得られないので、同時切除を実施しています。おそらく両方を手術できる医師は数少ないと思います」
例えば、下咽頭がんと食道がんの合併の場合は、咽頭、喉頭を全摘して、開胸で食道を切除し、その後、開腹で胃管と遊離空腸再建を行っているという。
「難しそうに思うでしょうが、標準治療の組み合わせなんです。もちろんそれぞれの治療に精通していないとならないわけですが、当院は頭頸部がん領域では全国随一ですし、腫瘍内科や放射線科もしっかりしていますので、正に最高の集学的治療が実現できるのです」
内視鏡を用いた低侵襲手術を導入
2つ目の大きな成果は、低侵襲手術の実践だ。そのために導入したのが、内視鏡下外科手術(鏡視下手術)だった。
「赴任した当時、当院は化学放射線療法が華やかなりし頃で、我々外科は残存したがんが再発したときの救済手術ばかりを担っている感じでした。しかしその後、術前化学療法の効果が臨床試験で証明されると、その頃から手術がみるみる増えてきたのです」
そのタイミングを逃さずに、大幸さんは、手術のメリットをさらにアピールしたいと思った。そして、2008年に食道がん切除の胸腔鏡下手術を導入した。
「食道がんは、何しろ患者さんの術後の立ち上がりが悪いのです。胸を3~40㎝開けてお腹も首もガバッと開けるような手術をしたら、十分に疼痛管理をしても、さすがにすぐには歩けない。それは当然だと思いました。医者の第1の役割は、がんを根治に導くことはもちろんですが、痛みを取るということがとても重要なのです。
ところがステージ1でも3でも同じような大きい手術をしていましたので、本当にこれでいいのかという思いもありました。それで、進行の浅い患者さんにはもっと低侵襲な手術をするべきではないかと考えたのです」
試行錯誤をしながら自ら手技を確立
大幸さんは、試行錯誤しながら内視鏡下外科手術の手技を自ら確立した。
「エネルギーデバイスなど手術器具が進歩を遂げていましたので、どなたの門も叩かずに自分で工夫しながら始めました。アプローチは鏡視下でも、行う手術は開胸手術と同じと考え、できると思ったのです」
大幸さんには、それ以前に約400例の食道がん手術の経験があり、きちんとした解剖やがんに対して深く理解しているというバックボーンがあった。
また、大きな影響を受けたのが、大阪市立大学医学部附属病院の大杉治司医師の手術だった。
「大杉先生は、胸腔鏡下手術を普及しようと、学会などで孤軍奮闘していました。拡大視により解剖をより把握できるメリットをいち早く言われていました」
胸腔鏡下で食道を切除、腹腔鏡下で再建
大幸さんたちの術式は、手術は食道を切除する胸腔鏡下手術と、胃などで食道を再建する腹腔鏡下手術に分けられる。
腹臥位(うつぶせ)になった患者さんの胸の横に、ポート(手術器具を入れる筒)を6つ挿入する穴を開ける。2つは約1㎝で、残りの4つは約0.5㎝だ。そしてそこから手術器具と内視鏡を入れ、内視鏡で映し出された患部をモニターで確認しながら食道を切除する。
食道の切除が終わると、今度は患者さんを仰臥位(あおむけ)にして、腹部に5つのポートを開ける。2つは約1㎝、3つが約0.5㎝だ。さらに臍の周囲を約4㎝切開して、胃を取り出し、食道の代わりになるよう管状に作り替える。そしてお腹の中に戻し管状の胃(胃管)を頸部まで挙上し、残っている食道とつなぎ合わせる。
通常、胸部の食道切除だけで5時間ほどかかる手術だが、大幸さんらは、頸部、胸部、腹部の手術すべてを約4~5時間で終わらせる。
この日の患者さんは、胸部の固有筋層に達するT2の進行食道がんの70歳代女性。腹臥位になった患者さんの胸の左側にポートが開けられた(写真1)。
「ポートの位置で手術の難易度が左右されるため慎重に決めます」(大幸さん)
ポートから手術器具が挿入され、縦隔の中を分け入る。
縦隔には心臓や大動脈、上大静脈などが密集するため、細心の注意を払い心臓の拍動と同期しながら食道へアプローチしていく。声帯の動きを司る反回神経周囲のリンパ節郭清が終わり、頸部食道とがんのある胸部食道を自動吻合器で切り離し終えて、わずか2時間で手術の前半が終了した。
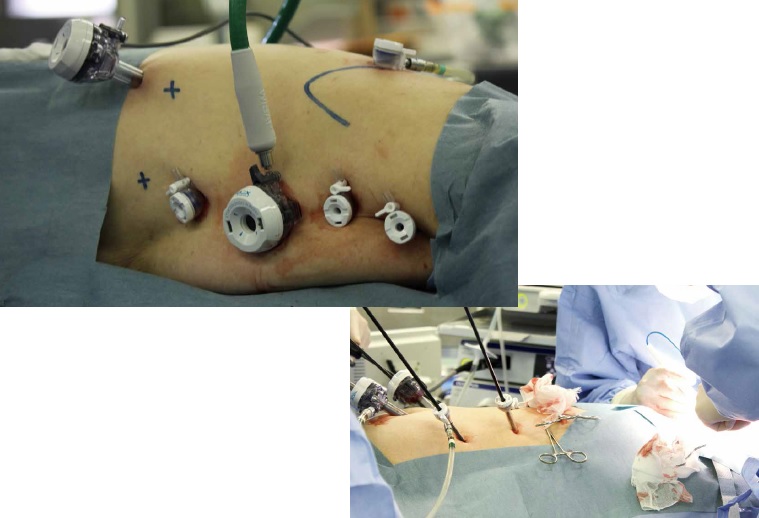
後半は、腹部の胃管再建をするチームと、頸部のリンパ節郭清などを行う頸部側チームに分かれて手術が行われた(写真2)。臍の周囲に設置されたポートからがんを持つ胸部食道と胃の部分までが引っ張り出された。
がんのある胸部食道と胃の上部が胃から切り離され、残った胃が筒状に縫われて胃管が作られた。さらに胃管再建チームは、元の経路はヘルニアを起こす原因になりやすいため、今までの食道の通り道とは別の新しい胸骨腔ルートを作った。
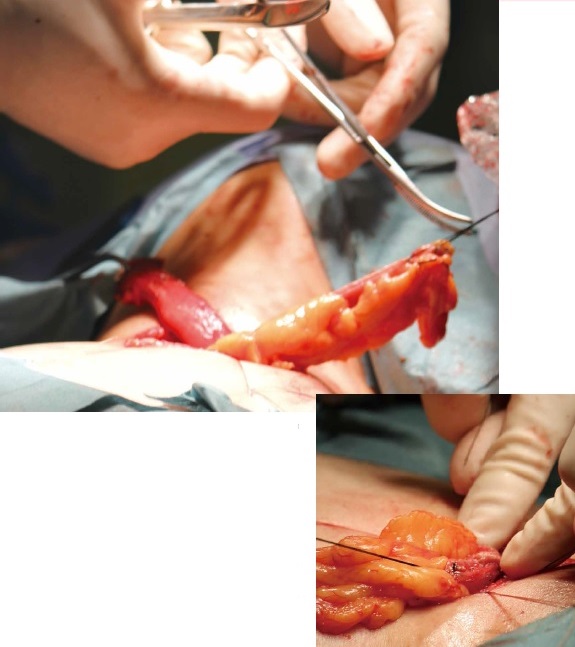
このルートを通して再建された胃管が引き上げられ、喉の切開口からすでに引っ張り出されていた頸部食道と吻合された(写真3、4)。そして無事つなげられた新しい食道は、喉の切開口から体内に戻された。
食道再建術はわずか1時間半弱で終了。予定(5時間)よりもはるかに早い、約3時間半という驚異的な速さだ。
「安全に根治手術ができたと思います。患者さんにとって手術時間が短いことは術後の回復にとっても大変重要なことです。明朝にはベッドに起き上がっていただき、午後から歩行していただけると思います」(大幸さん)
まさにチームワークのなせる技をまざまざと見せられた手術だった。



