初発患者への遠慮、薬の切り替え時期、医療費──再発患者の悩みは深い
常に死を意識せざるを得ない、再発患者の価値観を尊重して!

「アイビー千葉」代表の
齋藤とし子さん
再発患者さんだからこそ抱えている苦悩ってどんなことなんだろう。
今回のテーマは、そんな単純な疑問から生まれた。ふたを開けてみれば、初発の患者さんに対する遠慮、医療費の問題、治療法の選択──。
さまざまな問題に直面し、再発患者さんたちは苦しんでいた。
再発患者にとっては1日1日が本当に大事
初めてがんと宣告されたときと再発がわかったとき。どちらが、より苦悩が深いかなんて、もちろん言えない。しかし、再発時には、初発時とは違う感情が生まれることは確かだろう。
乳がん患者会「アイビー千葉」会員の緒方知子さんは、1991年に左乳房を全摘、99年に再発して右乳房を全摘した。その後、脳転移やリンパ節転移を繰り返している。緒方さんは、初発時と現在の気持ちの違いをどう感じているのだろうか。
「検診だけ受けて順調な人と、再発したがん細胞がいつ活発になるのだろうかと恐れている人では、気持ちはやはり違うと思います。再発患者にとっては、1日1日が本当に大事。命と向き合って生きているという意識があります」
同会会員で、2008年に初発、10年にリンパ節などへの転移がわかった宮地愛さんも「さらに1歩、死を意識するようになった。"時間"が迫ってきたなと感じます」と話す。
治療面でも、初発の患者さんとの隔たりを感じるようだ。
初発の患者さんの不安をあおるのではという遠慮
緒方さんは再発時、標準療法の化学療法を拒否し、放射線療法を選んだ。
「両胸を失った喪失感もあり、『今、これ以上苦しみたくない』という気持ちが強かった。再発だからこそ自分の命について真剣に考えて出した答えでした」
しかし、当時は標準治療を拒む人はほとんどおらず、この選択について、周囲の人、とくに初発の患者さんにはなかなか話せなかった。同じ患者同士でも、言いたいことを言えない疎外感を緒方さんは感じていた。
宮路さんも「初発の患者さんと話すときは、自分の経験をどこまで話していいのだろうかと気を遣います」と言う。

「初めてがんを宣告され、治療を受けてやっと立ち直ってきたところで、『再発した。手術を受けます』と深刻な話をすると、やっと回復しかけた心にまた重荷を背負わせるのではないか、不安をあおるのではないかと考えてしまうのです」(宮地さん)
このような再発患者さんの心の葛藤について、アイビー千葉代表の齋藤とし子さんは次のように総括する。
「自分の気持ちを聞いてもらいたい、だれかに訴えたいと思っても、初発の患者さんのことを慮って遠慮してしまう。これでは再発患者さんはもどかしくて消化不良になってしまいます」
このようなことから、同会では03年、再発患者さんのための独立した分科会「なのはなサロン」を設けた。緒方さんもその運営スタッフの1人。月1回、毎回約15~16名が参加し、再発患者さん限定で自由参加の定例会を開催している。
私たちが医療者に求めるのはこんな医療
ところで、約300人の会員を抱えるアイビー千葉は、多くの分科会や医療相談などの活動をしているほか、千葉乳腺疾患研究会(以下、同研究会)にもかかわっている。この会は、千葉県の乳がん医療をもっとよくしようと1989年に立ち上げられた組織で、千葉県の乳腺にかかわる医療従事者や患者さんたちで構成されている。
そもそも齋藤さんが同研究会で発表を始めたのは、以前発表されていた内容が、わずか10人の患者さん対象のアンケート結果や、医療者側の目線からまとめられた症例だったことに疑問を持ったからだ。
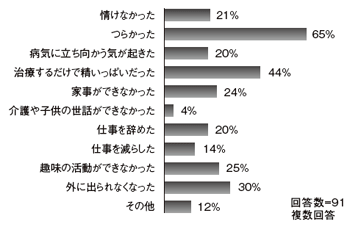
[図2 化学療法中の日常生活]
「これは私たち患者が求めているサポートとは違う。患者の思いが伝わっていない」と感じた齋藤さんは、アイビー千葉の会員対象にアンケートを行い、その声を集めて、「私たちは医療者にこういうことを知ってほしい」と発表を始めた。テーマはリンパ浮腫、心のケア、緩和ケア、病理検査などさまざま。今年6月には「乳がんの薬物療法の副作用とその対策」と題して発表した。
ここで重要なのは、アンケート結果のみならず、質問や選択肢そのものが、患者さんたちが医療者にしてほしいことや伝えたい内容であることだ。
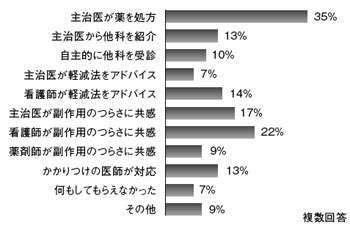
たとえば、「医療者の対応でよかったものは?」という質問の回答からは、主治医や看護師、薬剤師が副作用のつらさに共感してくれたことを患者さんたちが喜んでいるとわかる。裏を返せば、共感を求めているということだ(図1)。
「化学療法中の日常生活」のグラフが意味するものは、「この患者は、家に帰ってからどうしているのだろう?」「普段はどんな生活を送っていて、今はいつもの生活ができているのか」ということを医療者に気にかけてほしいという、患者の願いそのものといえる(図2)。
また、「医療者に望む副作用対策」の自由記述には「医療者の対応・助言・共感で副作用は軽減すると思う」「副作用は個人差があるので、ひとくくりにせず個々に対応してほしい」など、切実な思いが表れている。
残された手は数少ない。薬を簡単に切り替えないで
同研究会で齋藤さんが発表をし始めて5年目くらいから、医療者、とくに医師たちの態度が、もっと患者さんの声に耳を傾けようという姿勢に変わってきたという。「患者が声を出していくことがいかに大切であるかを改めて確信しました」と齋藤さん。
また、齋藤さんたちの行動によって、アイビー千葉の会員たちも変わってきた。
「『自分の気持ちや治療方針の希望は、自分で先生に言わなければ伝わらない』ことに皆が気付いたのです。それを実践して、主治医との関係がよくなってきたと多くの会員が話してくれています」(齋藤さん)。
しかし、これだけ主治医との関係性の築き方を学んでもなお、言いにくいこともあるという。
宮路さんは医療費に関する問題を指摘する。最近次々に登場する分子標的薬(*)は薬価が高いものが多い。ある再発乳がん患者さんは、ハーセプチン(*)の治療効果が上がっているものの、薬代が支払えないから止めたいという。「だけど、主治医には言えなくて」と話しているとか。
「再発して治療がエンドレスになっているからこそ、患者さんへの支援が必要」と齋藤さんは強く言う。
緒方さんが挙げたのは、薬剤の切り替えのタイミング。医師もいろいろで、腫瘍マーカーがわずかに上がっただけですぐに薬剤を切り替える医師と、少し様子を見ようとする医師がいるという。どちらの進め方がよいかは患者さんの価値観によるが、問題はその選択が主治医の考え方と合致するかだ。再発ともなると使える薬は少なくなってくる。手を残しておきたいので、あまり頻繁に薬を切り替えたくなくても、そのことを医師に言えない患者さんも多い。かりに言えてもダメ出しする医師もいて、「『もう少し続けたい』と1度は言えたけど、2度、3度は言えない」と話す会員もいる。
「主治医の方針もあるでしょうが、患者さんの『もう少し続けたい』という気持ちも大事にしてほしい」と緒方さんは訴える。
*分子標的薬=体内の特定の分子を標的にして狙い撃ちする薬
*ハーセプチン=一般名トラスツズマブ
再発時に患者と医療者が陥りがちな負のスパイラル

検査の頻度も同様だ。アイビー千葉会員の由川晴子さんは次のように話す。
「初発のときにはとにかく不安なので頻繁に検査を受けたくなります。しかし、がんについて少し勉強した再発の段階になってくると、費用の問題や放射線被曝の心配もあって、あまり頻繁には検査したくなくなるのです」
しかし、とくに私立病院ではすぐに検査したがるとか。ここでも患者の価値観を尊重してほしいと、皆さん、口をそろえる。
齋藤さんは再発患者と主治医の関係について、こんな私見を述べる。
「患者側は再発したことで、主治医に対してどこか不信感を持っています。主治医側も負い目を感じるのか、積極的なアドバイスをしにくくなったり、患者さんに寄り添う姿勢が少し引き気味になるのかも。そんなとき、患者さんがセカンドオピニオンを求めたりすると、自分がこんなに一生懸命やっているのに、とさらに温度差が生まれてしまうのかもしれません」
しかし、それを乗り越えて主治医との関係をつくることの大切さを、4人は強調する。
「いかに生きるかについて、いかに死ぬかということも含めて考える」(緒方さん)という再発患者さんの言葉は重い。しかし、医療者が理解ある共感を示しつつ、患者さんの言葉に耳を傾け、その患者さんにとってベストの道をともに考えてくれれば、患者さんの苦悩は少しでも和らぐのではないだろうか。
アイビー千葉事務局
代表 齋藤とし子
〒276-0023 千葉県八千代市勝田台2-25-10
TEL/FAX : 047-483-7124
Eメール:nanohana-t@jcom.home.ne.jp
ホームページ:http://members.jcom.home.ne.jp/nanohana-t/



