進行は穏やかでも予後が極めて悪い場合もあるので、早期診断が大切
新薬が開発され、可能性が広がる皮膚T細胞リンパ腫の治療

皮膚リンパ腫を専門とし、皮膚
リンパ腫全国症例数調査を行う
濱田利久さん
皮膚T細胞リンパ腫の治療膚リンパ腫のなかでも多くを占める皮膚T細胞リンパ腫。それでも毎年発症するのは、100万人に4、5人という稀な病気であり、疾患としての現れ方も個人差が大きい。新薬が最近認可されるなか、それらを組み合わせたさまざまな治療が試みられている。
非常に稀な疾患が多い皮膚リンパ腫
| 皮膚T細胞・NK細胞リンパ腫 菌状息肉症 セザリー症候群 原発性皮膚CD30陽性リンパ増殖症 ・原発性皮膚未分化大細胞リンパ腫 ・リンパ腫様丘疹症 皮下脂肪織炎様T細胞リンパ腫 節外性NK/T細胞リンパ腫、鼻型 末梢性T細胞リンパ腫、非特定 皮膚B細胞リンパ腫 | 5年生存率 88% 24% 95% ― |
| *1 「原発性皮膚」が削除され、「節外性」としてまとめられた *2 新WHO分類ではびまん性大細胞型B細胞リンパ腫、非特定に含まれる。下肢型以外の皮膚 びまん性大細胞型B細胞リンパ腫は、WHO分類では「原発性皮膚」のカテゴリーから外されている | |
皮膚リンパ腫にはT細胞リンパ腫とB細胞リンパ腫とがあり、8~9割がT細胞リンパ腫だ。リンパ腫全体ではB細胞性が圧倒的多数なので、T細胞性が多いのは皮膚リンパ腫の特徴である。診断時に皮膚以外の臓器にがん細胞がないものを「原発性皮膚リンパ腫」といい、そのなかでT細胞リンパ腫を総称して「皮膚T細胞リンパ腫」と呼ぶ。これには非常に多くの疾患分類があり、またそれらの疾患ごとの患者数はきわめて少ない希少ながんだ。
岡山大学病院皮膚科助教・濱田利久さんは、この希少がんの患者数を把握するために、「皮膚リンパ腫全国症例数調査」を2007年から開始した。
3年間のデータ集積では、皮膚リンパ腫945例、うちT/NK細胞リンパ腫802例(84.9%)、B細胞リンパ腫143例(15.1%)であった。平均年齢はいずれも60歳代。皮膚T細胞リンパ腫の中で頻度が高いのは菌状息肉にくしょう症(49%)と呼ばれるタイプである。
濱田さんによると「新規の患者さんは毎年400~500人ほど登録され、人口10万人当たりにすると0.4人程度なので皮膚科専門医でも見ることが稀です」という。
まぎらわしい他の病気との鑑別も重要
濱田さんは「皮膚T細胞リンパ腫は、疾患名が予後と治療方針に大きくかかわるので、第1に正確な診断が必要です」と話す。
代表的な皮膚T細胞リンパ腫である菌状息肉症は、5年生存率88%と比較的予後がよく、通常、局所治療にとどまり化学療法などの全身治療は行わない。逆にセザリー症候群などは予後不良。強力な全身治療をしなければならない。
また誤診も見受けられるため、鑑別診断の重要性が強調されている。濱田さんによると、皮膚が赤みを帯び、湿疹が出ているなどの症状からアトピー性皮膚炎と診断されるケースもあるという。
「アトピー性皮膚炎の診断名がつくと、治らなくてもそれ以外の病気を疑わなくなり、専門医を受診する機会を逸してしまうという落とし穴があります。潰瘍ができるなど、かなり進行してから診断されると、生命予後が非常に厳しくなるので要注意です」
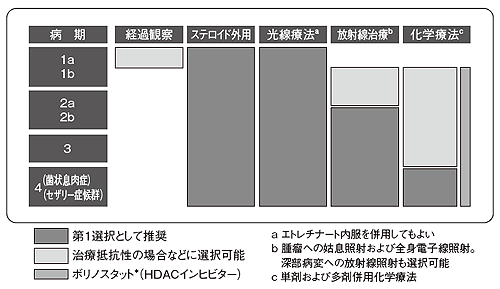
菌状息肉症の進行と病期別治療
| 1a期 | 体表面積の10%未満の紅斑や局面がある。リンパ節腫脹なし |
| 1b期 | 体表面積の10%以上の紅斑や局面がある。リンパ節腫脹なし |
| 2a期 | 紅斑や局面とともに、リンパ節腫脹(径1. 5cm以上)がある |
| 2b期 | 腫瘤がある。リンパ節腫脹があってもなくてもよい |
| 3期 | 体表面積の80%以上に紅斑や局面がある。リンパ節腫脹のあるものもある |
| 4期 | 明らかなリンパ節転移、内臓転移、血液中でのがん細胞の増殖をともなう |
[皮膚病変]
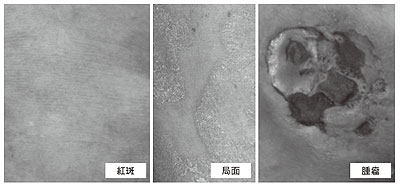
菌状息肉症は、体のあちこちに発疹(紅斑)が出てきて発症する。この時期を「紅斑(*) 期」といい、多くの症例では長期間このまま経過する。次の病期へと進行するのは10~20%程度なので、診療ガイドラインでは無治療での定期的な経過観察も可能としているが、積極的な治療を行う場合は、ステロイド剤の塗布や光線療法がある。
「光線療法に用いる紫外線は、がん細胞を殺す働きがあります。皮膚の深いところまでは届かないので、がん細胞が皮膚表面下にある早い病期のときに有用です」
次の「局面(*)期」というステージにはゆっくりと進む。局面は触ると少し盛り上がっている皮疹のことである。そして、徐々に進行し皮疹の面積が広がると、リンパ節の腫れもみられるようになる。このように病変が広がってくると光線療法が中心になる。光線療法が推奨される理由として、「この段階ではたとえリンパ節が腫れていても表面にあるリンパ節だけなので、皮膚に対する治療によってリンパ節の腫れをおさえることが期待できます」と濱田さんは説明する。
さらに進むと、潰瘍を作り痛むようになって「腫瘤(*)期」にいたる。予後良好な菌状息肉症でも腫瘤期になると5年生存率が50%まで落ち込む。
その後の進展では、病変は皮膚だけにとどまらず、リンパ節の腫れや潰瘍から感染症に伴う発熱といった全身症状が出てきて、やがてがん細胞が血液や肺などの臓器へ侵入していく。この時期(4期)になると、5年生存率が20%まで落ち込み、著しく予後不良だ。
腫瘤に対しては、体の奥まで届かない光線療法ではコントロールできなくなるため、放射線治療を行うことになる。放射線は通常のリンパ腫と同程度の総線量30~40グレイを照射する。
進行したステージで行う化学療法は有用だが根治は期待できず、現時点で高い効果が得られる治療法は確立されていない。
「一過性にがんは縮小されるので延命の可能性はありますが、再発も多く、化学療法が生命予後に寄与したかどうか不明なことが多いです」
*紅斑=明らかな盛り上がりや浸潤のない病変。色素異常やかさぶたを伴うことがある
*局面=盛り上がりや浸潤のある病変。色素異常やかさぶた、毛含性病変を伴うことがある
*腫瘤=1cm以上の病変か、潰瘍を形成した局面で、内部やふくらみをもって増殖している
同じカテゴリーの最新記事
- CAR-T細胞療法と新免疫療法薬エプキンリ 再発・難治性悪性リンパ腫の最新治療
- 病勢をうまくコントロールして共存 原発マクログロブリン血症/リンパ形質細胞性リンパ腫(WM/LPL)の最新治療
- 希少がんだが病型が多い皮膚リンパ腫 なかでも圧倒的に多い「皮膚T細胞リンパ腫」の最新治療
- 再発・難治性の悪性リンパ腫のCAR-T細胞療法 キムリアに続き新薬が次々と登場!
- 古典的ホジキンリンパ腫に免疫チェックポイント阻害薬が承認 慎重な投与時期の検討が必要、重篤な合併症にも注意
- 悪性リンパ腫治療の最近の動向
- 血栓症リスクを知り、血液がんの治療中は症状に早く気づき受診を
- 造血幹細胞移植患者のリハビリは「継続する」ことが大切
- 病型ごとに治療の開発が進む B細胞性リンパ腫
- 小児がんの新薬開発で再発治療の充実を!



