これからの乳房再建の切り札に! 培養した脂肪幹細胞を使って、安全で自然な柔らかい乳房を

佐武利彦さん
現在、日本の乳房再建の8割を占めるシリコンインプラントによる人工再建。しかし、そのシリコンが原因で新たなリンパ腫が発現することが最近明らかになり、世界を震撼させている。さらに、インプラント治療の10年長期データが発表され、インプラントで再建や豊胸術を行った患者の54%が、何らかのトラブルで再手術していることも明らかになった。そんな中、安全で質の高い乳房再建を目指し、培養した脂肪幹細胞を使った脂肪注入による乳房再建が始まった――。
乳がん治療と美しい乳房の両立
がん治療においては、まず〝再発させないこと(根治性)〟が何より優先される。それは当然だが、同時に、治療後の人生をどう生きるかも同様に大切なことだ。
ことに、乳がん治療はこの10数年で大きく進化し、生存率も飛躍的に上がった。乳がん治療後、10数年、数10年と生きられるようになった今、根治のためとはいえ、乳房を失ったり、部分切除によって乳房が大きく変形した状態では、その後のQOL(生活の質)に支障をきたしかねない。
20年ほど前までは早期乳がんでも全摘が主流だったが、2002年、イタリアから報告されたランダム化比較試験によって「早期乳がんの場合、乳房温存療法は、乳房内の再発率は全摘より高くなるものの、生存率はまったく変わらない」ことが明らかになってからは、乳房温存療法が全国に普及して行った。と同時に、乳がんの根治性と乳房アピアランス(appearance:外見、整容性)の両立を目指す考え方が生まれてきた。
この考え方を「オンコプラスティックサージャリー:Oncoplastic Surgery」と呼ぶ。2012年には、全国の乳腺外科医と形成外科医を中心に、日本乳房オンコプラスティックサージャリー学会が設立された。
オンコプラスティックサージャリーとは、もともと「乳房の悪性腫瘍とその周辺部だけを切除し(乳房温存術)、切除部分に乳房内や周辺から脂肪や筋肉などの組織を移動させて、乳房を自然な形態に整える」という在り方が原点だ。
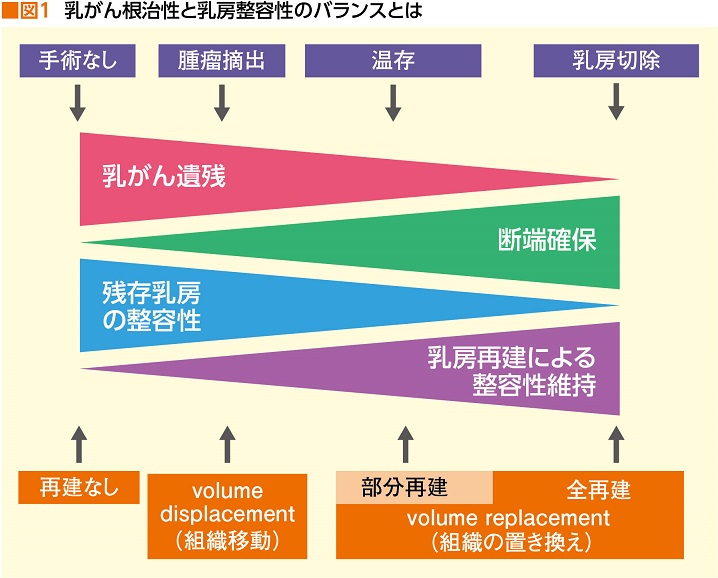
「欧米では、オンコプラスティックサージャリーというと今もその意味合いを持ちますが、日本では、乳房温存術に伴うものだけでなく、乳房全摘後に再建術を施すこともオンコプラスティックサージャリーの範疇(はんちゅう)に入れています」と横浜市立大学附属市民総合医療センター形成外科部長の佐武利彦さんは説明する。そして「乳房温存術か全摘かにかかわらず、オンコプラスティックサージャリーで最も大切なことは、すべてにおいてバランスを重視することです」と強調した。
手術を行わずにラジオ波焼灼術(RFA)や凍結療法で治療することもあれば、部分切除による乳房温存療法、乳房全摘など手術もさまざま。それに合わせて、整容性を取り戻すアプローチも変わってくるというのだ。極端に言うと、大きく切除するほど、断端確保(切除した組織の断端にがん細胞が残っていないこと)され、局所再発に関してはリスクが減る一方、残った乳房の形態は損なわれ、形成外科的治療を付加する割合が大きくなるというわけだ。
「ある程度の大きさの腫瘍を部分切除すると、切除した部分がえぐれたり、乳首が傾いたりして、乳房が大きく変形してしまう場合があります。乳房温存療法は本来、整った形の乳房を残すための治療なので、切除部分の周辺組織で埋め合わせることで形を整えるか、それが難しいならば全摘して再建するのが本筋です。ところが、昔は整容性を施す手技に保険が適用されていなかったこともあり、変形したままになってしまうことも多かったのです」と佐武さんは言及する(図1)。
乳がん手術と同時に再建を考えるということ
乳房再建術の時期について、形成外科学会ガイドラインには「乳房温存手術後に再建を行う場合、1次再建は2次再建より望ましい」と明記されている。
1次再建とは、乳がん手術時に、同時に再建術を施すこと。2次再建とは、乳がん治療を終えた後、改めて再建術を施すことを意味する。では、なぜ1次再建のほうが望ましいのだろうか。
「乳がん摘出時ならば、切除した組織量がわかるので、埋め合わせる際に必要な分量が明らかです。切除部分が小さければ周辺の脂肪組織を少しずらせば対応できますし、切除部分がある程度大きい場合は、側胸部や背中の組織を血流が通ったまま振り子状に移動させて欠損部を埋め合わせることで乳房の形を取り戻すこともできます」と佐武さん。
腫瘍の位置によって、その手法も異なるという。乳房の外側を切除する場合、前述のように側胸部や背中から、血管は繋がったままの状態で、振り子のように脂肪組織だけを回して持ってくることができる(穿通枝皮弁法:せんつうしひべんほう)。切除部分が乳房の内側や上部の場合は近くに脂肪が少ないのが難点だが、乳房外側の脂肪を剥がして欠損部に持ってくることが多いそうだ。
また、「放射線照射の障害を受けていない時期であることも、1次再建が望ましい大きな理由です」と佐武さんは続けた。
乳房温存療法の場合、術後、局所の再発リスクを低下させるために放射線治療を受ける。しかし放射線照射によって皮膚組織は血流が悪化し、傷を治す力も格段に下がる。そんな状態の皮膚をさらに剥がして、違う部位の組織を埋め込むのは至難の業。血流が悪いため血管を繋ぐのも難しいし、ダメージを受けた皮膚は広がりにくく、手術による傷も治りにくい。つまり、再建術をするなら放射線照射前の1次再建のほうが望ましい、というわけだ。また、1次再建ならば、乳がん切除後、そのまま再建術に移行して一度の手術ですむので患者の負担も小さく、乳房の喪失感がないことも利点だろう。
「乳がんの手術前に、患者さん自身が乳房の整容性に関する希望を主治医に伝え、再建を含めた手術法を相談することが大切です」と佐武さん。オンコプラスティックサージャリーの普及とともに、その知見と技術を持つ経験豊富な乳腺外科医が、全国に増えてきているそうだ。
インプラント法の10年長期データがもたらした課題と新たな問題
オンコプラスティックサージャリーを目指す手法には、大きく分けて、自家組織による穿通枝皮弁法とインプラント法の2つがある(図2)。
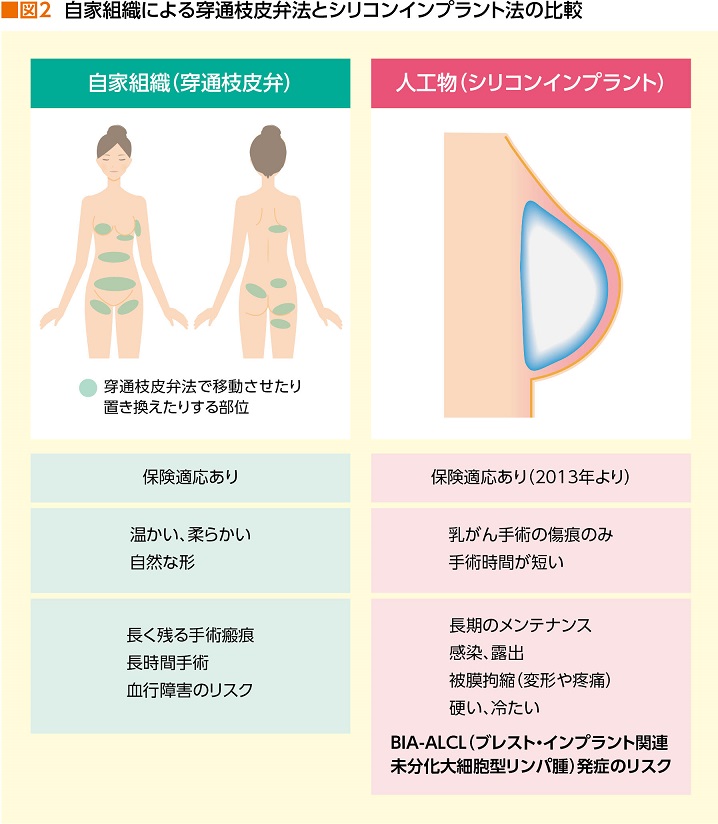
自家組織による穿通枝皮弁法は、局部の周辺組織を使い、できれば血管が繋がったままの状態で振り子状に脂肪組織を回して欠損部を埋めて乳房を整える手法を中心に、自分の組織を移殖する方法。前述のように乳房温存療法に伴うことが多いが、より多くの組織が必要な場合、腹部や臀部の脂肪を血管ごと乳腺の血管と繋ぎ合わせて移植することもある。
インプラント法は、乳房全摘後にシリコンでできた人工物を挿入して再建する方法。乳がん手術と同時にシリコンを入れて再建する1次1期再建と、乳がん手術時に局所にティッシュ・エキスパンダー(組織拡張器)を入れて乳房の皮膚を伸ばし、数カ月後、皮膚が十分伸びた時点でティッシュ・エキスパンダーを取り出してシリコンを挿入して再建を行う1次2期再建がある。
また、乳がん治療が一段落した後に、改めてティッシュ・エキスパンダーを入れて乳房の皮膚を伸ばし、数カ月後に再建手術を行う2次2期再建も可能。
2013~2014年に保険適用されたこともあって、現在、日本の乳房再建のおよそ8割が、乳房全摘によるインプラント法で行われているそうだ。
ところが最近、欧米でインプラント法による人工再建に関して10年を超える長期データが発表されたことで風向きが変わってきた。
「インプラントで再建や豊胸を行った患者の54%が何らかのトラブルで再手術をし、最終的には32%が左右の不揃い、破損、拘縮(こうしゅく)などの理由で、インプラントを抜去していることがわかったのです。この数字をどう考えるかは専門家でも意見がわかれますが、少なくとも3人に1人は抜去せざるをえないとの10年長期データの結果は、インプラント法中心の現在の日本の乳房再建に一石を投じることになるでしょう」と佐武さんは指摘する。
さらに、インプラント再建時に挿入するシリコンが原因で「*ブレスト・インプラント関連未分化大細胞型リンパ腫(BIA-ALCL)」という新たな疾患が発現する可能性が、最近、明らかになったというのだ。
「インプラントの材料であるシリコン表面の凹凸部分に起こるバイオフィルムという細菌感染や免疫異常、遺伝的要因などが関与しているとされる新種のリンパ腫が発見されたのです。これまでに世界で573例に発症が疑われ、今年(2019年)6月に日本でも1例目の症例が報告されました。15年以上前にインプラント再建した患者さんに発症したのです」
欧州では今年4月、アラガン社製シリコンのインプラントが流通停止になった。フランスを皮切りに、EU各国、ロシア、南アフリカ、イスラエル、シンガポール、カナダへと停止の動きは広まり、2019年7月24日、米国FDAはアラガン社にBiocellというテクスチャードインプラントの自主回収を求め、以後、日本を含め全世界でリコールになっている。
*ブレスト・インプラント関連未分化大細胞型リンパ腫(BIA-ALCL)=詳細は日本乳房オンコプラスティックサージャリー学会HP参照



