大腸がんの基礎知識
手術が第1選択。が、取りきれなくても、あきらめることはない
 東京慈恵会医科大学青戸病院
東京慈恵会医科大学青戸病院副院長の
吉田和彦さん
がんといわれて、ショックを受けない人はいません。けれども、そこでベストな治療を受けるために必要なのは、情報と心構えではないかと思います。
この場合の情報には2種類あります。ひとつは治療に関する最新情報、ひとつは自分のがんがどんながんで、どんな状態にあるかという情報です。
一方、この場合の心構えとは、あなたが自分の人生をどう考え、病気とどう向き合っていくか、ということです。正確な情報をできるだけたくさん集めることも大事ですが、集めた情報を吟味し、ベストな治療に結びつけるためには、病気への心構えをしっかりもつことが必要といえるでしょう。
では、大腸がんといわれたとき、患者は病気について最低限何を知っておけばいいのでしょうか。
それを知ったうえで、どんな心構えをもって病気にのぞんだらいいのでしょうか。
東京慈恵会医科大学付属青戸病院副院長の吉田和彦さんにお聞きしました。
簡単かつ大腸がん死を予防する便潜血反応検査
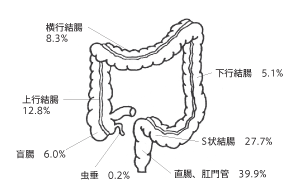
大腸は盲腸から上行結腸、横行結腸、下行結腸、S状結腸をへて直腸・肛門につながる、約2メートルの器官です。日本人で大腸がんにかかる人は年々増え続け、いずれは大腸がんは日本人の死因の第1位になるといわれています。遺伝的素因で発症するものもありますが(「誤解だらけの遺伝性・家族性の大腸がん」参照)、大腸がんが増えた主な理由は、食事の欧米化など、生活環境の変化だろうと考えられています。
ただ、幸いなことに大腸がんはがんの中でも進行がゆっくりで、しかも比較的治りやすいがんです。簡単な検査で異常を発見しやすく、少し進行したがんでも手術により根治する可能性があります。
大腸がんといわれてもこわがらず、また、進行がんや再発といわれてもあきらめず、医師と相談して治療に取り組んでいただきたいと思います。
大腸がんにならない(1次予防)、早期発見する(2次予防)には複数の確立した方法があります。前者は大量の繊維質をとること。アフリカのある部族には大腸がんが非常に少ないのですが、彼らは繊維質を大量にとり、大量の便を出すことで知られています。
後者に関しては、便鮮血反応検査を定期的に受けることです。大便の一部をスティックで採取し、鮮血が混じっていないか調べる検査です。大腸がんは進行するまで自覚症状がありませんが、この検査は簡単なわりに発見率が高く、「大腸がんの早期発見を可能にし、死亡率を35~40パーセントも下げる」というエビデンス(根拠)も出ています。
大腸がんも最大のリスクは年齢ですから、40歳を過ぎたら毎年必ずこの検査を受け、リタイア後も忘れずに続けていただきたいと思います。
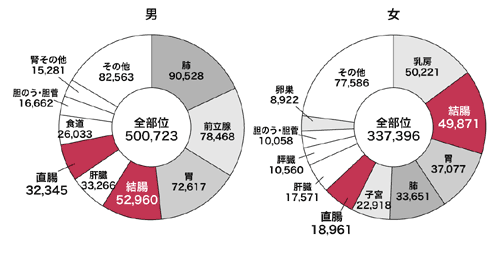
がんのタイプが変わり、確定診断は内視鏡検査に
通常、「がんの可能性がある」という診断を受け、患者さんが専門病院を訪ねるのは、この便潜血反応で陽性の結果が出たときや、下血や腸閉塞などの症状が出たときだろうと思います。その場合、次はがんかどうか確定する検査を受けなければなりません。
確定診断として今まで主に行われてきたのは、肛門からバリウムと空気を注入し、腸のレントゲン写真を撮る注腸造影検査でした。
ところが近年、徐々にではなく、突然進行がんになる平らなタイプの大腸がんの発見が急増していることもあって、腸内の凹凸だけをチェックする注腸造影検査では不十分と考える医師が増えてきました。
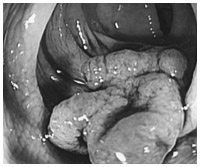
代わって主流となってきたのが、大腸内視鏡検査です。肛門から細い管状の内視鏡を入れ、直腸から盲腸まで大腸全体をくわしく観察する検査です。ごく小さなポリープや微妙な色調の変化まで確認できるため、がんを発見する精度はきわめて高くなっています。
鎮痛剤を用いれば痛みもなく、患者さんはモニター画面を見ながら医師の説明が聞けますし、ポリープもその場で切除できます。切除したポリープや採取した細胞は生検に回され、組織検査によってがんかどうか、がんだったらどんなタイプのがんか、確定診断が行われます。
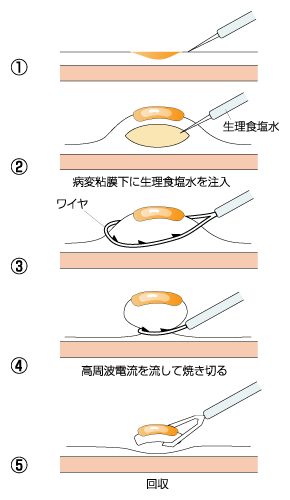
なお、こうやって発見された平らなタイプのがんでも、病巣に生理食塩水を注入して表面をふくらませ、内視鏡で切除する内視鏡手術(内視鏡的粘膜切除術=EMR)ができるようになっています。内視鏡による手術は行う人の技術に大きく左右されるという難点はありますが、開腹術に比べて体へのダメージが少ないという利点があります。
同じカテゴリーの最新記事
- 「積極的ポリープ摘除術」で大腸全摘の回避を目指す! 代表的な遺伝性大腸がん——リンチ症候群と家族性大腸腺腫症
- 切除可能な直腸がん試験結果に世界が注目も 日本の標準治療は「手術」で変わりなし
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 世界最大規模の画期的研究の一部解析結果が発表 大腸がんの術後補助療法の必要性をctDNAで判断する
- 初めての前向き試験で抗EGFR抗体薬の信頼性が確実に! 進化を続ける切除不能・進行再発大腸がんの薬物療法
- 遺伝子変異と左右どちら側にがんがあるかが、薬剤選択の鍵を握る! 大腸がん薬物療法最前線
- 化学放射線と全身化学療法を術前に行うTNT療法が話題 進行下部直腸がん 手術しないで完治の可能性も!
- 肛門温存の期待高まる最新手術 下部直腸がんTaTME(経肛門的直腸間膜切除術)とは
- 大腸のAI内視鏡画像診断が進化中! 大腸がん診断がより確実に
- 患者さんによりやさしいロボット手術も登場 新しくなった大腸がんの手術と薬物療法



