3次元シミュレーションが可能にした究極の胸腔鏡下肺腫瘍縮小手術

東京女子医科大学医学部
第1外科学講座・
呼吸器外科主任教授の
大貫恭正さん
肺腫瘍を胸腔鏡下で最小限に切除する。そんな高度な手術が、可能になった。3次元のCG(コンピュータグラフィック)画像の開発により、病巣部を血管や気管支が取り巻いている様子を立体的に掌握できるようになったからだ。
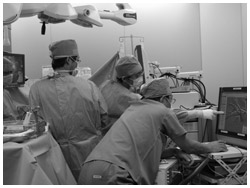
手術開始から2時間半を経過していた。モニターの中では、肺に転移した腫瘍が一皮被って突き出している。直接腫瘍を掴むと腫瘍が露出してしまうため、周囲の組織を掴もうとするが鉗子で掴みきれず、腫瘍はまたクルンと向きを変える。まるで切除されるのをいやがってのらりくらりと身をかわしているかのようだ。
手術を行っている東京女子医科大学医学部第1外科学講座・呼吸器外科主任教授の大貫恭正さんを筆頭に、手術スタッフは6人。手術台を挟んで2台のモニターが目線よりちょっと高い位置に置かれている。全員の視線は、術野を映し出すモニターに釘付けになっている。
3次元のシミュレーション画像を元に、胸腔鏡下で転移性肺腫瘍の多亜区域切除(部位はS7b、S10b、S7a)が行われている。
患者さんは原発が大腸の転移性肺腫瘍である60歳代の男性。腫瘍は直径約4センチ、100グラム近くあると推定されている。肺下葉(*)の肺靱帯のあたりで、静脈が枝分かれする場所。周りを傷つけることなく9割方血管などを剥がし取ったが、最後の1割が最もやっかいな部分にへばりついている。
今、どういう状態かについて、同講座准教授の村杉雅秀さんがモニター画面を切り替えて3次元CGによる画面を示す。2次元の内視鏡ではとらえられない血管や気管支が3次元で映し出される。
「動脈と気管支が腫瘍の裏に隠れています。これをうまく剥がして腫瘍を切り離すことができれば手術は成功です。3次元画像は術前に作成され、1~3時間かけて手術のシミュレーションが行われます。手術に関わるスタッフは、切除部に血管や気管支がどのように走っているかをしっかりと頭にたたき込んで、手術に臨むのです」(村杉さん)
*肺葉=肺の構造は、右肺上葉、中葉、下葉、左肺上葉、下葉と5つに分けられる
胸腔鏡下切除で小さな肺腫瘍手術を施行
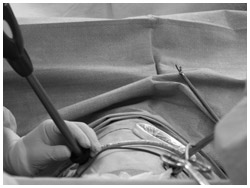
かつて肺がんの手術は、「開胸手術」が主流だった。30センチほどにも及ぶ大きな傷を入れて、肋骨を外して手術する方法だ。手術自体が患者さんに大きな負担をもたらし、術後傷の癒着や呼吸困難などの後遺症に苦しむ人も少なくなかった。
これに対して、胸腔鏡下切除術は、胸に胸腔鏡などを入れる約1.5センチ程度の小さな穴2つと、腫瘍を取り出すための穴(今回は腫瘍の大きさに合わせて約4センチ)を開けて行う手術法だ。もともと自然気胸という病気の治療のため開発されたものだが、97年から肺がんに対して高度先進医療という医療制度のもとで使われるようになった。さらに、2000年4月、胸腔鏡手術による肺葉切除は保険適用となっている。
「様々な道具の技術革新がなされたことで普及し、いまや全国の呼吸器外科のある施設の7割で胸腔鏡の手術が行われるようになりました。完全な胸腔鏡下での切除の適応は1b期までの肺がんで、このほか転移性肺腫瘍に対しても用います。女子医大では肺の手術の8割を胸腔鏡下切除で行っています」(大貫さん)
1997年から、肺腫瘍の胸腔鏡下切除術を手掛けたという大貫さんは、週にだいたい2回、年間100例の手術を行っている。
「早期の肺がんの場合、開胸手術との成績は変わりません。胸腔鏡によるモニターで拡大して切除部を見ることができるので、胸腔鏡下でもリンパ節郭清は可能です。安全性と確実性を重視して、必要な場合は開胸手術に切り替えて手術を行っています」
と、村杉さんは説明してくれた。
早期末梢型肺がん、転移性肺腫瘍は、切除してもまた再発することがある。そのときは再切除を要するが、「何度も開胸手術を行うことは体への負担が大きすぎます。しかし胸腔鏡手術なら傷が小さく、何度も行うことができます」(杉村さん)
胸腔鏡手術は、患者さんの負担を減らすことはもちろんだが、肺を小さく切除することによって機能の温存を図ることができることも重要であると、村杉さんは言う。
「腫瘍切除のため、葉単位の切除をしてしまうと、再発したときにもうそれ以上切り取れなくなってしまいます。転移性肺腫瘍で胸腔鏡手術によってもっと小さく取る区域切除手術を、7年間で6回行った患者さんがいます。つまり、この方は7年も予後を延ばせたことになるのです」
機能を温存するため低侵襲の多亜区域切除を提唱
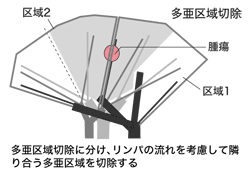
胸腔鏡下手術が普及したからといって、肺の切除部分が小さくなったわけではない。小さな肺腫瘍でも依然葉単位で切除する施設は多い。
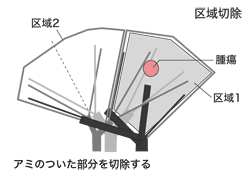
これに対して、「早期の肺がんや転移性肺腫瘍ではもっと小さく取れるのでは」という発想が生み出された。1つの肺葉をさらに細かく3~5の区域に分けて、右肺は計10の区域、左肺は9の区域とし、この単位で手術をする“区域切除”という方法が示されたのだ。
「胸腔鏡下切除で区域切除まで行っているところは10パーセント程度です。しかし、私たちは、さらに3次元画像を読み取ることによって、区域をさらに2~3に分けた“亜区域”を見出し、これを単位にした“多亜区域切除”というものを提唱したのです」と大貫さんは話す。
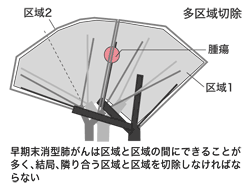
肺の動脈は気管支と伴走しているが、肺の区域はこれに基づいて設定されている。肺結核は動脈と気管支に沿って病巣を作ることが多く、じつは区域切除は結核の手術が起源だったそうだ。
「ところが、静脈は区域の境目などに走っています。早期末梢型肺がんという小さながんなどは区域と区域の間などにできることが多く、結局たくさんの隣り合った区域を切除しなくてはならなくなり、区域単位の切除では大きすぎる。こうしたケースで私は隣り合う亜区域で取るべきだと考えています。ただ、このような考え方は呼吸器外科の世界ではまだ浸透していませんが」
同じカテゴリーの最新記事
- 空咳、息切れ、発熱に注意! 肺がん治療「間質性肺炎」は早期発見が大事
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 肺がんに対する免疫チェックポイント阻害薬の治療効果は腸内細菌が関係!
- 高齢者や合併症のある患者、手術を希望しない患者にも有効 体幹部定位放射線治療(SBRT)が肺がん術後再発への新たな選択肢に
- 免疫チェックポイント阻害薬と体幹部定位放射線治療(SBRT)併用への期待 アブスコパル効果により免疫放射線療法の効果が高まる⁉
- 群馬県で投与第1号の肺がん患者 肺がん情報を集め、主治医にオプジーボ治療を懇願する
- 体力が落ちてからでは遅い! 肺がんとわかったときから始める食事療法と栄養管理
- 進行・再発がんでケトン食療法が有効か!? 肺がんⅣ(IV)期の介入研究で期待以上の治療成績が得られた
- 初となる治療薬登場の可能性 肺がんに対するがん悪液質対策
- 過不足のない肺切除を実現!注目の「VAL-MAP」法



