医療機関の機械的な役割分担が阻む、新しいがん医療の考え方の浸透
「治療」と「緩和ケア」をどうか分断しないで!

米山節子さんは、子宮頸がんで娘の朋恵さんを失った。闘病生活のなかで米山さんを苦しめたのは、最後の1日まで治療を望む朋恵さんに対し、ホスピスへの転院を迫られるという、今の日本のがん医療の矛盾だった。「治療から徐々に緩和ケアに移行すべき」という謳い文句が、絵に描いた餅でなくなる日は果たしてくるのか。
術後わずか半年で急逝した娘への想い
もし、検診の精度がもっと高ければ娘の病気はもう少し早く判明し、わずかでも長生きできたのではないか。もし、ホスピスが治療もできて「生きる希望を持ち続けられるところ」なら、娘はあれほど悩み苦しまなかったのではないか。もし┅┅。
米山節子さん(以下、米山さん)は、27歳の若さで子宮頸がんのため他界した長女、朋恵さんの闘病生活を思い返すとき、さまざまな後悔や苦悩と同時に、日本のがん医療に対する疑問がわいてくるという。

2007年3月、朋恵さんは香港人のピーターさんとの結婚を決め、香港へ出発する前に、健康診断や子宮頸がん検診を受 けた。健康診断の結果は異常なし、子宮頸がん検診の細胞診の結果もクラス2の陰性。安心して香港へ渡り、5月に入籍した。
しかし、3カ月後の8月から不正出血が始まり、11月末に婦人科を受診したところ、子宮頸がんの細胞診の結果はクラス5、悪性のがんと診断され、朋恵さんは大変なショックを受ける。
大みそかに香港の病院で子宮広汎全摘手術を受け、卵巣も摘出し、リンパ節にも6カ所転移していたためリンパ節郭清も行った。病理検査の結果、子宮頸がんは1b2期、子宮体がんもあり、1a期だった。
術後の放射線療法と化学療法は親元で気兼ねなくできるようにと、米山さん夫妻は転院先を探して奔走した。しかし、期限までに受入先は見つからず、結局香港で術後補助療法を行った。
08年3月末、朋恵さんが2週間の予定で一時帰国したとき、左鎖骨上のリンパ節と肺への転移が発覚。急きょ、近くのがん診療連携拠点病院に入院することになった。
詳しい検査の結果、朋恵さんのがんは、非常に進行の速い悪性の未分化型小細胞がんだとわかる。化学療法が始まったものの、肝臓、骨、脳へとあっという間に転移し、朋恵さんは2008年7月14日に息を引き取った。手術してから、わずか6カ月半後のことだった。
朋恵さんの短い闘病生活のなかで、米山さんは日本のがん医療のさまざまな問題に直面した。どんな問題があったのか。それらを解決できる道はあるのか。
叶わなかった手術後の転院
朋恵さんが香港で手術をした後、術後3週間後から術後補助療法を開始してくれる転院先を探したが、ことごとく受け入れを断られた。その理由は、入院までの時間がないことだけでなく、「手術をした医師の元で行うのがベター」「ほかの病院で手術した患者には責任が持てない」「自分の病院の患者で手一杯」「いずれ香港へ戻るまでの一時的な治療では受け入れられない」などなど。
「簡単に受入先が見つかるだろうと考えていた私たちの認識の甘さもありますが、これだけがん患者が増えているのに、がん診療連携拠点病院の数もベッド数もマンパワーも追いついていません。緊急の治療を要する患者でも受け入れられるような態勢をもっと整えてほしいです」
止むを得ない急な引越や介護する家族の事情など、転院を希望するがん患者さんはたくさんいるはず。その多くが同じ問題に直面しているのである。
配慮のない事務的な告知
朋恵さんが緊急入院する前の外来診察で、婦人科の主治医は淡々と「すでに全身に転移している可能性がある。非常に進行が速いので、早ければ数カ月の命」と告知したという。朋恵さんは、その場で泣き出してしまった。
「主治医には、本人がどれだけショックを受けるだろうかという配慮が足りず、患者に寄り添おうという態度には見えませんでした。せめて『僕もがんばるから、一緒にがんばって治療しましょう』と一言言ってもらえれば、患者の受け止め方はずいぶん違うと思います」と米山さんは思い返す。
しかし、担当の看護師をはじめとする病棟の多くのスタッフや病院の緩和ケアチームの励ましには、とても感謝し、心強かったと話す米山さん。本人はもちろん、家族への精神的なフォローもしてくれたという。
同じ病院でありながら、緩和ケアチームと一般病棟の医師たちとの温度差はどうしたことか。緩和ケアチームだけががんばるのでは限界がある。この温度差を埋める努力を期待したい。
「一般病棟での緩和ケアチームが多くの病院でもっと増えて、緩和医療の質がもっと高くなってほしい」と米山さんは言う。
何カ月も前から予約が必要なホスピス

朋恵さんが入院する前に、主治医は米山さんにこう尋ねた。「この病院では最期を看取ることはしません。最期のときはどこで迎えたいですか」
がん診療連携拠点病院であり、緩和ケアチームまでありながら、看取りはしないというのである。
米山さんは実父をホスピスで看取った経験から、朋恵さんもホスピスで┅┅と考えた。
しかし、朋恵さん自身の思いは違った。香港で待つ夫の元へ帰りたい一心で、最後の1日まで積極的な治療をしながら、希望を持って生きていきたいという意志が固く、主治医のホスピスへの勧めを拒否し続けた。
朋恵さんの同意が得られないまま、米山さんは自宅からあまり遠くないホスピスや緩和ケア病棟を探したが、数が少ない上、面接の予約だけで1~2カ月待ち、入院となるとさらに1~2カ月待ちだという。
朋恵さんのがんの進行の速度は、治療の効果をはるかに上回っていた。ゆえに、まだまだ朋恵さんが生きる希望を持っているにもかかわらず、何カ月も前から、積極的治療を行わないことを前提とするホスピスを予約しなければ入院に間に合わないという矛盾に、米山さんは苦しんだ。
一方、主治医は「なぜ早く予約しないのか。間に合わないと困る」と朋恵さん本人に強い口調で迫ったこともあるという。
その後、なんとか朋恵さんも入院を納得できるホスピスが見つかった。治療は何もしないというホスピスが多いなか、そこは状態がよければ退院し、悪くなったら再入院させてくれ、疼痛緩和のための放射線治療もしてくれるという。
朋恵さんは、気功、食事療法、漢方薬などの東洋医学も試してみたいという希望を持っていたため、ホスピスに入院しても一時退院できるのであれば、そうした治療ができるかもしれないと、いちるの望みを託したのである。
しかし、その後、朋恵さんの容態は急変し、結局ホスピスへの入院は間に合わなかった。
WHO・がん対策基本法がめざす緩和医療へ
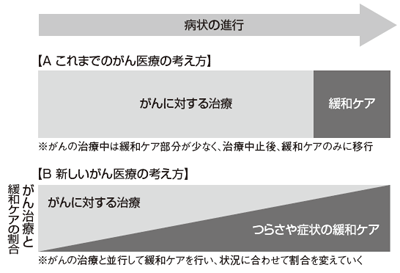
米山さんが疑問に思っているのは、なぜ積極的な治療と緩和ケアがぷっつりと切れてしまっているのだろうということだ。
以前のがん医療の考え方は、ある一定の時期がきたら「治療」から「緩和ケア」に移行するものとされていた(図A)。しかし1989年、世界保健機関(WHO)は緩和ケアについて「末期だけでなく、もっと早い病期の患者に対しても治療と同時に適用すべき」と定義した。がんと診断されたときから治療と並行して緩和ケアを行い、末期になるに従って治療よりも緩和ケアの比重を高くすべきという考え方へ変えていこうというものである(図B)。これは見方を変えれば、必要性に応じて、あるいは患者さんの意志を尊重して、末期になっても緩和ケアだけでなく治療も行えるということだ。
日本でもこれに呼応し、がん対策基本法では「緩和医療が早期から適切に行われるようにすること」と謳われ、さまざまな制度が整えられたようにみえる。だが、多くの現場では、今も治療と緩和ケアがぷっつりと分断したままだ。一般病棟で治療し、手立てがなくなったらホスピスや緩和ケア病棟に移り、痛みを取るだけで治療はしないという状況は、何も変わっていない。
米山さんは病院で医療事務職に就いており、医療制度にも関心があることからこう提言する。
「まず、ホスピスや緩和ケア病棟の数がとにかく足りません。けれども、その数を増やすだけでは問題は解決しないようです。この図Bを本気で実現するにはどうすればいいのだろうかと、私もずっと考えています。
問題点の1つは、積極的な治療だけをする病院、緩和ケアだけを行う病棟やホスピス、という医療機関の機械的な役割分担にあると思います。そして、長期に入院すればするほど診療報酬点数が低くなるという、現在の診療報酬体系自体の見直しが必要でしょう。積極的治療が終わったり、一定の入院期間を超えたりすると、なるべく早く退院や転院を促す日本の医療制度のしくみから変えないと┅┅」
さらに、緩和ケアにおいては、包括払い制度(どんな治療を行っても同一の診療報酬)となっており、たとえば疼痛緩和を目的とした放射線療法などの治療をすればするほど赤字になるという。だから、積極的な治療を行うホスピスはほとんどない。
これでは、図Bの実現はできない。
米山さんは、「娘のように、がんの末期でも生きる希望を持ち続ける患者さんたちが、その希望に沿った治療を受けられる場所やしくみに変えてほしい」と願っている。
細胞診とヒトパピローマウイルス検査の併用を
子宮頸がんは、ヒトパピローマウイルス(HPV)が原因で発症する。100種類以上あるうちの、一部のハイリスク型のHPVウイルスの感染が長期化(持続感染)することにより細胞が変化を起こし、「異形成」と呼ばれる前がん状態を経て、子宮頸がんへと進行する。
現在、子宮頸がん検診は、異常細胞の有無を調べる細胞診という方法で行われているが、この検査だけでは8割程度の精度しかない。つまり、2割は見逃されてしまうのだ。
しかし、HPVに感染しているかどうかを調べるHPV検査を併用すると、ほぼ100パーセント、がんになる前の段階で異常を発見できる。
米山さんは、「もし娘が3月の検診で、細胞診と同時にHPV検査も受けていれば、がん細胞が見つかっていたのではないか。治らなくても、余命が半年でも1カ月でも延びたのではないかと思う」と話し、子宮頸がん検診での細胞診とHPV検査の併用を訴える。
諸外国のように日本でも普及してほしい併用検診

米国や英国、イタリアなどではすでに併用検診が行われており、ほかの国々でも導入が進みつつある。日本でも、昨年度は島根県の17市町村や一部の自治体ですでに併用検診が実施されている。
その一方で、厚生労働省研究班は両検査の併用について「死亡率減少効果を判断する証拠が不十分」と否定的な指針を示している。
しかし、子宮頸がんは20~30代女性の罹患が急増していることからも、単に死亡率低下を目指すだけではなく、子宮を残せるように早期発見することが大事ではないだろうか。
「願わくは、併用検診を全自治体でしてほしい。もし、すぐに実現できないのなら、せめて子宮頸がん検診に来た人に対して検査前に、子宮頸がんの原因がHPVであること、細胞診と一緒にHPV検査をすれば、より精度が高くなることについて説明してほしい。その上でHPV検査を受けるかどうか、本人が決めればいいと思います」
米山さんは子宮頸がんの予防啓発活動を行う「NPO法人子宮頸がんを考える市民の会」会員でもある。「朋恵と同じつらさを、もう誰にも味わってほしくない」。心の底からわき出るその思いが、米山さんを支えている。



