根治・安全・低侵襲を兼ね備えた食道がん手術のエキスパート
患者さんの負担軽減とQOLのために 飽くなき挑戦は続く
宇田川 晴司 虎の門病院消化器外科部長

食道がんの手術は、大がかりで体への負担も大きいことで知られる。これに対して、虎の門病院消化器外科部長の宇田川晴司さんは食道がん手術の9割に胸腔鏡と腹腔鏡を導入している。しかし「新しいことをするためではありません」という言葉どおり、手術で培った技術が随所に活かされている。
うだがわ はるし 1979年東京大学医学部卒業。同年虎の門病院外科病棟医。86年同消化器外科医員。98年同部長(上部消化管担当)。年間約60件の食道がん手術件数を誇る。2006年から鏡視下手術を採用するほか、食道がんのセンチネルリンパ節生検、回結腸による食道再建など、患者さんの安全とQOLを1番に考えた根治手術に励む。
胸腔鏡と腹腔鏡で負担少ない食道がん手術
今日の患者さんは、71歳の男性。今年夏の検診で食道がんが発見された。下部食道を中心に、広範囲にわたってびらんのようにがんが広がっている。幸いまだ表在がんだが、内視鏡による切除(内視鏡的粘膜下層剥離術)の適応ではないので、胸腔鏡と腹腔鏡で2領域郭清を行い、「胃を使った食道再建」が行われる予定だ。食道がんでは、頸、胸、腹部と3つの領域のリンパ節郭清が行われることが多く、それが手術を大がかりにする原因にもなっている。この患者さんの場合、頸部リンパ節転移の可能性はほとんどないので、2領域郭清となったのだ。
ただし、右肺にも疑わしい影があるので、食道の手術と同時に胸腔鏡で肺の部分切除を行い、術中検査でがんとわかれば右肺上葉切除も一緒に行う予定とした。虎の門病院には、やはりほとんどの手術を胸腔鏡で行う優れた呼吸器外科のチームがあり、心強い味方だ。
手術開始は9時。患者さんは右肩を上に横たわり、胸腔鏡を挿入するための小切開と、他に4カ所の小切開が行われた。ここから器具を操作し、食道を周囲の組織からはがしていく。といっても、食道の周囲には気管支や大動脈が接し、肺や心臓も近い。声を支配する反回神経もすぐそばを走る。
それらを傷つけないように、食道を剥離していくには強い集中力と技術が必須だ。宇田川さんが眼光鋭く術野を見つめる。
しかも、この患者さんは漏斗胸といって胸骨が陥没しているため、胸腔の前後幅が極めて狭い。食道周囲の状態をみるのも大変だ。その中で反回神経を残し、ガイガーカウンターのような計器を使って*アイソトープが流れ込んだリンパ節の取り残しのないことを確認する。
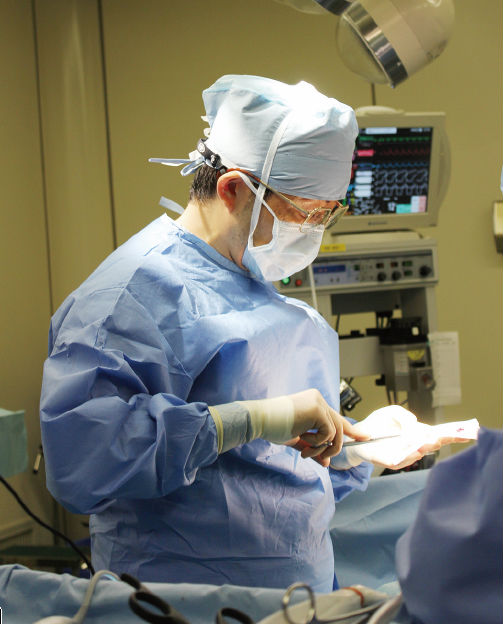
いわゆるセンチネルリンパ節ナビゲーション手術だ。しかし、通常とは意味が違うと宇田川さんはいう。センチネルリンパ節理論では、センチネルリンパ節に転移がなければその先のリンパ節にも転移はない。したがって、リンパ節郭清の必要はないと考える。しかし宇田川さんたちは、「センチネルリンパ節理論は万全ではありません。今回は胸と頸の間にリンパ節転移がないことは術中迅速病理診断で確認します。さらに頸部リンパ節郭清を行わないことの安全性を高めるために、センチネルリンパ節の取り残しがないことを確認しているのです。縮小手術をがんの取り残しのリスクを増やさずに実現するとともに、術後にアイソトープが入ったリンパ節と入らなかったリンパ節を病理で詳しく調べることが、食道にもセンチネルリンパ節生検の考え方が当てはまるかどうかを検証する作業にもなるのです」と、その慎重な対応を説明した。
こうして12時20分、ようやく剥離した食道の上部を切断した。
*アイソトープ=ラジオアイソトープ(RI)。ガンマ線を出す放射性同位元素。がん病巣に注入することにより、がんから流れるセンチネルリンパ節にラジオアイソトープが蓄積し、放出されるガンマ線をガイガーカウンターを使って検出する
根治性、低侵襲、安全性を追求して確立した術式
13時30分、肺の影は良性の炎症と判明し、胸腔鏡手術は終了。
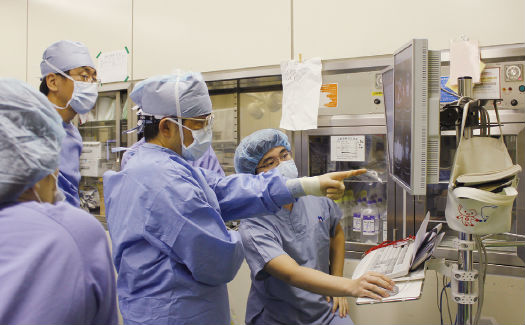
引き続き食道の腹腔鏡手術に移行した。腹部の左側に2カ所小さな切開を入れ、みぞおちの部分を縦に7センチほど開腹した。この小開腹部から手を入れて、胃と腹部食道の処置をする。
もちろん、この処置も小開腹をおかずに腹腔鏡だけを使ってできないわけではなく、実際に全てを腹腔鏡で行う施設もある。だが、「食道再建のためになるべく問題のない胃を残したい」ので、宇田川さんたちは小開腹を併用するのである。
腹腔鏡を使うのは本当に必要なところだけ。それが手術時間の短縮にもなるという。開胸開腹手術ならば、右の腋の下に20~25㎝、みぞおちからヘソにかけて15㎝の切開が行われる。それに比べれば、7㎝の傷はたいしたものではない。
「私たちは、新しいことをするのが目的で胸腔鏡や腹腔鏡を導入したのではありません。根治性、低侵襲、安全性など、いろいろな点を勘案すると今の方法になるのです」と、宇田川さんは語る。
その小開腹から、郭清したリンパ節がついたままの食道(これも慎重に胸の手術の際にゴム製の袋で覆ってある)と共に胃上部を切断、自動縫合器で縫合した。すでに、残る側の胃は細長く、食道の形に作られている。
さらに、自動縫合器で縫い合わされた胃の断端部を包み込むように袋縫いを施す。これは手縫い。万が一の縫合不全を回避するためだ。
平行して食道再建のために頸に切開が入れられた。この切開から、残った食道の断端と細長く成形して持ち上げた胃をつなぎあわせる。
「反回神経があるのであまりストレスをかけたくない」と宇田川さん。やはり、手縫いで食道と胃をつなぎ合わせた。
食道と胃の縫合も自動縫合器で行うところが多いが「それだと、かなり胃の側に余裕が必要なのです。少しでも長い胃を作ろうとして血流が悪くなるよりは手縫いの方がいいという判断です」と宇田川さんが説明してくれた。これで、食道がんの摘出と食道再建が完成したことになる。すでに時計は16時を回っていた。宇田川さんによると、この患者さんは1週間後に検査を受け、問題がなければその日から水、翌日から重湯が食べられるようになり、1週間ぐらいで普通食が食べられるそうだ。



