肺がん治療のスペシャリスト、ジェネラリストは心で患者さんに向き合う
時にエビデンスをも越え、患者さんの〝生きる〟に寄り添う
坪井正博 横浜市立大学附属市民総合医療センター 呼吸器病センター外科准教授、
化学療法・緩和ケア部部長
目覚しい進歩を見せている肺がん治療。だが、まだ治りやすいがんとは言い難い。そんな中で、患者さんそれぞれに真正面から向き合い、最善の治療法を選択してきたのが、横浜市立大学附属市民総合医療センター呼吸器病センター外科准教授の坪井正博さんだ。それは時にはエビデンスを越え、奇跡を生むこともある。
つぼい まさひろ 1987年東京医科大学医学部卒業。同大学外科第1講座、国立がんセンター中央病院(現・国立がん研究センター中央病院)で研修を積み、1997年より東京医科大学病院呼吸器外科、2008年神奈川県立がんセンター、2012年4月より現職。医学博士。
手術で元気にならなければ 意味がない
肺がんは比較的高齢者に多いがんだが、中には10代、20代で発病する患者さんもいる。
今日、手術を受けるのは39歳の女性。まだ、小学校入学前の子供がいる。坪井さんによると「原発巣は、右下葉の2㎝ほどの腺がん」だという。しかし、すでに縦隔や右鎖骨上窩のリンパ節までがんは広がっていた。小さくても転移しやすいのが、肺がんの特徴だ。
ステージは3B期。通常は、手術対象にならない。進行した病期ではあるが、坪井さんによると「化学療法と放射線治療の併用で治る人も10%近くいる」そうだ。
一方、腺がんは、EGFR(上皮細胞成長因子受容体)の遺伝子に変異があれば*イレッサ、*タルセバ、ALK融合遺伝子があれば*ザーコリなどの分子標的治療薬が効きやすい。放射線と同時併用しなくてもがんが縮小したり、消失することがある。
残念ながら、彼女の場合はEGFR遺伝子の変異、ALK融合遺伝子はなかった。だが、抗がん薬と放射線の併用がよく効いて、リンパ節転移は画像診断ではわからないほどになった。「今、ここで手術をしないと」と坪井さん。わずかでも生き残ったがん細胞を取り除くことで根治の光がより強くなるかもしれないというのである。
治療前のリンパ節転移の状況からするとがんのある右肺を全摘するところだが、「全摘をすると、今使っている肺の60%超を失うので、体力的にがくっとくるんです。それよりも原発巣のある下葉と、そこから肺門、縦隔へとがんが広がっていったリンパ経路を追って、取れるところを取ろうと思います」と坪井さんは考えている。
「5年後も元気でいてくれたらうれしい」と言う坪井さん。
手術で元気にならなくては意味がないのである。
*イレッサ=一般名ゲフィチニブ *タルセバ=一般名エルロチニブ *ザーコリ=一般名クリゾチニブ
患者さんの意思を尊重し、抗がん薬・放射線・手術で肺がんと闘う
手術の開始は午後2時。右肺は上、中、下と3つの葉に分かれる。がんのある下葉を摘出し、転移のある縦隔リンパ節と状況次第で右鎖骨上窩のリンパ節を郭清する予定だ。
手術は、胸腔鏡を補助的に併用する小開胸手術。もともと坪井さんは胸腔鏡にこだわっていないが、今日はとくに「完全に取りきることが目的」だからだ。
患者さんは、右側を上にした臥床位で手術は行われる。
右わき腹に、1・5㎝ほどの穴を開け、皮膚を15㎝ほど切開する。小さな穴は、胸腔鏡を挿入するためのもの。挿入した胸腔鏡の画像で位置を確認しながら、皮膚の切開創から電気メスを入れる。これで手術の準備が完了した。
肋骨に囲まれた胸腔に薄く溜まった黄色い液体は、胸水だ。胸水は吸引して、迅速病理診断に回した。処理をしやすくするために肺の空気を抜いてしぼませてから、肺静脈などのまわりの膜を切って、血管の位置を確認する。構造的に肺はいくつかの葉に分かれているとはいえ、「パカッと分かれている人もいますが、はっきりしない人も多い」という。そこで、下葉と中葉の間、下葉と上葉の間をはがし、間を走る肺動脈や肺静脈を露出させる。驚くほど出血は少なく、肺がよく見える。
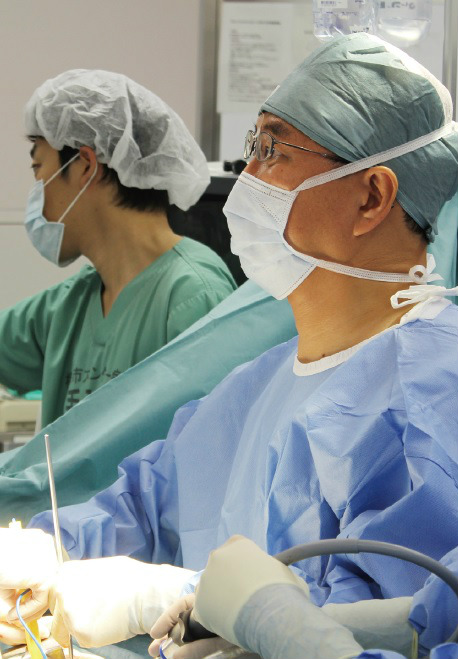
通常、肺がん手術は2時間ほどで終了するという
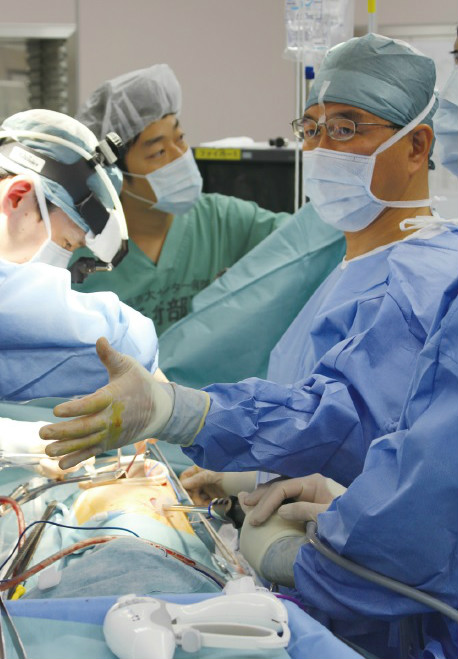
手術は患者さんの体力ができる限り落ちないように考えられ、行われる
しかし、坪井さんによると「手術する視野としては十分ですが、毛細血管が発達しているので、今日の出血は多い方」だという。他の有名病院から来た看護師が、出血の少なさに驚いたというのももっともな手際の良さだ。
こうして下葉と中葉の間、さらに肺動脈を自動吻合機で切断と同時に縫合。4時半には、下葉が摘出された。摘出された組織はただちに切り開かれて、がんを確認した後、これも迅速病理診断に出された。
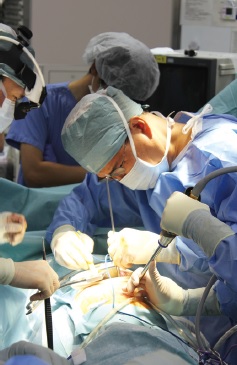
次いで、胸膜を切開して縦隔リンパ節を郭清。「普通は取らない」という大動脈前方のリンパ節も念のため摘出して、迅速病理診断に回された。
このあと、首を切開して右鎖骨上窩のリンパ節をとる予定だったが、迅速病理診断の結果はすべてマイナスと出た。
「肺の奥にあるリンパ節がどうかはわかりませんが、摘出したリンパ節はすべて放射線治療で線維化し硬くなって、迅速病理診断でがん細胞が認められなかったこと、リンパ節が手術前のPET/CTの結果で全て陰性であったことから、首のリンパ節は摘出の必要なし」と判断。
午後6時半、摘出手術は終了した。
「放射線の影響で組織が硬くなっていたので、いつもより時間がかかりましたが、いい方向に向かっています」と坪井さんは話す。2~3カ月後には、画像診断が行われるという。



