新たなレスキュー薬で、疼痛コントロールの選択肢も増加
いかに上手く痛みを表現できるかで、質の高い疼痛治療が受けられるかが決まる!

余宮きのみさん
緩和ケアで使われる薬の種類は多くなり、様々な痛みに対応できるようになってきた。だからこそ、自分の痛みを上手く医師に伝えることが重要だと専門家は話す。それにより質の高い疼痛治療が受けられるかどうかが決まるからだ。
痛みをしっかりと伝えることが大切
痛みは見えない。画像でがんの大きさを見ることができ、患者さんの表情を見ることができても、それだけではどんな痛みがあり、どのくらいつらいのかはわからない。だから、痛みについては、患者さん自身がしっかりと伝える必要がある。その重要さについて、埼玉県立がんセンター緩和ケア科科長の余宮きのみさんは、次のように説明する。
「のび太くんが泣きながらドラえもんに助けを求めたとき、ドラえもんはいきなりポケットからタケコプターを出したりはしません。必ず『どうしたの?』と聞いて、のび太くんは自分の困った状況を詳しく説明します。それを聞いて、ドラえもんはのび太くんを救うのに最も適した道具を、ポケットから取り出すのです」
のび太くんが痛みを抱えた患者さん、ドラえもんが医師だと考えると、痛みについてしっかり説明することの重要さがわかってくる。現在、緩和ケアで使われる薬の種類は非常に多くなり、様々な痛みに対応できるようになっているという。しかし、いくらポケットの中身が充実しても、どんな痛みなのかが正確に伝えられなければ、質の高い疼痛治療を期待することはできない。患者さんにとって重要なのは、自分の痛みについて十分に説明し、正確な情報を医師に伝えることである。
痛みについての伝えるべきポイント
適切な疼痛治療が行われるために、患者さんは自分の痛みについて何を伝えればよいのだろうか。伝えるべきポイントをあげてもらった(表1)。

●痛みの部位
どこが痛むかは、痛みの原因を知るための重要な情報になる。痛む部位は1カ所とは限らない。例えば、胸とお腹が痛むのであれば、どちらの痛みも伝える必要がある。痛みの部位は、病状が進行することで変わることもあるが、そのような場合も、痛む部位がどう変わったのかを伝える。
●痛みの始まり
がん患者さんの痛みには、がんによる痛み、がんの治療による痛み、がんに関連する痛み、がんとは関連のない痛みなどがある(表2)。そのうちのどの痛みなのかを知るのに、いつから痛み始めたかは重要な情報である。転んでから痛むなど、きっかけとなったことがある場合には、それも伝えるとよい。

●痛みのパターン
痛みは、現れるパターンによって、持続痛(持続する痛み)と突出痛(一過性に強くなる痛み)に分けられる。どちらであるかによって、治療法は大きく違ってくる。さらに、突出痛はいくつかのタイプに分かれるので、タイプに応じた対応が必要になってくる(詳しくは後述)。
●痛みの性質
どのような感じの痛みなのかを伝える。図3に示すように、痛みの表し方については、「ズキズキ」するような痛み、「ビリビリ」するような痛みといった表現で伝えてもらうとよい。それによって、体性痛(皮膚、骨、筋肉、結合組織などの痛み)なのか、内臓痛(内臓の痛み)なのか、神経障害性疼痛(神経そのものが障害されて起こる痛み)なのか、おおよその察しがつく。痛みの性質を知ることで、痛みの病態を診断するのに役に立つのだ。
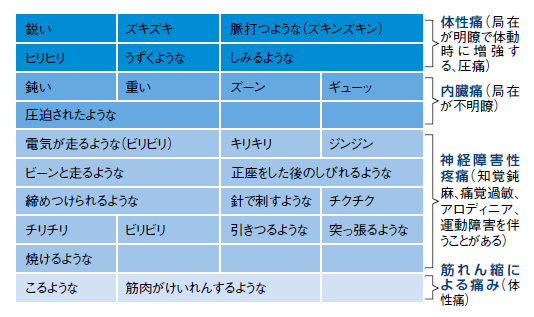
●痛みの強さ
どのくらい痛いのかを、スケールを使って伝える。よく使われるスケールとしては、痛みの強さを0~10の11段階で示すNRS(Numerical Rating Scale)、描かれた顔の表情で示すフェイススケール、1本の線上のどこに位置するかで示すVAS(Visual Analogue Scale)がある。余宮さんの施設ではNRSを使っている。NRSの場合、慣れるとスケールがなくても痛みの強さを数字で示すことができ、「電話でも医療者に対して痛みの強さを伝えることができる」。
●痛みに影響する因子
立つと痛い、夜になると痛い、温めると痛みが軽くなるなど、増強因子や緩和因子、あるいは痛みと関連する他の症状について伝える。
●今までの治療
今までどのような治療を行い、その効果はどうだったのかを忘れないように、書き留めて伝える。
「例えば、鎮痛補助薬を飲んでNRSで痛みが6だったのが5になったなど、メモなどに書き留めて医療者に伝えて下さい。副作用がなければ、増量してみようか、などの判断材料になります」
●痛みの生活への影響
痛みによって生活にどのような影響が現れているかを伝える。寝る、食べる、動くに支障があるかどうかはとくに重要である。
●疼痛コントロールの目標
どの程度の強さまで痛みをコントロールしたいかを伝える。例えば、NRSで現在の痛みが5の場合、目標が3なのか1なのかによって、治療の内容が異なってくるからである。
適切な疼痛治療を受けるには、痛みについて、以上のような情報を医師に伝える必要があるという。それに加え、必要に応じて画像検査などが行われることもある。
「がんの疼痛緩和は痛みのアセスメント(評価)で90%決まる」と余宮さん。痛みがあるからといってその原因をきちんと評価せず、漫然とオピオイドを増量しても、場合によっては痛みを和らげることはできない。痛みの原因は何かということを把握するためにも、患者さんは自分の痛みの情報を医師に伝えて、痛みの治療に参加することが大切だ。
同じカテゴリーの最新記事
- こころのケアが効果的ながん治療につながる 緩和ケアは早い時期から
- 上顎洞がんに手術回避できる「RADPLAT」動注放射線療法 がんの痛みにも高い効果のIVR
- 緩和ケアでも取れないがん終末期の痛みや恐怖には…… セデーションという選択肢を知って欲しい
- 悪性脳腫瘍に対する緩和ケアの現状とACP 国内での変化と海外比較から考える
- 痛みを上手に取って、痛みのない時間を! 医療用麻薬はがん闘病の強い味方
- 不安や心配事は自分が作り出したもの いつでも自分に戻れるルーティンを見つけて落ち着くことから始めよう
- 他のがん種よりも早期介入が必要 目を逸らさずに知っておきたい悪性脳腫瘍の緩和・終末期ケア
- これからの緩和治療 エビデンスに基づいた緩和ケアの重要性 医師も患者も正しい認識を
- がんによる急変には、患者は何を心得ておくべきなのか オンコロジック・エマージェンシー対策
- がん患者の呼吸器症状緩和対策 息苦しさを適切に伝えることが大切



