早期発見にはあまり役立たない。腫瘍マーカーを賢く使おう
がんのリスクを知る! 腫瘍マーカー早わかり

栃木県立がんセンター
研究所技幹の
菅野康吉さん
がんになると、そのがんが作る物質が血液中に出てくることがあります。これを「腫瘍マーカー」と言って、ハイリスクな人ががんを発症していないかを診断したり、がんの治療後の経過観察に使われたりしています。ただし、ここで気を付けなければならないのは、この値は絶対的なものではないということです。つまり、この値を調べれば、がんかどうかがすぐにわかる、というものではありません。では、「腫瘍マーカー」で一体何がわかるのでしょうか。
腫瘍マーカーは万能の検査ではない

腫瘍マーカーと聞くと、どうも「がんかどうかが1発でわかる、早期発見に役立つ検査」といったイメージがあるようです。しかし、正直なところ、これは正しいとはいえません。
現在、日本では約40種類の腫瘍マーカーが保険で認められています。
ところが、がんの早期診断に使われているものは、意外にもほとんどありません。その1番の理由は、早期発見にはあまり役立たないからです。というのは、がんに特徴的な物質が数値にあらわれてくるほど血液中にあるときは、すでにかなり進行したがんである場合が多いのです。
そもそも、腫瘍マーカーとは一体何なのでしょうか。
これは簡単にいうと、がん細胞が作り出す物質のことです。採血した血清や尿などにモノクローナル抗体という試薬を加え、抗原(腫瘍マーカー)に結合した抗体の量を調べることで測定できます。
がん治療の経過観察に役立つ
先ほど早期診断に使われている腫瘍マーカーはほとんどないということをお話しましたが、では腫瘍マーカーは一体何の役に立つのでしょうか。
■進行したがんを見逃さないための最低限の目安になる。
血中の腫瘍マーカーが増えている場合には早期がんよりも、むしろ進行がんがみつかることが多いので、精密検査を受けることをお勧めします。
■がんの治療効果や治療後の再発を判定する。
手術や化学療法などの治療を受けたあとに効果(=がんを取りきれた、あるいは大きさが縮小した)を確認したり、数値を監視することで、再発を予測し、次の治療の計画を立てる。
■がんのスクリーニング検査として利用する。
腫瘍マーカーの中には、特定の臓器に異常があると増えてくるものがあります。そのような腫瘍マーカーは、がんの検診でスクリーニングに利用されます。例えば、PSA(前立腺がん検診)やペプシノーゲン(胃がん検診)などがあります。
さらに最近は、遺伝子研究が進んだ結果、新しいタイプの腫瘍マーカーが出てきています。
■ある種の薬が効くかどうかを遺伝子から確認し、効果がある場合に、その薬を治療に使う。
■がんになるリスクが家系的に高いと思われる人が、実際にがんになる可能性を、遺伝子レベルで診断する。
これは、薬剤が結合する鍵穴(受容体)が細胞にあるかどうかを調べたり、がんを発症する人が生まれつき持っている遺伝子の変異を調べたりする検査です。ですから、「遺伝子診断」ともいえますが、がんの発症という視点で見ると、やはり腫瘍マーカーの1つなのです。
ハイリスクな人ががんを発症していないかを判定
| 腫瘍マーカー名 | 省略名 |
|---|---|
| α-フェトプロテイン | AFP |
| 糖鎖抗原125 | CA125 |
| がん胎児性抗原 | CEA |
| サイトケラチン19フラグメント | CYFRA |
| エラスターゼⅠ | ElastaseⅠ |
| NCC-ST-439 | NCC-ST-439 |
| 神経特異エノラーゼ(NSE)精密測定 | NSE |
| PIVKAⅡ | PIVKAⅡ |
| ガストリン放出ペプチド前躯体 | ProGRP |
| 前立腺特異抗原 | PSA |
| 扁平上皮がん関連抗原 | SCC |
| シアリルLex-i抗原 | SLX |
| シアリルTn抗原 | STN |
| ヒト絨毛性ゴナドトロピンβ分画コア定量 | βHCG |
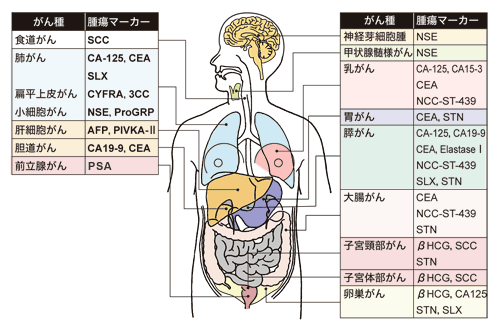
では、今現在、よく使われている腫瘍マーカーには、どんなものがあるのでしょうか。
まず、多くのがんの判定などに使われるため、「御三家」と呼ばれているのは、(1)α-フェトプロテイン、(2)CEA、(3)CA19-9です。
α-フェトプロテイン(AFP)は、胎児の血清(血液の上澄み成分)に含まれるタンパク質で、生後はなくなりますが、肝臓がんになると血液中に増えてくるので、肝臓がんの腫瘍マーカーとして用いられます。
ただし、肝炎や肝硬変でも血中に出てくるのが、今までの問題点でした。しかし最近では、AFPの進化型ともいえる、「AFP-L3%」が開発され、判定の精度がぐっと高くなりました。
「AFP-L3%」は日本で開発されたもので、FDA(米国食品医薬品局)で承認され米国でも臨床応用されています。
この検査が最も役立つのは、肝硬変の患者さんです。肝硬変の人は肝がんになるリスクが健康な人の数10倍にもなりますが、「AFP-L3%」で経過観察することで、肝臓がんのない人の95パーセント、がんのある人の56パーセントを正確に判定することができます。肝炎や肝硬変から肝がんが発症している場合、早い時期に診断ができます。
CEAはAFPと同じ「胎児性タンパク質」で、大腸がんの腫瘍マーカーとして、発見されました。AFPと並び、最も古い腫瘍マーカーです。
その後、食道、胃、肺、乳房、子宮頸部など、さまざまな臓器のがんで数値が上がることがわかり、現在、最も広く使われている腫瘍マーカーです。消化器は健康なときもこの物質を作りますが、通常は便の中にしか出てきません。これが血中にあると、体内にがんができている可能性が高いのです。
CEAは、治療効果の判定や再発の確認に役立ちます。
たとえば、大腸がんの手術後にこの数値が下がっていれば、治療効果があったと考えられます。また、数値が上がってきたら、再発・転移が疑われるわけです。
ただし数値に異常が出ても、必ずしもがんとは限りません。例えば、良性腫瘍や慢性肺気腫、胆石、肝炎、糖尿病などでも数値は上がりますし、喫煙者も高い場合があるので、注意が必要です。
CA19-9も消化器系のがんに使われる腫瘍マーカーで、とくに膵臓がん、胆管がんなどの診断に適しています。『モノクローナル抗体』によって診断される代表的なマーカーで、大腸がん、胃がん、また肺がんの中でも腺がん、子宮体がんで数値が上がります。
ただし、日本人の約10パーセントの方は生まれつき、CA19-9を作ることができないので注意が必要です。さらに、肝炎、肝硬変など、がん以外の病気でもCA19-9が高値を示す場合もあります。
このほか、よく使われる腫瘍マーカーとしては、NSEやProGRP(小細胞肺がん)、PSA(前立腺がん)、CA125(卵巣がん)、カルチトニン(甲状腺がん)などがあげられます。
同じカテゴリーの最新記事
- がんゲノム医療をじょうずに受けるために 知っておきたいがん遺伝子パネル検査のこと
- AI支援のコルポスコピ―検査が登場! 子宮頸がん2次検診の精度向上を目指す
- 「尾道方式」でアプローチ! 病診連携と超音波内視鏡を駆使して膵がん早期発見をめざす横浜
- 重要な認定遺伝カウンセラーの役割 がんゲノム医療がますます重要に
- 大腸のAI内視鏡画像診断が進化中! 大腸がん診断がより確実に
- 「遺伝子パネル検査」をいつ行うかも重要 NTRK融合遺伝子陽性の固形がんに2剤目ヴァイトラックビ
- 血液検査で「前がん状態」のチェックが可能に⁉ ――KK-LC-1ワクチン開発も視野に
- 遺伝子変異を調べて個別化の最先端を行く肺がん治療 非小細胞肺がんのMET遺伝子変異に新薬登場
- 自己採取HPV検査とHPVワクチンの持続感染予防効果を検討 〝子宮頸がん撲滅〟を目指す2つの臨床研究~福井大学
- 受診率アップのためには若い世代への意識付けが肝要 大学生に対する子宮頸がん検診啓発活動を実施~福井県



