放射線治療で舌を温存し、治療後も味覚を損ねない生活を
QOLを考えた選択肢、舌がんの小線源治療

東京医科歯科大学医学部
腫瘍放射線学科教授の
渋谷 均さん
放射線治療は、臓器が温存されて機能の損傷が少ないのが最大の利点です。この特徴を生かして、東京医科歯科大学放射線科では、古くから舌がんを始めとする口腔のがんに小線源治療を中心に放射線治療を行ってきました。同科教授の渋谷均さんによると、1期、2期の舌がんは、ほとんど手術と治療成績も変わらないといいます。しかし、患者からのニーズが高まる一方で、舌がんの小線源治療を行う病院は、減少する傾向にあるといいます。
舌がんは、手術による後遺症が大きい
今、日本で舌がんと診断される人は毎年3000人ほど。他のがんに比べると決して多くはありませんが、口腔にできるがんではトップです。50~70代に多く、20代、30代の若い人にも発生するのが特徴です。
ところが、舌がんは手術で大きくとると、話したり、食べ物を噛んだり、飲み込むことも不自由になります。つまり、手術による後遺症が大きいのです。その一方で、口腔のがんは放射線治療が有効です。
そのため、東京医科歯科大学放射線科では、1962年から口腔がんに対する小線源治療を行ってきました。小線源治療とは、ガンマ線など放射線を発する線源(小線源)を直接舌に埋め込んで行う放射線治療です。手術と違い、放射線治療なら舌を残して機能の温存をはかることができます。
渋谷さんによると「最近では、舌の側縁部にできたがんで長径が1センチ未満のものであれば、手術で短時間に小さな傷でがんを切除することができるようになりました。仕上がりもきれいで舌の機能の低下もほとんどありません」とのこと。つまり、初期のごく小さな舌がんであれば、手術でも十分、機能を温存できるようになったのです。
しかし、これ以上がんが大きくなると、やはり舌の欠損が機能にも影響してきます。「2期(リンパ節転移がなく、がんの大きさが2センチ超4センチ以下)になると舌の3分の1から2分の1を切除することが多くなります。3分の1切除すると会話に影響が出てきます」と渋谷さん。さらに舌を2分の1切除すると、発声や飲み込み、咀嚼にも影響が大きく、電話で会話をすることは難しくなることが多いといいます。
胸や腹の筋肉を移植して舌を再建することもできますが、やはり本物のようには動いてくれません。小線源治療の対象になるのは、この1期から2期の段階です。舌がんは、舌のしこりやただれ、痛みなどで比較的早くから気づきやすいので、この時期で発見される人が半分以上を占めています。今は、1期の小さな舌がんは、手術でも機能が温存できるので、2期が小線源治療の中心になっているそうです。
「がんの大きさが1センチ以上あったり、舌の先や裏側にできたがんも、小線源治療が選択肢の1つになります。4センチ以上ある3期の舌がんでも、高齢で手術ができないとか、本人が舌を残したいと希望すれば、表在性のものならば小線源治療を行っています」と渋谷さん。舌がんの多くは舌の両側の縁にできますが、10パーセントぐらいは舌の先や裏側にできます。ここは、小さな手術でも舌の運動に影響するので、大きさを問わず小線源治療が選択肢の1つになるのです。
基本的には、手術による治療と小線源治療について説明し、患者さん自身に治療法を選択してもらっているそうです。「手術と小線源治療、選択する人は、ほぼ半々といったところです」と渋谷さんは話します。
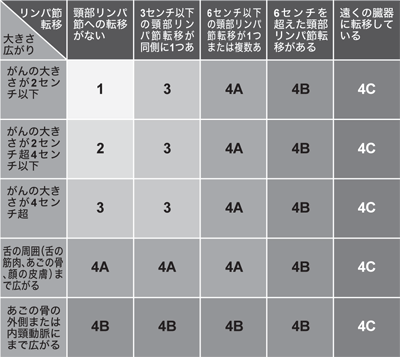
日本口腔腫瘍学会編「舌癌取扱い指針ワーキンググループ案 第1版」より改変
スペーサで下顎の放射線障害を防御
東京医科歯科大学では、1962年から小線源治療を行ってきましたが、その間に治療法もかなり進歩してきました。
中でも大きな進歩は、放射線治療中にスペーサを装着するようになったことです。スペーサとは、マウスピースのようなものです。渋谷さんによると、小線源治療で1番大きな合併症は「放射線による下顎骨の壊死と舌の潰瘍だった」といいます。
下顎の骨は、ちょうど舌の両脇の下にあります。周囲には防波堤となる脂肪や筋肉など柔らかい組織も少ないので、小線源を舌に留置した場合、ほとんど舌がんと同じ量の放射線が下顎にもあたってしまうのだそうです。しかも、下顎の骨は舌の粘膜より放射線に弱いといいます。その結果、放射線による潰瘍ができて下顎骨が露出したり、慢性の骨髄炎で下顎の骨が壊死して分離、外に排出されてしまうことがあるのです。
昔は、小線源治療を受けた人の60パーセント以上にこうした障害が起きたといいます。
「傷口は治るのですが、骨髄炎が起こるので患者さんは2年も3年も痛みに苦しめられたのです」と渋谷さん。下顎の内側の骨がやられるので、外見からはわかりませんが、口を開けると舌の下がゲッソリとそげている人も少なくなかったそうです。今でも、渋谷さんの元には、分離して出てきた小さな顎骨の標本がたくさん残されています。
これを、防ぐために開発されたのがスペーサです。照射する舌の部位に合わせて、アクリルレジンで厚さ1センチほどのマウスピースを作ります。これによって放射線が下顎など他の部位にあたることをかなり防ぐことができるのです。「歯茎にあたる線量が半分以下になるので、下顎の障害を防ぐには十分です」と渋谷さん。その結果、「ほとんどの潰瘍や骨髄炎で、下顎の骨が露出したり、壊死することはなくなった」そうです。
ちなみに、渋谷さんたちの放射線治療グループは、3人の放射線科医と3人の歯科医で構成されています。また、放射線治療を支援してくれる歯科医も別にいて、彼らはスポーツなどで使うマウスピースも作っているので、スペーサの製作はお手の物なのです。
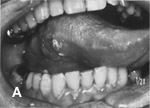
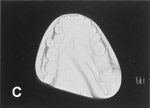
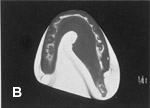
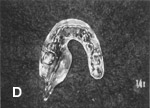
A:右舌がん B:下顎型取り C:スペーサの義歯作成 D:完成スペーサ
同じカテゴリーの最新記事
- 上顎洞がんに手術回避できる「RADPLAT」動注放射線療法 がんの痛みにも高い効果のIVR
- 光免疫療法が踏み出した第一歩、膨らむ期待値 世界初、頭頸部がんにアキャルックス承認!
- 世界で初めての画期的なBNCT治療が間近に! 頭頸部がんに対する適応承認は今後の大きな発展契機に
- 前がん病変の白板症に注意を! 自分で気づくことができる舌がんは早期発見を
- 臨床試験以上に治療効果が上がっているオプジーボ 再発・転移の頭頸部がんにキイトルーダが承認間近!
- 性の多様化によって中咽頭がんが急増中 HPVが原因の中咽頭がんに気をつけよう!
- 頭頸部がんに対する「光免疫療法」の第Ⅲ相試験開始 第Ⅱ相試験の好結果を受け、早期承認への期待高まる!
- 咽喉頭がんに ダヴィンチの特徴が発揮される微細な作業による治療法
- 訓練を習慣化し、退院後の継続したトレーニングが重要 患者に適した細やかなリハビリテーション 頭頸部がん・食道がん治療後の嚥下障害
- 頭頸部がんの 化学療法と放射線同時併用療法の副作用対策



